退变性脊柱侧凸术后脊柱-骨盆参数特点及生活质量相关性分析
2020-06-25胡巍然施新革王红强朱宇宋月鹏高延征
胡巍然,施新革,王红强,朱宇,宋月鹏,高延征
(河南省人民医院脊柱脊髓外科,郑州大学人民医院,河南 郑州 450000)
成人退变性脊柱侧凸(adult degenerative scoliosis,ADS)为儿童及青少年无脊柱侧凸的患者在骨骼发育成熟后脊柱冠状位序列出现10°以上侧凸畸形[1]。随着人口老龄化的进展,ADS发病率逐步升高,已成为重要的公共健康问题。ADS多见于年龄>40岁的患者,据报道其发病率随年龄的增加而增加,约为6%~68%[2]。既往相关研究集中在病因学、患者统计信息、临床特征、影像学表现以及治疗方法进行探讨。近来有研究报道ADS矢状位失平衡、冠状位改变以及椎体旋转等表现对患者术前症状及生活质量有较大影响[3-6]。
ADS的治疗策略包括单纯减压、减压后固定融合,后者又包括短节段固定融合和长节段固定融合。其中,短节段融合会加速邻近节段退变,且不能阻止脊柱侧凸进一步加重,术后可能发生侧凸进展及近端邻近节段病变等并发症。长节段融合固定覆盖范围大,能确保减压节段稳定,同时狭窄节段采用潜行减压,很大程度上能减小对小关节突的破坏,此外长节段固定融合可在短期内重建脊柱稳定性,预防侧凸畸形进展[7]。长节段固定融合的优势逐步显现,尤其是针对Lenke-silva分型为5型或6型的患者,长节段固定改善了患者脊柱整体平衡性,减少了术后并发症发生率[8]。Silva等[8]提出对ADS长节段或短节段融合方式的选择原则,认为侧凸Cobb角<30°,顶椎椎体半脱位<2 mm且椎体前方无骨赘形成,无脊柱整体冠、矢状面失平衡的ADS患者可行短节段融合内固定。对于侧凸角度>45°、椎体侧方滑移>2 mm;腰椎前凸消失甚至后凸;顶椎严重旋转、椎体侧方移位>2 mm脊柱冠状面或矢状面失平衡以及畸形明显进展的患者应行长节段固定融合。Zhang等[9]最新研究提示,通过对比长节段与短节段固定,术后发现长节段固定融合在矫形及恢复矢状面平衡方面优于短节段固定。Kasten等[10]对78例病例进行至少2年随访,后路长节段固定将侧凸从术前的平均61°矫正至术后的平均29°,并且通过后路的脊柱骨盆固定实现了腰骶部良好的融合,降低了术后假关节的发生率。Schroeder等[11]同样发现,该研究纳入的患者经后路长节段矫形术后,下肢疼痛VAS评分从6.5分降至2.0分,背部疼痛VAS评分从7.83分降至2.67分。ODI评分从22.2%降至10.5%。
既往研究多关注于长节段固定与短节段固定的优势对比,以及术后患者疼痛及功能的改善,并未深入探究术后患者脊柱-骨盆参数的特点及脊柱-骨盆参数改善与患者生活质量的相关性。本文主要目的在于研究长节段固定术后患者脊柱-骨盆参数的特点及其与患者生活质量的相关性,并且依此制定更加合理的矫形方案。
1 资料与方法
1.1 纳入、排除标准 回顾性分析2013年3月至2018年5月在我院就诊的成人脊柱畸形患者,入选标准:(1)年龄大于60岁;(2)脊柱侧凸大于20°、矢状面躯干偏移(sagital vertical axis,SVA)大于5 cm或骨盆倾斜角(pelvic tilt,PT)大于25°;(3)需要进行3个及3个以上节段融合固定;(4)具有站立位全脊柱正侧位X线片;(5)完整填写国际脊柱侧凸研究学会量表(scoliosis research society,SRS-22)、Oswestry功能障碍指数(oswestry disability index,ODI)及背部和下肢疼痛视觉模拟评分(visual analog scale,VAS)评估脊柱崎形患者生活质量。排除标准:(1)脊柱手术史;(2)神经退行性疾病或痛疾;(3)其他严重系统性疾病;(4)术前脊柱侧凸小于20°;(5)术中固定融合少于3个节段。符合上述标准的退变性畸形患者32例,男10例,女22例;年龄60.0~73.0岁,平均年龄(64.0±3.5)岁;身体质量指数(body mass index,BMI)为(29.7±5.0)kg/m2;固定融合节段(6.2±1.9)个,减压节段(2.1±1.7)个;手术时间(230.5±34.1)min,术中出血量(1 236.5±461.7)mL,住院天数(14.5±3.2)d。
1.2 患者生活质量评估参数 所有患者均在术前及术后3个月复查时填写调查问卷,安静环境下填写简体中文版SRS-22量表。该量表由22道问题组成,共分为5个维度:功能状态、疼痛、自我形象、心理状况及对治疗的满意度。每道题得分1~5分:1分为最差,5分为最好。各维度得分为对应的题目得分之和,SRS-22总分为所有题目得分之和。同时运用ODI量表及背部和下肢疼痛VAS评估脊柱畸形患者腰背部及下肢疼痛情况。
1.3 脊柱-骨盆参数的测量 采用医学影像信息系统(picture achining communication sytems,PACS)对术前以及术后3个月的影像学指标进行测量,主要包括SVA;胸椎后凸角(thoracic kyphosis,TK):T4~12Cobb角;腰椎正位X线片上侧凸累及脊柱节段的近端椎上终板与远端椎下终板的Cobb角;腰椎前凸角(lumbar lordosis,LL):腰椎侧位X线片上L1上终板与S1上终板之间的Cobb角;骶骨倾斜角(sacral slope,SS):腰椎侧位X线片中S1上终板与水平线之间的夹角;骨盆倾斜角(pelvic tilt,PT):腰椎侧位X线片上双侧股骨头中心连线中点到S1上终板中心连线与重垂线的夹角;骨盆投射角(pelvic incidence,PI);T1骨盆角(T1pelvic angle,TPA):T1中点与股骨头中心连线中点的连线与S1上终板中点与股骨头中心连线中点的连线的夹角。所有影像学指标均由2位医生独立测量,随后取平均值进行分析。

2 结 果
本研究中患者手术前后脊柱-骨盆参数比较,除PI及TK外,SVA、LL、PT、SS、TPA、PI-LL均有统计学意义(P<0.05,见表1)。患者术前的SRS-22评分、ODI评分、背部疼痛VAS评分及下肢疼痛VAS评分与术后比较差异均有统计学意义(P<0.05,见表2)。患者术后的脊柱-骨盆参数与SRS-22评分、ODI评分、背部疼痛VAS评分及下肢疼痛VAS评分的相关性见表3,其中SVA、LL分别与SRS-22评分中的所有子项呈显著负相关,而与背部疼痛VAS评分呈显著正相关(P<0.05);TK与SRS-22评分中的自我形象、心理状况及治疗满意度呈显著正相关(P<0.05),而TPA与SRS-22评分中的疼痛、自我形象呈显著负相关(P<0.05); PI-LL与SRS-22评分中的疼痛也呈显著负相关(P<0.05)。PT,TPA,PI-LL分别与ODI评分及背部疼痛VAS评分呈显著正相关(P<0.05); 而PI、SS与所有评分则无显著相关性(P>0.05),所有脊柱-骨盆参数均与下肢疼痛VAS评分无显著相关性(P>0.05)。
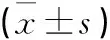
表1 患者术前术后脊柱-骨盆参数

表2 患者手术前后SRS-22评分及ODI评分、背部VAS评分、下肢VAS评分比较分)

表3 患者术后脊柱-骨盆参数与SRS-22评分及ODI评分、背部VAS评分、下肢VAS评分相关性
术后统计其并发症发生率,32例患者手术相关并发症共发生5例,发生率为15.6%(5/32)其中伤口愈合不良2例,深部感染1例,术中脑脊液漏2例。2例伤口愈合不良病例中,1例经伤口换药自然愈合,另1例使用VSD负压吸引1周后伤口愈合;深部感染1例,经细菌培养结果为金黄色葡萄球菌,再次手术清除并使用伤口置管冲洗引流后感染痊愈;2例术中脑脊液漏患者未做特殊处理,延迟拔管至术后10 d,伤口自然愈合。围手术期内科相关并发症2例,发生率为6.2%(2/32),其中肺炎1例,尿储留1例,2例患者经相关科室会诊后最终得以痊愈。
典型病例为一69岁的退变性侧凸的老年女性,“腰疼5年,加重伴双下肢不适半年”入院,入院诊断为:(1)腰椎间盘突出症;(2)腰椎管狭窄;(3)退变性脊柱侧凸。完善相关检查后行退变性脊柱侧凸截骨矫形内固定术,术后患者诉腰背部疼痛较前缓解,下肢不适症状明显减轻。手术前后影像学资料见图1~2。

图1 术前SVA为11.7 cm,冠状面Cobb角为34°,腰弯LL为-21° 图2 术后SVA为3.4 cm,冠状面Cobb角为7.4°,腰弯LL为32°
3 讨 论
ADS为人体骨骼发育成熟后由椎间盘及小关节退变引起的侧凸畸形,常伴有椎体旋转及侧方移位。脊柱侧凸每年约进展3°。侧凸角度大、椎体旋转程度高及侧方滑移较大的患者侧凸进展较快。脊柱侧凸的发生,不但伴随着Cobb角度数的增大,同时伴随脊柱-骨盆参数的改变。既往研究表明,退变性脊柱侧凸症状与患者矢状面平衡有较强相关性[6]。脊柱骨盆的参数对维持正常的脊柱生物力学稳定性至关重要。脊柱各部分和骨盆的序列相互影响,使人体在最小耗能的情况下保持相对稳定,且减少对脊柱和脊髓的冲击和震荡[3]。脊柱畸形导致脊柱骨盆参数失平衡,人体为了保持稳定需要更多的能量,导致出现退变和疼痛。根据能量消耗最低原理,侧凸患者往往会调整至能量消耗最低的位置,脊柱-骨盆参数也会对应调整。
ADS的手术指证包括难治性腰背痛或腿部疼痛、侧弯加重或出现神经损害、冠状面或矢状面失平衡加重。既往研究发现当冠状面Cobb角大于30°时,侧凸进展的风险性往往会极大增加,常常需要手术治疗。近来有学者提出对于退变性脊柱侧凸后路短节段固定必须具有以下手术指证:椎管狭窄不超过3个节段,侧凸Cobb角小于30°,无矢状面冠状面失衡,无明显的侧弯进展[12]。而针对侧凸Cobb角大于30°,存在冠矢状面失衡的患者,Lenke等提出后路长节段固定进行治疗,并提出了针对ADS的Lenke-Silva分型,明确指出对于分型为5或6型的患者,需要行后路长节段治疗同时特定节段截骨矫形[8]。
3.1 SVA与术后生活质量评分的相关性分析 本研究中发现SVA与患者术后生活质量评分密切相关,尤其在SRS-22评分中,SVA直接影响患者的自我形象及自身满意度。既往研究表明,SVA是ADS患者矢状面平衡的重要参数,SVA>5cm提示患者矢状面失衡。Takemoto等[13]通过204名患者术前术后脊柱-骨盆参数与健康相关生活质量(health-related quality of life,HRQL)的多重线性回归分析发现,SVA与患者术后的生活质量密切相关。同样的,Ogura等[14]发现SVA与患者术后效果及HRQL呈负相关,并且SVA大于50mm分组的生活质量评分明显低于SVA小于50 mm分组的患者。
3.2 LL与术后生活质量评分的相关性分析 本研究发现LL与SRS-22中的功能状况、疼痛、自我形象、心理状况及治疗满意度密切相关,改善LL同样有助于改善腰部活动能力及减少腰部疼痛。理论上,LL减小使腰椎椎旁肌牵张并且需要肌肉系统功能加强来维持脊柱的稳定,这样更容易造成肌肉的过度劳损,肌肉支撑功能下降加剧脊柱退变,产生不良症状,影响生活质量。Schwab等[15]基于健康无症状成年人将LL与PI之间的关系简化为:LL=(PI±9)°。由于PI是一个解剖学上恒定的参数,因此利用PI可以推算出理想的LL,对腰椎前凸角的矫正量具有指导意义。Yang等[16]通过回顾性分析56例后路长节段固定的ASD患者,得出恢复LL对于患者术后生活质量的改善最有意义。Simon等[17]通过对47例老年患者超过6年的随访分析得出结论,LL与SF-36生活质量评分密切相关,并且提出通过后路固定来矫正矢状面平衡可以得到长期有效的临床疗效。
3.3 PT与术后生活质量评分的相关性分析 许多研究表明骨盆参数在维持脊柱整体平衡方面具有重要作用,侧凸患者中往往通过骨盆后旋来维持矢状面失衡后的整体代偿。这种代偿机制对于维持患者重心在股骨头正上方,代偿性维持患者直立状态具有重要作用。本研究中发现PT与腰部ODI评分及VAS评分密切相关,这与Protopsaltis等[18]的研究结果相似。当骨盆后旋发生失代偿,会导致躯干整体后仰,导致腰背部疼痛不适。PI等于PT与SS之和,可以通过调整PT对LL进行改善。PI在骨骼成熟后保持恒定,决定着骨盆形态并影响着LL等其他参数。骨骼发育成熟后,PI通过SS和PT变化以适应不同姿势下的矢状位平衡。由于PI作为具有个体解剖学特异性的骨盆参数,而PT可随术中矫形固定而发生变化,依据本研究适当减小PT可以降低腰部ODI评分及背部疼痛VAS评分。因此在矫形过程中,不但要恢复患者矢状位平衡,骨盆参数的重建对于患者生活质量的改善同样十分重要。Zhang等[19]通过回顾分析得出结论,PT/SS每增加0.1,退变性侧凸的发生概率提高1.465倍,并且LL与SS降低,PT增加这些因素都会增加侧凸发生率。Sabou等[20]在一篇文献中提出,患者术前的PT以及患者年龄与术后临床疗效密切相关,较年轻的患者及PT较小的患者更容易取得满意的临床疗效。Eguchi等[21]在一篇关于老年女性退变性侧凸的研究中提出,PT的减小会导致侧凸的进展并增加背部疼痛的评分。
3.4 PI-LL与术后生活质量评分的相关性分析 PI-LL是Schwab等提出的新的评价脊柱矢状面平衡的指标[15]。既往的研究提示,当PI-LL>9°时意味着脊柱与骨盆序列不协调,这种不协调是导致脊柱失平衡、引发疾病的基础。但最近有研究提示较小的LL更符合退变性脊柱侧凸患者的生活习惯,甚至有研究指出当PI-LL=20°时才能使侧凸患者取得较为满意的临床疗效[5]。基于此,本研究将术后PI-LL进行再分组,将术后患者分为:PI-LL≤10°,PI-LL>10°两组进行两两比较,两组间SRS-22评分,PI-LL>10°组明显高于PI-LL≤10°组,两组间ODI评分及VAS评分差异无统计学意义。本研究提示PI-LL>10°患者取得了更好的生活质量评分,这有可能与长节段固定后,患者腰背部活动受限,导致患者弯腰时出现活动障碍有关。PI-LL>10°组患者腰椎前凸减小后整体重心向前倾斜,更利于患者日常生活中进行弯腰等活动。Zhang等[22]在一项回顾性研究中,将PI-LL分为3组:PI-LL<10°、PI-LL>20°、10° 本研究发现所有脊柱-骨盆参数均与下肢疼痛无关,从另一方面说明下肢疼痛的缓解需要针对患者椎管狭窄的程度及狭窄的节段进行相应的减压手术,而脊柱-骨盆参数更多的是与患者背部疼痛及由此引发的生活质量下降相关。在退变性脊柱侧凸患者中存在不同节段的椎间盘及小关节退变。生物解剖水平上,在小关节和椎体终板处形成骨赘,与黄韧带的肥厚和钙化使椎管狭窄程度进一步加重。因此在退变性脊柱侧凸治疗过程中恢复其矢状面平衡同时进行精准减压才能取得良好的临床疗效。 综上所述,SVA、LL、PT及PI-LL等脊柱-骨盆参数与ADS患者术后生活质量密切相关,良好的术前设计将有助于取得最佳的术后疗效。由于本研究纳入数据量有限,并且对固定节段、远端及近端固定椎的位置、截骨的位置以及截骨的方式没有进行更深入的讨论,这些都是本研究的局限性所在,课题组将会继续深入研究各种因素对ADS患者术后生活质量的影响。
