不同剂量胰岛素联合急救处理在糖尿病酮症酸中毒中的治疗效果及对并发症发生率的影响
2020-06-21金少雄
金少雄
(福建医科大学附属第二医院急诊科,福建 泉州 362000)
糖尿病酮症酸中毒是常见的糖尿病并发症,病情危急,患者在短时间内会陷入昏迷,甚至危及生命安全。临床针对糖尿病酮症酸中毒患者多采用急救处理联合胰岛素的治疗手段,能够有效控制病情[1-2]。但在临床实际运用过程中,胰岛素剂量的不同所起到的效果存在差异。为提高糖尿病酮症酸中毒患者的临床治疗效果,本研究对不同剂量胰岛素联合急救处理的效果和安全性进行分析。
1 资料和方法
1.1一般资料:根据胰岛素使用剂量的差异将我院2017年9月~2018年8月收治的76例糖尿病酮症酸中毒患者分为对照组和观察组各38例。纳入标准:①所有患者均符合《实用内科学》中的相关诊断标准,患者均有不同程度的多饮、多食、多尿、消瘦等临床表现,且尿酮体呈强阳性,伴有脱水、酸中毒等症状;②所有患者的临床资料齐全,且在知情的情况下签署了知情同意书。排除标准:①存在严重器质性疾病的患者;②存在认知功能障碍、精神异常的患者;③存在相关药物过敏反应的患者。
对照组中男26例,女12例;年龄45~74岁,平均年龄(60.18±5.25)岁;疾病类型:1型糖尿病15例,2型糖尿病23例;病程3~18年,平均病程(8.45±1.58)年;发病~抢救时间为1~5 h,平均时间(2.16±0.56)h。观察组中男24例,女14例;年龄46~76岁,平均年龄(60.23±5.36)岁;疾病类型:1型糖尿病13例,2型糖尿病25例;病程3~17年,平均病程(8.56±1.63)年;发病~抢救时间为1~4 h,平均时间(2.08±0.51)h。两组之间基线资料对比,差异无统计学意义(P>0.05),有可比性。
1.2方法:两组患者均实施急救处理:快速对患者的生命体征进行检查,准确评估病情,并向患者或其家属询问疾病诱因、用药史,立即建立两条静脉通道,一条用以常规补液,另一条用于注射胰岛素。
对照组给予急救处理联合常规剂量胰岛素:了解患者的体重,监测血糖水平,计算胰岛素使用剂量,以0.1 U/(kg·h)为常规剂量皮下注射,在血糖水平下降至13.5 mmol/L后改为皮下滴注1.0~2 U/(kg·h),共12 h。
观察组患者实施急救处理联合小剂量胰岛素治疗:胰岛素皮下输注0.1 U/(kg·h),当尿酮转阴、酸中毒得到纠正后改用基础剂量0.6~1.0 U/(kg·h)持续给药12 h。
1.3评价指标及判定标准:①评估两组患者治疗24 h后的临床效果,判定标准:显效:用药24 h后临床生命体征恢复稳定,血糖水平恢复正常,尿糖及尿酮水平经检查为阴性;有效:患者的生命体征在治疗后24 h比较稳定,血糖、pH值控制良好,尿糖及尿酮水平为阴性;无效:用药24 h后的典型症状、生命体征无较大改变,尿糖及尿酮水平呈阳性。临床总有效率=(显效例数+有效例数)/总例数×100%。②在治疗前、治疗24 h后检测两组患者的血糖水平,并记录临床相关指标(血糖恢复正常时间、酸中毒纠正时间、尿酮体消失时间、住院时间)。③对治疗期间两组患者出现的并发症发生情况。
1.4统计学分析:采用SPSS21.0统计软件进行分析。计量资料组内对比采取配对t检验,组间对照采用独立样本t检验;计数资料采用χ2检验,等级资料用秩和检验,P<0.05表示差异有统计学意义。
2 结果
2.1两组患者临床治疗效果比较:观察组患者临床治疗总有效率97.37%,明显高于对照组的76.32%,差异有统计学意义(P<0.05)。见表1。
2.2两组治疗前后血糖比较:观察组患者治疗前血糖水平为(24.45±6.86)mmol/L,治疗24 h后为(5.20±0.58)mmol/L;对照组患者治疗前血糖水平为(25.51±6.90)mmol/L,治疗24 h后为(5.36±0.50)mmol/L。两组患者治疗前治疗24 h后的血糖水平组间比较,差异无统计学意义(t=0.672、1.288,P>0.05),但两组治疗后血糖水平与本组治疗前比较,差异有统计学意义(t=17.237、17.955,P<0.05)。
2.3两组患者治疗后临床相关指标比较:观察组患者血糖恢复正常时间、酸中毒纠正时间、尿酮体消失时间、住院时间短于对照组患者,差异均有统计学意义(P<0.05)。见表2。
表1 两组患者临床治疗效果比较[例(%)]

组别例数显效有效无效总有效对照组3815(39.47)14(36.84)9(23.68)29(76.32)观察组3825(65.79)12(31.58)1(2.63)37(97.37)χ2值5.2780.2347.3707.370P值0.0220.6290.0070.007
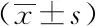

组别例数血糖恢复正常时间(h)酸中毒纠正时间(h)尿酮体消失时间(h)住院时间(d)对照组3818.45±4.6124.53±5.4821.50±5.1415.45±3.65观察组3813.28±3.8417.36±4.5716.20±4.3112.17±1.40t值5.3126.1944.8715.172P值0.0010.0010.0010.001
2.4两组患者并发症发生率比较:观察组患者治疗期间出现高渗、重度脱水各1例,并发症发生率为5.26%;对照组中出现低血糖3例,高渗、重度脱水各2例,昏迷1例,并发症发生率为21.05%;两组患者并发症发生率比较,差异有统计学意义(χ2=4.146,P<0.05)。
3 讨论
近年来糖尿病的发病率随着人们生活方式以及饮食结构的改变不断增加,导致酮症酸中毒发生比例随之升高。糖尿病酮症酸中毒的发生与急性感染、胃肠道疾病、饮食或治疗不当及其他应激因素有关,会导致酮体在体内蓄积,引起代谢性酸中毒,加重糖尿病症状,并对生命安全构成威胁[3]。
糖尿病酮症酸中毒的起病突然且病情发展快,需要进行急救处理。通过急救处理能够使患者的水电解质紊乱、体液和血液平衡得到恢复,进而改善患者的临床症状。糖尿病酮症酸中毒患者发病时会出现组织微循环平衡紊乱,降低血容量,立即予以胰岛素可恢复患者的肾脏循环,降低血糖水平,对临床症状进行有效控制。但由于糖尿病酮症酸中毒患者的体重轻于常人,因此予以常规剂量胰岛素皮下注射会升高患者血液中的胰岛素浓度,促使机体微循环调控能力下降,且不能有效维持血糖水平。而小剂量胰岛素持续皮下滴注能够维持患者体内胰岛素水平在一定的范围内,有效抑制糖原、脂肪分解和糖异生,对酮体过度生成、游离脂肪酸代谢异常进行改善,纠正水电解质紊乱和提高控制血糖效果,进而能够在短时间内改善酮症酸中毒症状和血糖水平,防止因体内微循环失衡而出现并发症,有助于促进预后效果的提高[4-5]。
本研究数据显示,观察组糖尿病酮症酸中毒患者的临床治疗总有效率较高,治疗后的血糖水平改善明显,且临床症状恢复时间更短,并发症更少,可缩短住院时间,充分说明了急救处理联合小剂量胰岛素的效果比联合常规剂量胰岛素更加优越。
综上所述,对糖尿病酮症酸中毒患者采用急救处理联合小剂量胰岛素具有较高的有效性和安全性,预后效果良好,适合推广应用在临床中。
