左乳腺癌保乳术后全乳和锁骨上下及内乳淋巴结区三种放疗方式的剂量学研究
2020-06-19冯旭东张勇岳麒肖斌张燕华李荣清
冯旭东 张勇 岳麒 肖斌② 张燕华 李荣清
乳腺癌在导致全球女性死亡的恶性肿瘤中位于第2位[1],放疗已成为保乳术后治疗的必要部分。随着研究进展,从2016年NCCN乳腺癌治疗指南对于保乳术后以及乳房切除术后的区域淋巴结预防性照射指征和范围均进行了大幅度更新。根据NCCN指南(2019年)的推荐,本研究旨在通过对左乳腺癌患者保乳术后全乳及区域淋巴结(包括锁骨上、下以及内乳淋巴结引流区)行固定野滑窗调强放疗(dynamic multi-leaf collimator,dMLC)、容积弧形调强放疗(volumetric intensity modulated arc therapy,VMAT)和螺旋断层放疗(tomotherapy,HT)三种放疗方式的比较研究,分析靶区覆盖和危及器官(organs at risk,OARs)的剂量学,及不同照射方式在保证靶区得到足够照射剂量的同时减少肺、心脏及冠状动脉等重要器官受量的优势,以获得循证医学证据指导临床应用。
1 材料与方法
1.1 材料
1.1.1 病例资料 选取2018年1月至2019年10月20例于昆明医科大学第一附属医院行左乳腺癌保乳术后女性患者的临床资料,术后病理均为乳腺浸润性导管癌,病理分期Ⅰ期1 例、Ⅱ期7 例、Ⅲ期12 例,肿瘤位置分别位于内上象限3 例、内下象限8 例、外上象限4 例、外下象限5 例,手术切缘均无癌细胞残留,腋窝或前哨淋巴结数≥4枚12例、1~3枚8例。
1.1.2 设备 5.1.2 版Tomotherapy 计划系统(美国Accuray公司),6.7版MIM医生工作站(美国MIM公司),5.1.2版Monaco计划系统(瑞士Elekta公司),西门子大孔径定位CT(德国西门子公司)。
1.2 方法
1.2.1 定位及剂量 使用乳腺托架组合真空袋行体位固定,患侧臂上举、外展90°,手握托架握杆,臂托固定上臂,真空垫塑形,在真空袋和体表画出摆位线和Mark点。乳腺范围、手术皮肤切口及引流口使用铅丝标记。CT扫描上界至环状软骨上3~5 cm,下界至铅丝标记的乳腺范围下3~5 cm,图像重建层厚5 mm。根据美国肿瘤放射治疗协作组(radiation therapy oncology group,RTOG)标准勾画靶区、全乳、锁骨上、下及内乳淋巴结引流区,均给予处方剂量50 Gy/27次,术后瘤床(plan targetvolumeoftumorbed,PTVtb)给予处方剂量60 Gy/27次,治疗5次/周。
1.2.2 计划设计 使用Tomotherapy和Monaco计划系统设计dMLC、VMAT及HT三种计划。dMLC均采用八野设置,先设2个切线野,以6°间隔增加射野,布野遵循尽量避开健侧肺原则。VMAT使用部分拉弧技术,弧度为200°,围绕乳腺靶区设2个弧,最大控制点为120个。HT 计划射野宽度均为5 cm、螺距为0.212,在离靶区2 cm处沿靶区切线方向画细条状辅助结构并设置为完全阻挡(complete block,CP)模式,使射线只沿切线方向。
1.2.3 计划参数 采用双95 标准(95%剂量线包绕95%以上靶区体积),以剂量体积直方图(dose volume histogram,DVH)收集靶区及OARs 剂量分布参数。对靶区的D1、D98、均匀性(conformity index,CI)、适形度(homogeneity index,HI),肺部的V5、V20、V30、平均剂量(mean dose,Dmean),冠状动脉的左前降支和右冠状动脉的Dmean、D1,健侧乳腺的Dmean、D1,脊髓的D1进行统计学分析。
1.3 统计学分析
应用SPSS 23.0软件进行统计学分析。对数据进行正态分布检验,再行两两比较,行配对t检验分析。P<0.05为差异具有统计学意义。
2 结果
2.1 计划设计结果
dMLC、VMAT、HT 计划设计及相应剂量分布见图1,图2。
图1 三种治疗方式的计划设野图
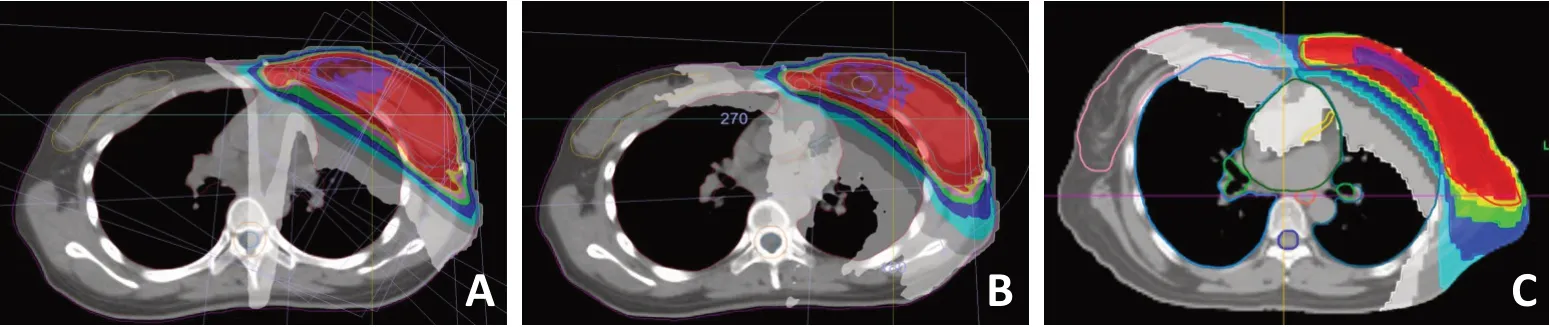
图2 三种治疗方式的剂量分布图
2.2 靶区剂量比较
PTVtb和全乳及淋巴引流区的计划靶区(plan target volume,PTV)的剂量参数见表1。VMAT 的D1和Dmean在三种计划中最大,与HT 比较差异具有统计学意义。在三种计划中,HT 的HI 最优、dMLC 次之、VMAT 稍差,但三者间的差异无统计学意义。HT 的Dmean与dMLC 和VMAT 相比差异均具有统计学意义,而HT 的D98稍差于dMLC 和VMAT。三种计划的CI两两比较差异均无统计学意义。
2.2 肺部剂量比较
三种计划的肺部剂量参数见表2。HT 对患侧肺Dmean、V5、V20和V30的控制最佳、VMAT 次之、dMLC 最差。dMLC对健侧肺的Dmean和V5控制明显好于VMAT和HT,且与HT比较差异具有统计学意义。VMAT对全肺的V20和V30控制比dML 佳,与dMLC 相比差异具有统计学意义。HT 对Dmean、V5、V20和V30的控制明显优于dMLC和VMAT,与dMLC的V20和V30比较差异具有统计学意义,与VMAT的Dmean和V5比较差异具有统计学意义。
2.3 心脏及冠状动脉剂量比较
心脏及冠状动脉的剂量参数见表3。HT 对心脏的各项剂量指标控制均显著优于dMLC 和VMAT,VMAT 只在V30与dMLC 比较差异具有统计学意义。HT对冠状动脉左前降支和右冠状动脉的剂量控制也最佳,与dMLC在冠状动脉左前降支的Dmean以及右冠状动脉的Dmean和D1相比差异均具有统计学意义,与VMAT在右冠状动脉的Dmean相比差异具有统计学意义。
2.4 健侧乳腺、脊髓、气管和甲状腺的剂量比较
健侧乳腺、脊髓、气管和甲状腺的剂量参数见表4。dMLC 对健侧肺的Dmean和D1的控制最佳,且dMLC 与HT 和VMAT 的Dmean比较差异均具有统计学意义。VMAT 对脊髓的D1控制最佳,且与HT 和dMLC比较差异均具有统计学意义。dMLC对气管及甲状腺Dmean的控制最差,且与HT 和VAMT 比较差异均具有统计学意义;HT 和VMAT 对气管Dmean的控制相差只有0.29 Gy,两者比较差异无统计学意义。
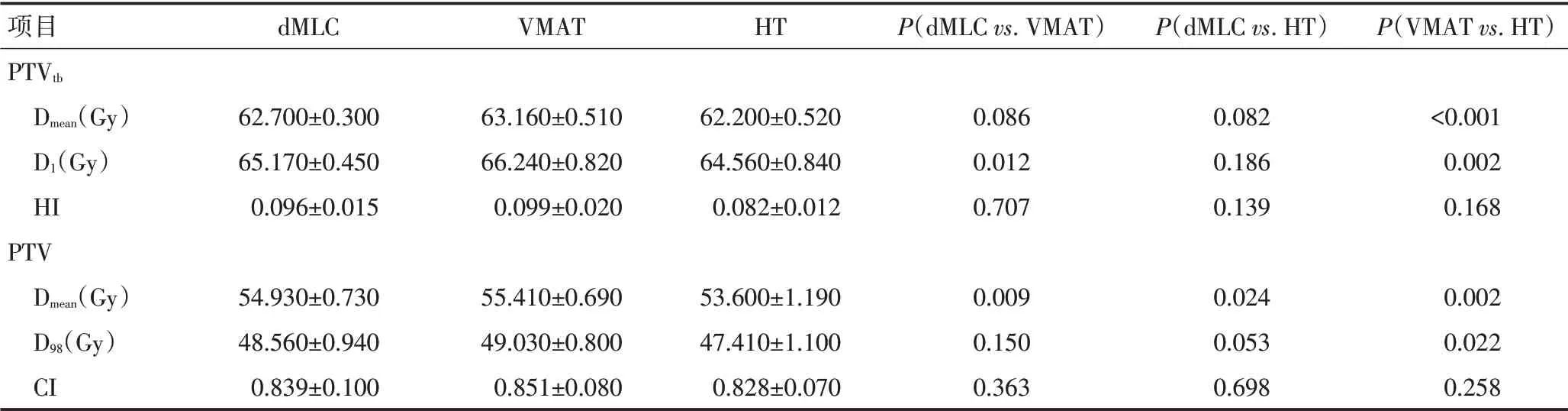
表1 左乳腺癌患者三种治疗方式的靶区剂量参数比较

表2 左乳腺癌患者三种治疗方式的肺部剂量参数比较
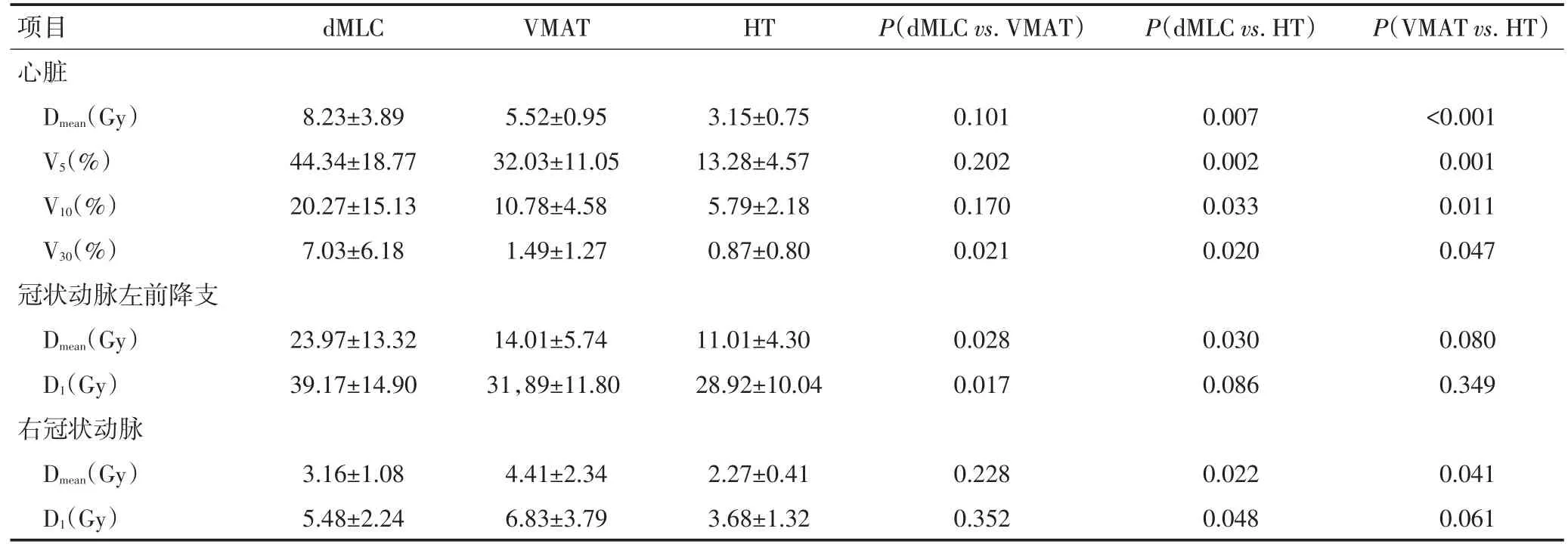
表3 左乳腺癌患者三种治疗方式的心脏及冠状动脉剂量参数比较

表4 左乳腺癌患者三种治疗方式的健侧乳腺、脊髓、气管和甲状腺的剂量参数比较
3 讨论
对于靶区,本研究发现HT 在PTVtb的Dmean和D1、PTV 的Dmean,比VMAT 及dMLC 有优势,但在靶区HI和CI上三种治疗方式间的差异无统计学意义。原因可能是在计划设计时,HT 为了降低肺受照剂量使用CP 模式,其出束角度被严格局限于沿靶区的切线方向,而dMLC和VMAT的出束角度也均被严格限制于切线方向。对于肺部,本研究发现HT在患侧肺的各项剂量指标最优,HT 在患侧肺的V20与dMLC 相比更有优势,且肺部的其余各剂量指标比较差异均具有统计学意义,与VMAT的Dmean和低剂量区体积比较也有较大优势。Graham 等[2]研究显示,当患侧肺V20<22%、V20为22%~30%、V20为31%~41%时,2年放射性肺炎发生率分别为0.7%、13.0%及36.0%,并随V20剂量增高放射性肺炎发生率呈上升趋势。Schllenkamp 等[3]研究发现V5<60%,而本研究中只有HT 在患侧肺的V5<60%,其余剂量指标相对较低。Haciislamoglu 等[4]对15 例患者的左侧全乳放疗研究显示,HT 对患侧肺的保护明显优于VMAT、3DCRT 和其他调强方式,但对健侧肺V5的控制相对较差。本研究显示,HT对健侧肺Dmean的控制与VMAT差异不大,但HT和VMAT对V5的控制明显差于dMLC。
因dMLC计划为固定射照射,设野沿乳腺切线方向,可完全避开健侧肺,使dML C 对健侧肺的保护更有优势。但dMLC 出束角度受限,调制能力相对较弱,使得患侧肺的剂量高于HT 和VMAT。VMAT 技术虽是连续旋转治疗,但可设置弧度范围,本研究只在患侧乳腺拉弧,也能使健侧肺的剂量相对较低。HT 在360°范围内旋转连续出束,虽使用辅助结构结合CP 模式使多叶光栅(multileaf collimator,MLC)完全关闭,出束角度限制在切线方向,但在MLC关闭的角度上束流没有中断,存在一定程度漏射,造成健侧肺组织低剂量区的受照体积增加。此外,还有一定量的射线从患侧对穿到健侧肺。以上原因使HT 在健侧肺的Dmean和V5偏高[5-6]。但HT子野相对较多,调制能力强,其对患侧肺的高剂量区域控制优于VMAT和dMLC。总之,HT 在健侧肺的低剂量范围虽高于VMAT 和dMLC,但其对患侧肺和全肺的控制均优于VMAT和dMLC。肺部所受低剂量对患者长期的影响目前尚无定论,还需长期的临床观察随访[7]。
研究显示心脏的Dmean越低越好[8-10],Darby等[9]长期随访研究发现,心脏Dmean每增加1 Gy,发生冠状动脉疾病的概率就增长7.4%,这种相关性始于放疗后的5年内,并持续于放疗后的30年。本研究显示,HT对心脏Dmean的控制最佳,是唯一符合RTOG1304研究提出的左乳腺癌全乳放疗对心脏Dmean<4 Gy 的要求[10]。Gyenes 等[11]研究发现,心脏V30越小局部缺血性心脏病的发生率越低。本研究中心脏的V5、V10、V30比较的结果证明,HT 对于心脏保护的各项剂量指标均显著低于dMLC 和VMAT,与放疗心脏保护相关研究结论一致[2,12-13]。本研究中HT 对心脏的保护优于dMLC和VMAT,且差异具有统计学意义。
近年来,放射线对冠状动脉的损伤逐渐受到重视,且被认为是放疗后心脏病发病率升高的关键因素;同时乳腺癌术后放疗,尤其是左侧乳腺癌放疗对心脏的防护也逐渐受到重视[14]。基于此,本研究详细对比了冠状动脉左前降支和右冠状动脉的受照剂量,故这两个OARs是串行还是并行器官仍需进一步临床观察确定。本研究同时评价两者的D1和Dmean,发现HT对冠状动脉左前降支的保护最佳、VMAT次之、dMLC 最差;HT 对右冠状动脉的保护最佳、dMLC 次之、VMAT最差。虽然目前对冠状动脉的剂量限定尚不明确,但HT 降低了冠状动脉的D1和Dmean,可认为HT 增加了冠状动脉的保护,有利于降低乳腺癌放疗后患者的心脏病发病率。
本研究对脊髓和对侧乳腺的比较分析发现,HT、dMLC 和VMAT 对脊髓的剂量控制差别不大,且两两相比差异无统计学意义。对于健侧乳腺的保护,dMLC最有优势、VMAT次之、HT最差。原因是dMLC设野沿乳腺切线方向,可完全避开健侧乳腺,HT则在MLC 关闭时存在漏射。目前,放射线导致健侧乳腺癌的发生率与未放疗患者相比并无显著性差异[15]。因此,HT 对健侧乳腺第二原发肿瘤的发生率是否高于dMLC和VMAT,难以论断。
综上所述,本研究认为HT、VMAT 和dMLC 各有优劣。一定程度上,HT 对于降低心脏毒性和患侧肺放射性肺炎发生率有一定优势,但对健侧肺的低剂量控制相对较差。dMLC 对健侧肺及健侧乳腺的低剂量控制较佳,但对心脏及患侧肺的高剂量控制相对较差。因乳腺癌患者的生存期较长,正常肺受低剂量照射而导致的长期影响目前尚无明确报道,还需长期的临床观察,所以在临床中要根据实际情况,按需选择合适的计划方式。
