CT引导下经皮肺穿刺活检对肺部病变的诊断价值研究
2020-06-15李直苹
周 瑜,李直苹
重庆市江津区中医院放射科,重庆 402260
肺部占位性病变,特别是2 cm以下的小病灶,由于其多样性或不典型性,往往在临床上诊断较为困难,此时纤维支气管镜对肺周围性和支气管腔外病灶灵敏度低下[1]。随着影像技术的快速发展,计算机断层扫描(CT)引导下经皮穿刺活检逐渐成为胸部疾病的主要诊断手段之一,目前超导核磁共振(MRI)和正电子发射计算机断层显像(PET-CT)等新影像检查技术也不断被应用于临床,但现阶段仍需明确的病理学结果达到对病变的诊断。明确的病理诊断不仅是肿瘤定性诊断、病理分型的依据,更是临床治疗的重要指导[2-3]。肺穿刺活检对于支气管镜不能探及的支气管腔外或肺外围的病灶有明显的优势。本研究采用CT引导下经皮肺穿刺活检进行肺部疾病的诊断,现报道如下。
1 资料与方法
1.1一般资料 研究对象为2015年1月至2019年7月本院收治的52例疑似肺部病变患者,其中男31例,女21例;病灶直径8~89 mm,平均(47.52±4.36)mm;年龄43~81岁,平均(62.71±5.29)岁;病程3~35个月,平均(6.76±0.67)月。纳入标准:(1)临床资料健全者;(2)所有病例经纤维支气管镜、脱落细胞学、细菌学及肺部影像学检查均未能明确病变的性质;(3)血常规、凝血各指标均处于正常范围内。排除标准:(1)不愿加入本次研究或不予合作者;(2)具有精神意识障碍的患者;(3)中途退出或转院者。本研究经过本院伦理委员会批准,所有研究对象均签署知情同意书。
1.2方法
1.2.1术前准备 术前常规进行血液实验室检查,尤其注意患者有无凝血功能障碍,完善血气分析、心电图检查,评估有无穿刺禁忌证,术前仔细阅读近期CT,如肿块近肺门处,应做增强CT分析肿块与血管的关系,确定穿刺体位、穿刺位置、测量进针深度及进针角度等。并向患者家属详细告知穿刺风险及各类并发症,取得家属理解及配合。与患者面对面交流,使患者对穿刺流程了解,更好的配合操作,缩短穿刺时间。
1.2.2穿刺过程 扫描前,患者取术前准备确定的体位,尽可能使患者感到舒适,配合穿刺。先进行水平面扫描,扫描后确定肿块部位,定位水平面,再于胸部表面留置定位针,再次扫描选取最佳穿刺位置,确定定位针层面,测量皮肤距胸膜距离、胸膜距肿块距离,判断穿刺角度,于胸部表面定位,并使用记号笔标记。术区消毒,铺巾,按照CT定位处进行局部浸润麻醉,用腰穿针针芯进入预测距离进行肿块定位,定位后再次进行CT扫描,确认针芯是否在肿块内,确认后,使用TSK18G、16G全自动活检枪进行肿块组织活检,取出组织标本放入10%甲醛溶液中。穿刺过程中如有出血立即停止穿刺,进行紧急止血处理。穿刺结束后,再次CT扫描,确认是否有气胸及胸腔内出血。根据气胸范围及出血量确定是否需行胸腔闭式引流术。
1.2.3术后处理 术后卧床休息4 h,监测心率、血压、血氧饱和度等生命体征,观察有无剧烈咳嗽、咯血、胸痛、气短等不适。术后第一天常规进行胸片检查,如有气胸或气胸范围扩大,应及时行胸腔闭式引流术。咯血患者应及时给予止血处理。
1.3观察指标 明确每例患者的穿刺结果及并发症发生情况,对比2种检查方法诊断结果,分别计算灵敏度、准确度及特异度,计算方法:准确度=(真阳性+真阴性)/总人数×100%;特异度:真阴性/(真阴性+假阳性)×100%;灵敏度=真阳性/(真阳性+假阴性)×100%。
1.4统计学处理 采用SPSS22.0统计学软件进行数据处理与分析。计数资料以例数或百分率表示,组间比较采用χ2检验。以P<0.05为差异有统计学意义。
2 结 果
2.1病理学结果 52例病例穿刺后均送病理科作组织学检查。病理学结果显示:肺鳞癌22例,肺腺癌15例,转移瘤5例,炎性病变4例,结核瘤5例,正常肺组织1例。其中1例炎性病变及1例正常肺组织经手术证实均为肺癌,为假阴性,属取材失败。活检过程进针次数1~6次,平均(4.8±0.5)次。穿刺活检总确诊率为96.15%。
2.2并发症情况 52例患者出现并发症7例。其中4例气胸,3例为30%以内,吸氧、卧床休息后自行吸收;1例肺压缩50%,经微创胸腔闭式引流3 d后吸收;2例少量咯血,1例少量血胸,经卧床、止血等一般处理后均好转。
2.3两种检查方法诊断结果比较 CT引导下经皮肺穿刺活检术在灵敏度、准确度(97.96%、96.15%)与常规CT扫描相比(67.34%、67.30%),差异均有统计学意义(P<0.05),见表1。
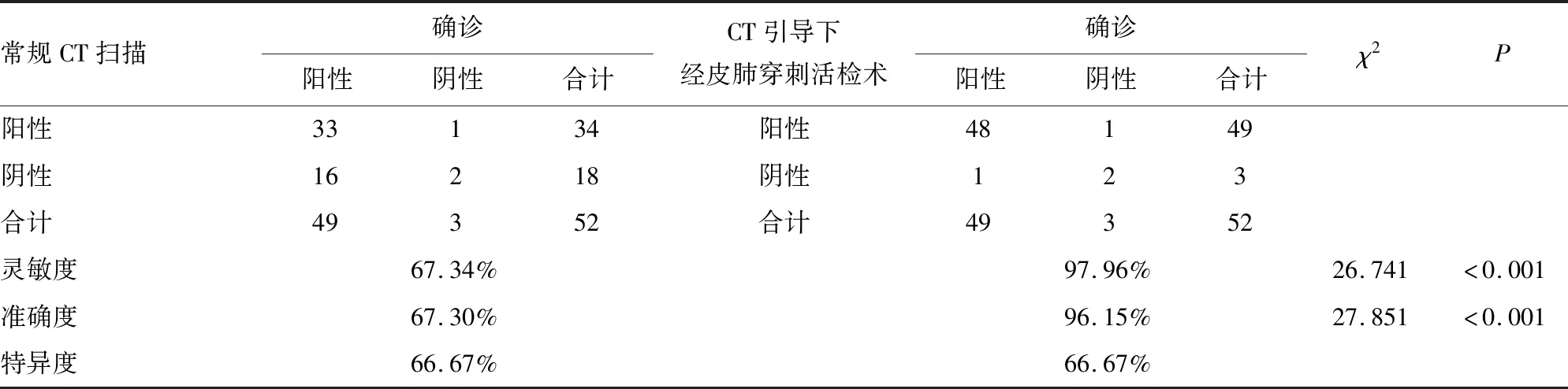
表1 两种检查方法诊断结果比较(n=52)
3 讨 论
肺部孤立性或多发结节病灶或弥漫性病变的定性诊断是胸科的难点之一,虽然诊断方式较多,如X光、CT、MRI和纤维支气管镜检查,确诊仍须依赖病理学结果[4]。虽然胸腔镜和肺活检可以达到100.0%的灵敏度和特异度,但它们更具创伤性,且费用较高、专业性更强,应用受到限制。纤维支气管镜检查对周围肺疾病的诊断阳性率较低。肺活检是一种微创、实用、安全、有效的诊断工具,外周肺病变的组织学诊断,特别是在恶性病变的诊断中,显示了其重要性和优越性[5-6]。CT引导下经皮肺穿刺活检对良恶性病变有较高诊断率。国内报告正确率为91%,国外报告的正确率为74%~94.5%。本次研究中CT引导下经皮肺穿刺活检术在灵敏度、准确度及特异度分别为97.96%、96.15%、66.67%,CT引导下经皮肺活检不仅解决定性诊断的问题,而直接关系到治疗方案的制订。对于能接受手术的患者,应尽快提供手术依据,以提高生存率;对于不能进行手术的患者,可以提供病理依据,以供选择化疗或放疗方案[7]。
手术前应仔细阅读和分析CT图像,以确定穿刺位置和穿刺角度,判断肿块位置和血管之间关系,必要时应考虑增强CT下穿刺。穿刺前务必定位准确,应选择最短距离。定位体表后,重新定位针头,明确针尖位于肿块内后才能进行穿刺[8]。日本TSK全自动活检枪16G和18G取材均比较满意,准确定位后,穿刺过程应迅速,不应迟疑缓慢。将样品固定在10%甲醛溶液中。CT引导下肺穿刺有气胸的危险,胸腔闭式引流48 h后检查胸部X光,显示肺组织恢复良好[9]。不同研究中气胸的发病率为8%~60%,平均20%左右。胸腔引流的发生率为2%~18%。发生气胸的主要原因是肿瘤位置、穿刺路径深而太长、患者配合程度不足。虽然穿刺是一种重要诊断工具,但也有危及生命的并发症。肿块小于2 cm时出现大咯血风险很高,可能为针仓激发穿过病灶破坏正常肺组织所致。穿刺前应常规植入留置针,若手术中出现大咯血,可及时抢救,避免因大咯血抢救不及时而发生窒息导致死亡。与CT引导下肺穿刺相关死亡率在0.02%,死亡的主要原因是大咯血和大量肺内出血[10-11]。52例穿刺患者中,2例小咯血患者及时止血,病情未进一步恶化。因此,虽然死亡率为0.02%,出血的风险也相对于气胸低,但仍需提高警惕。肿块越小越要小心,一般<2 cm 者,由于呼吸运动可能导致针尖偏离肿块。位置较深的或临近支气管的应在增强CT辅助下完成,调整穿刺针的注射距离,然后触发活检枪自动切割材料。
CT引导下经皮肺穿刺活检在肺部病变的诊断上非常成熟,诊断率高,创伤小,并发症少,临床应用广泛,对肺占位性病变有很高诊断价值。只要在熟练掌握技术、技巧的基础上,选择合适的穿刺针、准确定位、合理送检标本、就会提高穿刺的诊断率,并减少并发症。
