超早期栓塞治疗颅内动脉瘤破裂致蛛网膜下腔出血临床观察
2020-06-15朱顺利张玉龙刘振法石明亮李江琳
朱顺利 张玉龙 刘振法 王 晖 石明亮 李江琳
1)开封市中医院,河南 开封 475002 2)河南大学第一附属医院,河南 开封 475001
血管源性颅内出血导致的自发性非创伤性脑出血(intracranial hemorrhage,ICH)主要包括颅内动脉瘤、颅内动静脉瘘、颅内动静脉畸形等,其中颅内动脉瘤破裂(ruptured intracranial aneurysm,RIA)导致的蛛网膜下腔出血最为常见[1],由于其高致残率和致死率,加之治疗困难,越来多学者关注各种临床治疗方法。无论药物、开颅手术、介入治疗以及复合手术治疗等在不同病人中都取得一定疗效。介入治疗已广泛用于治疗颅内动脉瘤破裂导致的蛛网膜下腔出血,目前对于其早期应用后能获得较大收益已形成共识,在部分中心已成为治疗颅内动脉瘤破裂的首选方法,但对于早期时间点存在一定争议[2],并且不同分级和不同时机介入治疗疗效亦有不同。为总结探索颅内动脉瘤致蛛网膜下腔出血栓塞治疗时间与并发症和预后的关系,本次研究对开封市中医院与河南大学第一附属医院采用该治疗方案的患者进行分析。
1 资料和方法
1.1一般资料采取回顾性描述性的方法进行研究。收集2015-07—2018-06的62例超早期颅内动脉瘤栓塞手术患者和同期65例常规颅内动脉瘤栓塞手术患者的资料。2组一般资料见表1。所有患者术前行颅脑CT及磁共振等影像学检查[3],以及术前其他常规检验。本研究通过院医学伦理委员会审批,批号为201905001。
1.2纳入和排除条件选择病例符合的纳入标准[4]:(1) 诊断符合颅内动脉瘤导致蛛网膜下腔出血;(2)颅内动脉瘤Hunt-Hess分级Ⅰ~Ⅳ级、改良Fisher分级Ⅱ~Ⅳ级、WFNS分级Ⅳ~Ⅴ级;(3)患者可耐受手术治疗。排除标准:(1)术前或术中发现有脑肿瘤、颅内动静脉瘘、颅内动静脉畸形等颅内动脉瘤意外其他病情;(2)病例资料不齐全;(3)手术未能完成。
1.3治疗方法超早期组为发病至手术时间少于12 h,在脑血管造影后进行颅内动脉瘤弹簧圈填塞治疗;常规组为发病至手术时间超过24 h后在脑血管造影后进行颅内动脉瘤弹簧圈填塞治疗[5]。动脉瘤栓塞方法:在患者全身麻醉后,行Seldinger法股动脉穿刺置入导管鞘,导引导管在患侧颈内动脉造影,依据动脉瘤位置、大小及形态选择合适的微弹簧圈,经微导管进行动脉瘤内栓塞,瘤腔填塞致密后造影验证载瘤动脉通畅,术毕。患者及家属术前均签署手术知情同意书。
1.4观察指标观察患者一般资料、手术并发症、功能康复、随访情况等[6]。
1.5随访采用门诊和电话进行随访,随访1 a,随访内容主要包括功能康复、影像学检查,随访时间截止至2019-08。

2 结果
2.1一般情况超早期组与常规组患者性别、年龄等情况差异无统计学意义(P>0.05)。见表1。动脉瘤大小及Hunt-Hess分级、改良Fisher分级Ⅱ~Ⅳ级、WFNS分级Ⅳ~Ⅴ级差异无统计学意义(P>0.05)。见表2。
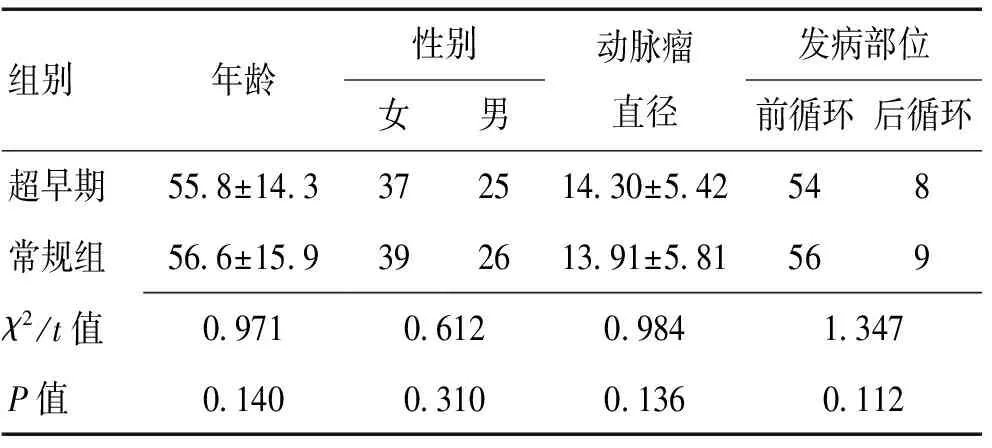
表1 2组一般资料比较Table 1 Comparison of general information of two groups
2.2术后超早期组4例和常规组8例发生术后脑梗死,均行药物治疗后改善。超早期组6例和常规组10例发生脑积水,经侧脑室外引流或脑室腹腔分流后改善[7]。超早期组5例和常规组发生9例发生术后脑血管痉挛,均经药物治疗后改善。超早期组2例和早期组3例发生术后下肢深静脉血栓形成(DVT),均经药物保守治疗后患肢血管再通、血栓稳定、循环障碍缓解[8]。超早期组术后1例发生重症肺炎,经抗感染、雾化吸入、改善通气、及时排痰等治疗后2例改善,1例呼吸衰竭死亡;常规组术后发生4例重症肺炎,经治疗后3例改善,1例呼吸衰竭死亡。术后超早期组1例和常规组2例发生颅内感染,均经抗感染治疗改善。超早期组发生并发症20例(32.3%),常规组38例(53.8%),差异有统计学意义(P<0.05)。见表3。
2.3功能恢复及随访情况2组GOS分级差异有统计学意义(P<0.05)。术后随访1 a,2组GOS分级差异有统计学意义(P<0.05)。超早期组死亡4例,常规组7例,差异有统计学意义(P<0.05);2组各有1例1 a内发生动脉瘤再破裂出血,差异无统计学意义(P>0.05)。见表4。
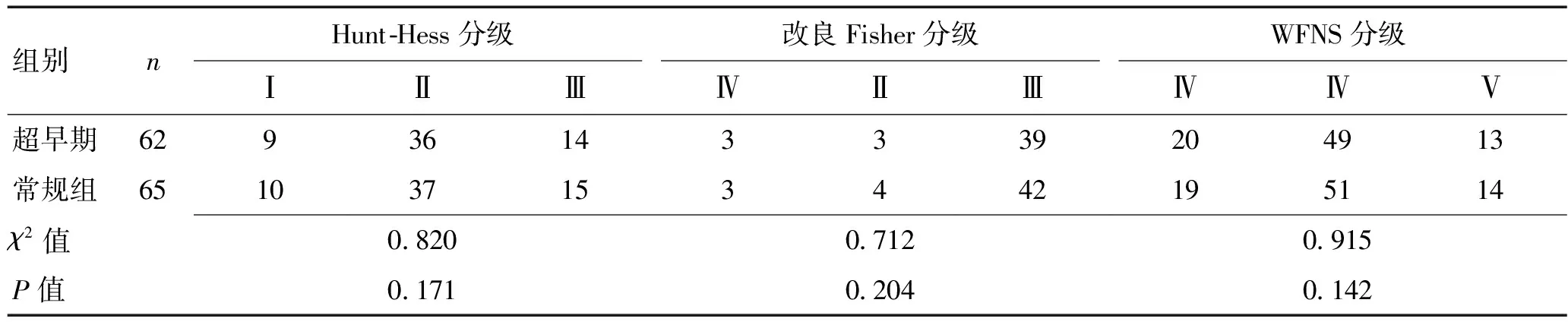
表2 2组 改良Fisher与WFNS分级比较Table 2 Grade comparison of improved Fisher and WFNS of the two groups
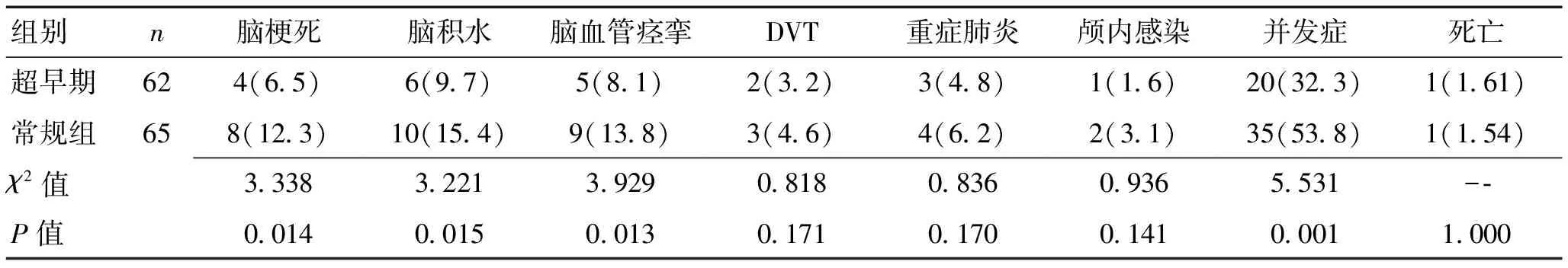
表3 2组术后早期并发症比较 [n(%)]Table 3 Comparison of early postoperative complications between the two groups [n(%)]

表4 2组功能康复及随访情况比较 [n(%)]Table 4 Comparison of functional rehabilitation and follow-up of the two groups [n(%)]
以GOS将预后进行分类,Ⅳ~Ⅴ级为良好,Ⅱ~Ⅲ级为较差,Ⅰ级为死亡,将WFNS分级Ⅳ级和Ⅴ级患者的预后比较。2组预后比较差异无统计学意义(Z=1.033,P=0.181)。见表5。
3 讨论
颅内动脉瘤导致的蛛网膜下腔出血是脑血管疾病当中较为常见类型,可采用药物保守治疗、脑血管介入治疗、外科手术治疗等多种方法[9]。目前,外科手术是临床开展较多的方法,但外科手术无论血肿清

表5 2组WFNS分级Ⅳ级与Ⅴ级功能康复及随访情况比较Table 5 Comparison of functional rehabilitation and follow-upof WFNS grade Ⅳ and Ⅴ in the two groups
除、去骨瓣减压、动脉瘤夹闭等仍存在较多的颅内感染、硬膜下积液、环锯综合征等早期和晚期并发症[10],对于无法耐受或不接受外科手术的患者脑血管介入栓塞治疗具有临床应用价值。
相对于开颅手术,脑血管介入对于颅内动脉瘤破裂导致的蛛网膜下腔出血的治疗有一定的优势。介入治疗术中可以将术前影像与术中造影相结合,通过多角度观察给术者一个三维立体视图,减少或避免开颅手术中因出血无法进行三维观察的缺陷[11]。介入手术术中可通过血管内球囊加压可有效阻断控制或血流,对于开颅术中因大量出血无法有效控制出血导致的并发症起到显著作用[12]。一般开颅术中虽可通过夹闭动脉瘤来达到止血效果,但很多情况下因动脉瘤破裂出血后瘤体颈部显示不清导致夹闭不全[13],术毕也没有较为可靠的验证手段来验证夹闭和止血效果,术后再出血风险较高[14]。
本研究中,超早期(<12 h)可有效降低脑梗死、脑积水、脑血管痉挛等并发症的发生,可能与超早期脑水肿较轻、栓塞治疗可以控制脑水肿进一步加重有关[15]。患者发病入院后距离介入栓塞时间越长,再次出血风险越高,超早期栓塞治疗可有效降低再出血风险[16]。降低再出血带来的脑水肿加重后,还可降低患处动脉血管脆性来进一步患者脑血管痉挛[17]。超早期进行栓塞治疗后仍存在DVT、重症肺炎、颅内感染等早期并发症发生,并导致死亡的可能性,提示围手术期治疗应更加严密并谨慎选择治疗方法,降低死亡风险[18]。动脉瘤远期再破裂出血也是介入栓塞治疗所面临的长期问题,这需要多学科研究给予更多关注[19]。
从患者预后角度来看关于何时开展介入栓塞治疗也一直存在争议。以往研究[20]认为高分级动脉瘤破裂出血不适宜超早期手术治疗,可在药物治疗并且病情稳定或改善后再行手术治疗。但近年来也有学者主张应尽早行手术治疗,24 h内进行介入栓塞治疗可降低颅内动脉瘤破裂致蛛网膜下腔出血的病死率和致残率[21]。CONSOLI等[22]认为12 h内超早期介入栓塞治疗可进一步提高患者预后,与本研究结果较一致。对于是否应进一步提早介入栓塞治疗时间则争议较大,ZERVOS等[23]的多中心研究认为目前暂无明确证据证明更早的介入栓塞治疗可进一步提高临床诊疗效果,还需要更多的临床数据进行对比研究。
从预后方面也应该清醒认识到,相对于较为轻型的(WFNS分级Ⅳ级)患者,重型(WFNS分级Ⅴ级)患者无论是否进行超早期栓塞治疗,都无法对于患者预后产生较大改变[24]。WFNS分级Ⅴ级患者术前一般情况较差,既往研究[25]显示,高分级的动脉瘤破裂不适宜超早期手术或介入治疗,故多选择先采取药物治疗,待病情稳定或改善后再行手术或治疗。近年来也有学者主张应尽早行手术或介入治疗,高分级的患者由于往往存在较大血肿,此时建议不采取单一方法治疗,这时候临床医生仍需对此类患者选择药物保守治疗、开颅动脉瘤夹闭、血肿清除等方法,以期改善预后。
总之,发病12 h内的超早期介入栓塞治疗可减少颅内动脉瘤致蛛网膜下腔出血并发症的发生,改善非重症患者预后,临床可以进一步验证和有条件推广。
