急诊急救措施及其早期持续气道正压通气对小儿重症肺炎合并呼吸衰竭的应用效果
2020-06-15黄义双
叶 辉 黄义双
深圳市宝安区妇幼保健院急诊儿科,广东深圳 518000
小儿重症肺炎属于临床治疗中常见的一种肺部感染疾病,其主要临床症状为患儿出现咳嗽、意识模糊以及全身不适的现象[1],属于一种可反复发作的疾病。临床医学研究专家表明[2],如果不针对患儿进行及时有效的治疗,将会使其临床症状加重,并且演变为重症肺炎伴有呼吸衰竭等并发症状[3],不仅影响到患儿的生长发育,同时也会威胁到其生命安全[4]。目前,随着医疗技术的不断发展和进步,早期持续气道正压通气(CPAP)被逐渐广泛应用在各大医院的治疗中[5],其可以有效提高患儿的治疗效果以及预后情况[6],并且还可以降低其病死率[7]。本文将通过对重症肺炎合并呼吸衰竭患儿的急诊急救措施以及早期使用持续气道正压通气(CPAP)治疗的临床效果进行深刻的研究分析,现报道如下。
1 资料与方法
1.1 一般资料
选取本院2017 年8 月~2019 年8 月收治的患有重症肺炎合并呼吸衰竭的患儿80 例,将所有患儿随机分为两组:常规组(40 例),男21 例,女19例;患儿最小年龄为1 岁,患儿最大年龄为5 岁,平均(3.5±0.2)岁;其中,18 例患儿患有Ⅱ型呼吸衰竭,22 例患儿患有Ⅰ型呼吸衰竭;实验组(40 例),男19 例,女21 例;患儿最小年龄为1 岁,患儿最大年龄为5 岁,平均(2.5±0.5)岁;其中,19 例患儿患有Ⅱ型呼吸衰竭,21 例患儿患有Ⅰ型呼吸衰竭;本研究已经伦理委员会通过。两组患儿的平均年龄以及患病类型等一般资料比较,差异无统计学意义(P >0.05),具有可比性。
排除标准:(1)对于患有心、脑、血管重大疾病的患儿;(2)病史资料不全,且治疗依从性较差的患儿;(3)不适合应用早期持续气道正压通气(CPAP)治疗的患儿;(4)对于此次研究分析家属拒绝签字确认的患儿;(5)患有意识以及精神障碍的患儿;
纳入标准:(1)呼吸频率>60 次/min 且心率>180 次/min 的患儿[8];(2)面色苍白并伴有情绪焦躁以及指甲的微血管充盈时间延长的患儿;(3)病史资料齐全且治疗依从性较好的患儿;(4)经相关诊断检查后心音低钝,颈部静脉怒张,肝脏迅速增大被确诊为呼吸衰竭的患儿;(5)对于此次研究分析家属已经同意并且进行签字确认的患儿。
1.2 方法
1.2.1 急诊急救措施 根据患儿的主要临床症状以及病情变化进行常规体征指标监测,对于哭闹现象较为严重的患儿,可以给予适当的苯巴比妥(甘肃省西峰制药有限责任公司,H62020376)进行镇静。观察患儿的通气状态,选择相关的药物进行抗感染治疗,并且需要护理人员定期对患儿进行拍背以促进痰液的正常排出;另外需要在对患儿补充水分的时候,静脉滴注的滴速不要太快,以免增加其心脏的负担;保持患儿的呼吸道通畅,可根据患儿的实际情况征求患儿家属同意后选择不同方式进行吸痰处理;针对于患儿的呼吸道黏膜水肿充血可以给予适当的肾上腺皮质激素进行静脉点滴;如果以上治疗措施患儿症状不见改善,可根据情况对其实施气管插管或者气管切开进行机械通气治疗。
1.2.2 常规组患儿实施常规吸氧治疗 可以采用鼻导管吸氧或者面罩吸氧,需要将其氧流量控制在2.0 ~4.0L/min。
1.2.3 针对实验组患儿实施早期持续气道正压通气(CPAP)治疗 将婴儿呼吸机(上海泰益医疗仪器设备有限公司;SLE5000 婴儿呼吸机)[9]的吸氧浓度和氧流量分别调整为40%~90%和4.0 ~12.0L/min,将其气道压力进行适当调整。
1.3 疗效评价标准
疗效判定[9]:针对两组重症肺炎合并呼吸衰竭患儿的治疗效果进行观察,其中主要观察指标为患儿的肺部啰音消失时间、发绀消失时间以及呼吸困难消失时间和心率恢复时间,指标时间较短的一组患儿,证明其临床治疗效果较好;记录两组患儿的血气指标,其中主要分为血氧饱和度(SaO2)、肺泡氧分压(PaO2)以及动脉血二氧化碳分压(PaCO2)和氢离子浓度指数(pH)。计算两组患儿的并发症发生情况以及病死率,其中主要并发症状为患儿出现口干腹胀、排痰障碍以及脸部受压性充血,并发症发生率=(口干腹胀+排痰障碍+脸部受压性充血)例数/总例数×100%;病死率=病死例数/总例数×100%。
1.4 统计学处理
对两组患儿的相关数据采用SPSS22.0 统计学处理分析。计量资料以()表示,采用t 检验,计数资料以[n(%)]表示,采用χ2检验,P <0.05 为差异有统计学意义。
2 结果
2.1 两组患儿的治疗效果比较
两组患儿的治疗效果比较明显,实验组患儿的肺部啰音消失时间、发绀消失时间以及呼吸困难消失时间和心率恢复时间显著优于常规组患儿,差异有统计学意义(P <0.05),见表1。
2.2 两组患儿的血气指标比较
实验组患儿的血氧饱和度(SaO2)、肺泡氧分压(PaO2)以及动脉血二氧化碳分压(PaCO2)和氢离子浓度指数(pH)等血气指标均显著优于常规组患儿,差异有统计学意义(P <0.05),见表2。
2.3 两组患儿的并发症情况比较
常规组患儿的并发症发生率为25.00%,实验组患儿的并发症发生率为7.50%;其中常规组中患儿出现口干腹胀5 例、排痰障碍3 例、脸部受压性充血2 例,实验组中患儿出现口干腹胀2 例、排痰障碍1 例、脸部受压性充血0 例,实验组显著低于常规组,差异有统计学意义(P <0.05),见表3。
表1 两组患儿的治疗效果比较,d)
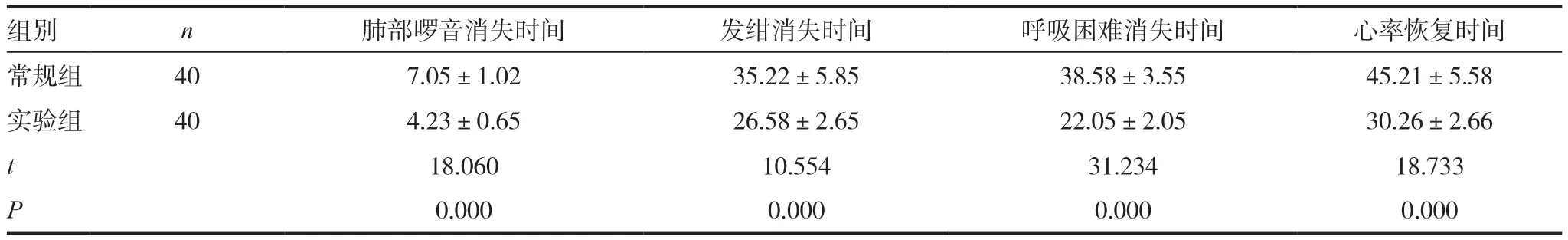
表1 两组患儿的治疗效果比较,d)
组别 n 肺部啰音消失时间 发绀消失时间 呼吸困难消失时间 心率恢复时间常规组 40 7.05±1.02 35.22±5.85 38.58±3.55 45.21±5.58实验组 40 4.23±0.65 26.58±2.65 22.05±2.05 30.26±2.66 t 18.060 10.554 31.234 18.733 P 0.000 0.000 0.000 0.000
表2 两组患儿的血气指标比较
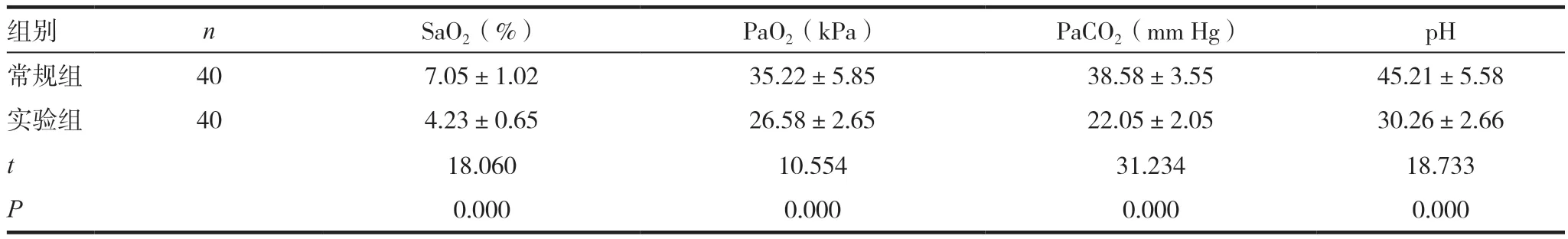
表2 两组患儿的血气指标比较
组别 n SaO2(%) PaO2(kPa) PaCO2(mm Hg) pH常规组 40 7.05±1.02 35.22±5.85 38.58±3.55 45.21±5.58实验组 40 4.23±0.65 26.58±2.65 22.05±2.05 30.26±2.66 t 18.060 10.554 31.234 18.733 P 0.000 0.000 0.000 0.000
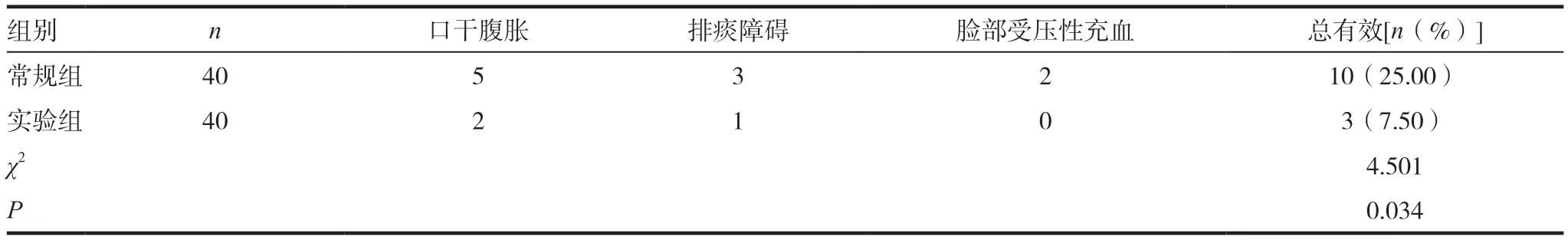
表3 两组患儿的并发症情况比较
2.4 两组患儿的病死率比较
实验组患儿的病死率为2.5%,常规组患儿的病率为12.5%;其中常规组患儿中病死例数为5 例,实验组患儿中病死例数为1 例;实验组患儿显著低于常规组患儿,差异有统计学意义(P <0.05)。
3 讨论
近年来,由于环境污染导致肺炎的发病率逐渐上升,其属于一种临床治疗中常见的呼吸道疾病[10],发病时间不定,相关医学研究表明,在春季和冬季3 岁以下的儿童发病率较高[11]。针对于小儿肺炎的主要临床症状为,患儿出现咳嗽、发热以及呼吸困难,严重的还会伴有肺部细湿啰音等现象,直接影响了患儿的正常身体发育[12]。近年来,出现较多例由于家属疏忽治疗导致的小儿重症肺炎合并呼吸衰竭患者,其均伴有心率加快、抽搐甚至昏迷症状,时刻危及患儿的生命安全[13]。临床研究中,本次针对重症肺炎合并呼吸衰竭患儿的急诊急救中使用早期持续气道正压通气(CPAP)治疗,实验结果表明,实验组患儿的血氧饱和度(SaO2)、肺泡氧分压(PaO2)以及动脉血二氧化碳分压(PaCO2)和氢离子浓度指数(pH)等血气指标均显著优于常规组患儿,差异有统计学意义(P <0.05),充分证明该种治疗方法可以改善患儿的气道阻力以及肺部通气情况等常规血气指标;另外,实验组患儿的肺部啰音消失时间、发绀消失时间以及呼吸困难消失时间和心率恢复时间显著优于常规组患儿,差异有统计学意义(P <0.05),证明早期持续气道正压通气(CPAP)还可以增加患儿的肺泡内压力,明显阻止肺泡内液体的渗出,有效减轻患儿的肺部啰音、发绀以及呼吸困难和心率等临床症状,更有助于患儿的康复;除此之外,实验组患儿的并发症发生率(7.50%)显著低于常规组(25.00%);且实验组患儿的病死率为2.5%,显著低于常规组患儿的12.5%,差异有统计学意义(P<0.05),说明早期持续气道正压通气(CPAP)具有降低患儿病死率以及并发症发生率的作用。林建良等[14]在2016 年对于医学研究的综述表达中表示,早期持续气道正压通气(CPAP)属于一种新型的治疗重症肺炎合并呼吸衰竭疾病的有效治疗方法,其终会被广泛应用在医学领域。杨明珠等[15]在2016 年发表的实用临床医药杂志中表明,早期持续气道正压通气(CPAP)可以有效治疗小儿重症肺炎的临床症状,并且可以提高患儿的生存率。
综上所述,临床治疗中应用早期持续气道正压通气(CPAP)可以有效改善重症肺炎合并呼吸衰竭患儿的临床症状以及血气指标,同时还可以降低患儿的并发症发生率以及病死率,具有较好的临床推广价值。
