微创直接前入路与后外侧入路全髋关节置换术早期疗效的比较
2020-06-12郭炯炯徐南伟
陶 涛 郭炯炯 徐南伟
(南京医科大学附属常州第二人民医院关节外科,常州 213000)
股骨颈骨折如不及时治疗会导致患者致残甚至死亡[1,2]。老年股骨颈骨折人工髋关节置换术是临床应用中最成熟最普遍的方法之一[3,4],术后髋关节功能恢复较为理想。传统的手术入路有前外侧入路、外侧入路和后外侧入路,其中后外侧入路术后发生脱位的机率偏高,约5.8%,后外侧入路同时重建外旋肌群则明显降低脱位率[5]。本文对2016年9月~2017年12月我院80例股骨颈骨折行单侧人工全髋关节置换术进行回顾性研究,对比微创直接前入路(direct anterior approach,DAA)与后外侧入路同时重建外旋肌群的早期临床疗效,探讨微创DAA的优势与应用价值。
1 临床资料与方法
1.1 一般资料
本研究80例,按照入院不同医疗组将患者分为DAA组和对照组,患者均签署知情同意书。DAA组35例,采用微创DAA全髋关节置换术;对照组45例,采用后外侧入路同时重建外旋肌群。80例均因摔倒致患髋疼痛伴活动受限,患髋肿胀,广泛压痛明显,髋部活动明显障碍,髋部可以触及异常活动,骨擦音明显,患肢呈短缩外展、外旋(40°~60°)、屈膝畸形,严重影响患者的正常生活。均无患髋股骨头坏死、患肢肌无力、特殊手术史等。2组患者一般资料比较差异无显著性(P>0.05),有可比性,见表1。
病例选择标准:①髋关节平片显示有明显移位的股骨颈骨折;②摔伤导致股骨颈骨折;③均为中低能量的损伤,受伤前患者活动能力尚可;④无认知功能障碍。排除合并严重的内科疾病,病理性骨折,严重肥胖的患者。
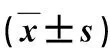
表1 2组一般资料比较
*Fisher精确检验
1.2 方法
1.2.1 DAA组 平卧位。为术中移动对侧肢体,对比两侧肢体长度,双侧肢体同时消毒。手术切口自髂前上棘向远端1横指,向外3横指为起点,沿阔筋膜张肌外侧缘走行,长8~12 cm。切开皮肤以及皮下筋膜,避开股外侧皮神经,由阔筋膜张肌以及股直肌间隙进入,结扎旋股外侧动脉升支,暴露髋前方关节囊,切开关节囊,显露髋关节和股骨颈骨折处。于股骨小转子上方1.0 cm行股骨颈截骨,取头器取出股骨头,清理关节内软组织,Hoffmann拉钩显露髋臼。对髋臼周边盂唇进行清除,髋臼锉打磨髋臼,保持锉缘与髋臼后缘、上缘平行,即俯倾40°、前倾16°,直至髋臼软骨打磨干净,创面渗血,试模满意后安装髋臼假体及内衬。然后将手术床在腰桥部远端下降30°,伸髋,外旋内收在健侧大腿下方,行股骨近端松解,用专门的股骨撬工具撬起股骨近端,使股骨近端位于髋臼前方,然后准备股骨端,以盒刀开口,打通髓腔后,对准腓骨小头的位置,髓腔锉打磨股骨近端髓腔,满意后安装假体柄,股骨头假体试模安装后将髋关节复位,活动髋关节无脱位,将髋关节脱位,安装标准股骨头,满意后复位髋关节。放置负压引流管,依次缝合各层。
1.2.2 对照组 取侧卧手术台,消毒患侧髋关节及下肢。患髋后外侧切口,长约15 cm切口。切开皮肤,皮下组织阔筋膜张肌,沿臀大肌肌纤维切开,并牵开臀中肌,内旋下肢,分别将梨状肌和闭孔内肌以及部分外旋肌切断,在股骨粗隆部保留0.5 cm,缝线标记断端,松解臀大肌止点以扩大显露。U形切开关节囊,暴露股骨颈骨折。于股骨距上1.0 cm处截断股骨颈,将下肢内旋、屈膝保持足底向上,用拔头器取出股骨头。清理关节内软组织,切除边缘盂唇,依次髋臼锉磨锉髋臼,直到出现点状出血的骨面,打入试模,位置及固定满意,取出试模后以髋臼假体置入,敲实,放入内衬,检查见假体牢固无松动。然后准备股骨端,以盒刀开口,髓腔扩大器扩大,逐级增加型号至满意,平台锉修整骨面,冲洗后置入假体柄,安放试模头颈,试行复位后活动关节,可屈90°,过伸0°,内旋60°,外旋90°无脱位,牵引后松紧适宜。脱位后安装假体头颈,再次复位后检查髋部活动满意,重建外旋肌群,用2.0 mm克氏针在股骨粗隆部后缘钻3个孔,将梨状肌和闭孔内肌以及部分外旋肌用PDS线横向缝合后穿过钻孔,放置负压引流管后,外旋大腿,分别收线打紧线结,然后将3处线结一起打紧,依次缝合各层。
1.2.3 术后处理 术后24~48 h常规氧气和心电监护观察,对生命体征、肢体运动感受、末梢血液循环等方面保持高度监测。二代头孢使用48~72 h,以降低感染风险,合并其他感染的高风险病患适当延长二代头孢的使用时间。术后第1天开始抗凝治疗,通过皮下注射低分子肝素抗凝,预防血栓,使用2周后,口服阿司匹林片1个月。
1.2.4 术后康复训 DAA组患者术后当天叮嘱患者进行肢体活动。对照组患者术后平卧,保持患肢适度外展中立位,在两腿之间夹放软枕,以避免患者翻身时,换髋部位动作过大,如屈曲、内旋或伸展、外旋。2组术后第1天对股四头肌实施等长舒缩运动和踝泵运动,并采取双下肢气压泵治疗促进下肢静脉回流;预防下肢静脉血栓,拔除引流管后行患肢髋、膝关节进行无痛范围内的活动,并逐渐增加活动范围。根据体质、骨质和假体固定情况,确定病人下床时间,逐步扶拐部分负重行走训练直至正常行走。
1.3 观察指标
手术切口长度,手术时间(切开皮肤至缝合伤口),出血量,术中是否发生骨折,术后切口引流量,下地时间,髋臼外展角和前倾角,柄假体颈干角,髋臼假体直径和术后并发症;采用视觉模拟评分(Visual Analogue Score,VAS)对患者术后72 h内疼痛程度进行评估;采用Harris髋关节评分[6](Harris Hip Score,HHS)对患者髋关节功能恢复进行评估,包括疼痛(44分)、功能(47分)、畸形(4分)和活动范围(5分)4个方面,共计100分,得分越高,髋关节的功能恢复越好。术后1、6个月门诊随访。
1.4 统计学处理
2 结果
DDA组手术切口长度、出血量、术后引流量、术后下地时间明显短于/少于对照组(P<0.05),但手术时间明显长于对照组(P<0.05)。2组柄假体颈干角、髋臼前倾角、髋臼假体直径差异无显著性(P>0.05),DAA组髋臼外展角显著小于对照组(P<0.05)。术后72 h 内DAA组VAS评分明显小于对照组(P<0.05);术后1个月髋关节功能HHS评分DAA组明显优于对照组(P<0.05),但术后6个月2组比较差异无统计学意义(P>0.05),见表2。DAA组1例发生无移位大转子骨折,严格卧床2个月后恢复;对照组发生1例脱位,全麻下闭合复位,髋关节外展支具固定6周,未再发生脱位。
3 讨论
De Roeck 等[7]认为老年移位性股骨颈骨折应第一选择为髋关节置换术,可避免长期卧床导致的并发症。随着人工关节技术的日趋成熟,关节置换已经成为治疗老年股骨颈骨折的重要方法。传统人工髋关节置换手术的入路方式包括多种,目前最常用的后外侧入路。然而,常规的后外侧入路需要切断包括上噂肌、下噂肌、梨状肌等外旋肌群,导致后部软组织损伤,术后假体脱位发生率增大。术中同时重建外旋肌群可以弥补后外侧入路髋关节后方软组织薄弱的缺陷,有利于减少脱位风险的发生[8]。后外侧入路行人工髋关节置换术采用重建外旋肌群技术,明显减少术后假体脱位的发生率[9]。但随着时代的发展,微创、快速康复成为现在人工髋关节置换术的重要目标。微创手术的迅速发展使DAA这一古老的手术入路又重新受到关注。DAA是真正意义上的肌间隙入路(缝匠肌/股直肌-阔筋膜张肌),从软组织的保护角度来说充分体现微创的意义,不仅仅是手术切口的缩短,术后卧床时间可以相应缩短,术后假体脱位发生率更低[10,11]。
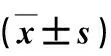
表2 2组患者手术情况和疗效比较
*Fisher精确检验
然而,DAA本身具有相当的操作难度,手术效果与外科医生的学习曲线有紧密的联系[12]。术中需要一些特殊的体位以及一些特殊的手术器械,尤其是在显露及安装股骨侧假体时,这也是导致手术中手术时间长、术中发生股骨大转子骨折的原因,但该入路对肌肉损伤小,术后切口引流明显比对照组少,术后可以更早下地,术后72 h疼痛评分显著优于对照组(t=-2.552,P=0.013)。DAA组无髋关节脱位发生,对照组发生1例髋关节脱位,因为DAA是完全的肌间隙入路,保护后方软组织的完整性是它的特点[13],因此,术后早期人工关节的稳定性大大增加。对照组脱位患者术后影像资料表明假体位置角度在安全范围内,术后早期脱位的原因是下地时扭伤引起的髋关节屈曲内收,可能与后方软组织的张力有关,虽然手法复位后未再次出现脱位,随访6个月也未发生脱位,但还是增加患者痛苦,延长卧床时间。2组假体位置安放角度都在安全范围内,DAA没有增加假体安装角度不良的风险,且DAA组患者早期能够让人工髋关节做屈曲、内收和内旋动作,加速康复过程。
虽然理论上DAA存在前脱位的风险,但在实际过程中,DAA组采用仰卧位,对于髋臼的假体植入时角度的控制比后外侧入路的侧卧位更加准确,同时在双下肢长度的测量方面,仰卧位的DAA组比侧卧位的对照组具有明显的优势。因此,越来越多的医师应用DAA全髋关节置换术,证实此种手术入路的优越性[14,15]。DAA全髋关节置换术有一定的学习曲线,术中骨折和股外侧皮神经损伤是最常见的并发症[16]。术中发生骨折常见于股骨大转子,在股骨侧行扩髓,锉髓腔时,要对髋关节进行极端外旋,此时髋周肌肉组织因为受到外力牵拉,而引起大转子骨折。 因此,在手术处理股骨的时候,股骨外旋90°,助手的不正确牵引,导致股骨不完全暴露,髂前上棘阻塞股骨钻,导致股骨穿孔。此时,髋关节就需要过度伸展或松解部分肌肉组织。
髋关节置换手术后其他并发症还包括深静脉血栓形成,2组均未有发生,可能与术后抗凝意识的提高有关。DAA组患者可以早期的下地活动,理论上血栓发生的概率会更低,而且早期的功能锻炼使DAA组术后1个月HHS评分(75.7±5.9)分明显高于对照组(70.2±7.1)分 (t=3.703,P=0.000), 6个月2组HHS评分差异无显著性(t=1.947,P=0.055)。虽然DAA有一定的学习曲线,手术时间明显长于对照组(t=7.435,P=0.000),但没有增加感染、损伤神经血管、深静脉血栓等常见的术后并发症及假体位置不良的风险,手术切口长度、术后切口引流量、术后早期疼痛VAS评分比对照组有显著优势,而且术后下地时间早,在早期功能锻炼方面也具有明确的优势。
我们认为与后外侧入路同时重建外旋肌群相比,人工全髋关节置换术采用微创DAA治疗股骨颈骨折可以明显减轻患者软组织的损伤,减少术后早期的疼痛感,促进患者早期下地功能锻炼,早期临床疗效好。
