1型糖尿病患者尿酸水平与血脂异常的相关性研究
2020-06-11朱婧蒋晓红项守奎许晨华飞
朱婧 蒋晓红 项守奎 许晨 华飞
苏州大学附属第三医院内分泌代谢科,常州 213003
近年来,我国1型糖尿病(T1DM)的发病率不断上升[1]。T1DM进展快,并发症出现早,给家庭及社会带来沉重负担[2]。血脂异常是T1DM患者发生大血管并发症的最强危险因素之一,可促进动脉粥样硬化进展,最终导致冠心病。目前,心血管事件已成为T1DM患者的主要死亡原因[3]。
尿酸是嘌呤代谢的终产物,常伴随代谢性疾病出现。T1DM患者尿酸水平偏低,但许多研究发现尿酸水平与其血管并发症呈正相关[4-5]。目前关于T1DM患者血脂异常的研究甚少,因此,本研究旨在探讨T1DM患者血脂异常的特点以及尿酸与血脂异常的相关性。
1 对象与方法
1.1 研究对象 选取2015年6月至2019年2月于苏州大学附属第三医院内分泌代谢科住院的T1DM患者,T1DM诊断标准参照中国T1DM诊治指南(2012版),至少存在1个胰岛自身抗体阳性。排除标准:合并糖尿病急性并发症;合并急性或慢性感染性疾病、肿瘤、肝肾功能不全、甲状腺功能异常;近3个月内服用影响血脂和尿酸的药物;病程小于半年,最终纳入201例。按照2016版中国成人血脂异常防治指南诊断标准[血脂异常:总胆固醇≥6.2 mmol/L为高总胆固醇血症,甘油三酯≥2.3 mmol/L为高甘油三酯血症,高密度脂蛋白-胆固醇(HDL-C)<1.0 mmol/L为低HDL-C血症,低密度脂蛋白-胆固醇(LDL-C)≥4.1mmol/L为高LDL-C血症。出现高总胆固醇血症、高甘油三酯血症、低HDL-C血症和高LDL-C血症中的一种即判断为血脂异常],分为血脂正常T1DM组和血脂异常T1DM组。同时从医院健康体检中心选取非糖尿病健康人136名作为健康对照组。
1.2 研究方法
1.2.1 临床资料收集 记录性别、年龄、身高、体重、收缩压、舒张压、腰围、臀围等一般情况。体重指数=体重/身高2(kg/m2)。
1.2.2 临床指标测定 禁食8 h后采集次日早晨空腹静脉血,采用全自动生化分析仪(AU5800, Beckman)检测谷丙转氨酶(ALT)、谷草转氨酶(AST)、肌酐、血脂等,采用罗氏IT3000检测甲状腺功能及C肽水平,全自动生化免疫检测仪(VITR5600, Johnson)检测24 h尿白蛋白(24 h UP)。糖化血红蛋白仪(D10, BioRad)、尿微量白蛋白仪(DCA2000, Bayer)分别测定HbA1c和尿白蛋白/肌酐比值(ACR)。
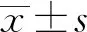
2 结果
2.1 T1DM组与健康对照组血脂水平比较 与健康对照组相比,T1DM组甘油三酯、LDL-C水平升高(P均<0.05),HDL-C水平降低(P<0.001),总胆固醇水平升高,但差异无统计学意义。另外,T1DM组体重指数、FT3水平降低(P均<0.001);收缩压、舒张压、空腹血糖及HbA1c水平均升高(P均<0.001),见表1。两组性别构成(χ2=3.309,P=0.069)差异无统计学意义。
2.2 不同血脂水平T1DM患者临床资料比较 T1DM组中血脂异常发生率为24.9%(50/201)。总胆固醇、甘油三酯、HDL-C、LDL-C异常发生率分别为4.0%(8/201)、5.5%(11/201)、18.9%(38/201)、2.0%(4/201)。血脂异常T1DM组年龄偏低(P<0.05),尿酸、HbA1c、空腹C肽、舒张压水平均较血脂正常T1DM组升高(P均<0.05)。两组性别构成(χ2=2.663,P=0.103)差异无统计学意义,见表2。
2.3 T1DM患者尿酸水平与临床资料的相关性分析 T1DM患者的尿酸水平与甘油三酯水平呈正相关(P<0.05),与HDL-C、年龄呈负相关(P均<0.05),见表3。
2.4 T1DM患者发生血脂异常的影响因素分析 以血脂正常为0,血脂异常为1作为因变量,以年龄、性别、病程、体重指数、收缩压、舒张压、空腹C肽、HbA1c、尿酸、FT3、FT4、促甲状腺激素为自变量进行二元logistic逐步回归分析,结果显示,尿酸、舒张压和HbA1c是T1DM患者发生血脂异常的独立危险因素,见表4。
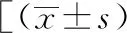
表1 T1DM组与健康对照组临床资料与实验室结果比较或M(P25,P75)]
注:T1DM:1型糖尿病;BMI:体重指数;SBP:收缩压;DBP:舒张压;Ccr:肌酐;UA:尿酸;FBG:空腹血糖;TC:总胆固醇;TG:甘油三酯;HDL-C:高密度脂蛋白-胆固醇;LDL-C:低密度脂蛋白-胆固醇;TSH:促甲状腺激素;1 mmHg=0.133 kPa;a:Z值
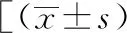
表2 血脂正常T1DM组与血脂异常T1DM组临床资料与实验室结果比较或M(P25,P75)]
注:T1DM:1型糖尿病;BMI:体重指数;SBP:收缩压;DBP:舒张压;F0:空腹C肽;FBG:空腹血糖;UA:尿酸;ACR:尿肌酐/白蛋白;24 h UP:24 h尿白蛋白;TSH:促甲状腺激素;1 mmHg=0.133 kPa;a:Z值

表3 T1DM组尿酸水平与实验室结果相关性
注:T1DM:1型糖尿病;BMI:体重指数;SBP:收缩压;DBP:舒张压;F0:空腹C肽; TC:总胆固醇;TG:甘油三酯;HDL-C:高密度脂蛋白-胆固醇;LDL-C:低密度脂蛋白-胆固醇;ACR:尿白蛋白/肌酐比值;24 h UP:24 h尿白蛋白;TSH:促甲状腺激素

表4 T1DM患者血脂异常影响因素的二元logistic回归分析
注:T1DM:1型糖尿病;DBP:舒张压;UA:尿酸
3 讨论
血脂异常是T1DM患者发生心血管事件的关键危险因素之一,目前尚缺乏对于我国T1DM患者发生血脂异常影响因素的研究。
本研究发现,与健康对照组相比,T1DM患者血脂异常的发生率达24.9%,甘油三酯、LDL-C水平升高,HDL-C水平降低(P均<0.05),提示存在血脂代谢异常。既往研究中T1DM患者血脂异常的发生率差异较大,为3.8%~72.5%[6]。可能与人种、年龄、饮食习惯不同有关。Bulut等[7]对202例土耳其儿童及青少年T1DM患者调查后发现,血脂异常发生率为26.2%,与本研究结果相近,其中,以高总胆固醇血症与高甘油三酯血症最常见。而本研究中,低HDL-C血症和高甘油三酯血症的发生率较高,分别为18.9%和5.5%。Pérez等[8]发现,低HDL-C血症是T1DM患者最常见的血脂异常。T1DM患者存在内皮依赖性血管舒张受损、平滑肌功能异常等病理改变,这些都可以促进动脉粥样硬化的发生[9]。本研究中,血脂异常T1DM组患者空腹C肽水平高于血脂正常T1DM组。研究显示,C肽是有功能的片段,可能与血脂相关。老年人群中,C肽水平与高甘油三酯、低HDL-C血症高度相关[10]。Yosten等[11]发现,G蛋白耦联受体(GPR)146可能是C肽作用的受体。GPR146通过活化细胞外信号调节激酶信号通路,促进肝脏固醇调节元件结合蛋白2表达,使LDL-C和甘油三酯水平升高[12]。C肽还可能通过调节脂肪分化关键调控因子过氧化物酶体增殖物活化受体γ的表达,导致脂代谢紊乱[13]。
T1DM冠状动脉钙化研究发现,无论是否合并代谢综合征,尿酸都是T1DM患者冠状动脉粥样硬化的预测因子[14]。既往研究提示,尿酸可能与血脂异常有关:外源性注射尿酸后,大鼠出现甘油三酯、LDL-C、HDL-C水平升高[15]。美国健康及营养状况调查(NHANES Ⅲ)发现,成人尿酸水平与总胆固醇、甘油三酯、LDL-C呈正相关,与HDL-C呈负相关[13]。本研究发现,血脂异常T1DM患者尿酸水平升高,甘油三酯和HDL-C分别与尿酸水平呈正相关和负相关。另外,尿酸水平是T1DM患者发生血脂异常的独立危险因素。尿酸可能通过不同的机制与血脂相互影响。Lu等[15]发现,尿酸可激活下丘脑核因子-κB通路,导致下丘脑炎性反应及神经内分泌的改变,引起血脂异常。Baldwin等[16]认为,尿酸通过脂肪细胞表面的尿酸转运体进入胞内,激活NADPH氧化酶产生活性氧,活化p38等促炎信号通路,上调促炎性单核细胞趋化蛋白1,下调抗炎性脂联素水平,促进脂肪细胞产生胰岛素抵抗和炎性反应。尿酸进入脂肪细胞后,还抑制黄嘌呤氧化酶表达,影响过氧化物酶体增殖物活化受体γ依赖性脂肪细胞分化过程。另外,磷酸戊糖途径产生的磷酸核糖和NADPH是嘌呤及脂肪合成的原料,磷酸戊糖代谢增强,则尿酸和脂肪生成均增多[17]。
本研究中,除尿酸外,血压、HbA1c也是T1DM患者发生血脂异常的危险因素。既往研究发现,血压和血脂异常经常同时出现,高血压可提高血流剪切力和氧化应激水平,使血管内皮受损,脂蛋白的渗透率增加。高血压还与脂肪氧化酶高表达有关,导致氧化型LDL-C水平升高[18]。研究发现,血糖控制不佳的T1DM中血脂异常比例升高[8]。针对T1DM患者的大样本前瞻性研究也证实,HbA1c曲线下面积可预测非HDL-C血脂水平的升高[19]。一项纳入1 800例T1DM患者的荟萃分析发现,改善血糖控制有利于降低大血管并发症的发生[20]。因此,除尿酸外,血压和HbA1c也与T1DM患者发生血脂异常密切相关。
本研究尚存在一定的不足。第一,样本量较小,后续将扩大样本量。本研究为回顾性研究,无法探究尿酸和血脂异常的因果关系,需要前瞻性研究进一步证实。第二,本研究中反映血脂的指标为最基本的血脂四项,后续研究中可加入脂蛋白、脂质因子探究。
综上所述,T1DM患者血脂异常发生率升高,主要表现为低HDL-C血症、高甘油三酯血症和高LDL-C血症,尿酸水平与HDL-C呈负相关,与甘油三酯呈正相关。尿酸、舒张压、HbA1c是T1DM发生血脂异常的独立危险因素。尿酸可能成为防控心血管事件的潜在靶点,因此,应对T1DM患者尿酸水平进行监测及干预。
