高通量血液透析对慢性肾功能衰竭患者的疗效
2020-06-09尚源融
尚源融
(河南科技大学第一附属医院 肾内科,河南 洛阳 471000)
慢性肾脏病持续发展至后期的结局为慢性肾功能衰竭,导致患者肾功能损伤,肾小球滤过功能下降,在人类死亡原因中占第5~9位,降低慢性肾功能衰竭患者病死率是摆在临床医生面前的重大课题。目前,临床多采用血液透析治疗慢性肾功能衰竭,患者5年生存率可达85%,但常规透析并发症较多,可降低患者生存质量,影响预后[1]。基于此,本研究探讨高通量血液透析对慢性肾功能衰竭患者的治疗效果及其血清β2-微球蛋白(β2-microglobulin,β2-MG)、胱抑素C(cystatin C,CysC)水平的影响。
1 资料与方法
1.1 一般资料采用随机数表法将2016年10月至2018年10月河南科技大学第一附属医院收治的120例慢性肾功能衰竭患者分为对照组和观察组,每组60例。患者均符合《肾脏病学》中相关诊断标准[2],血清尿素氮、肌酐水平增高,患者与家属签署知情同意书,排除合并恶性肿瘤、血液系统疾病者。对照组男38例,女22例;年龄39~77岁,平均(49.58±4.24)岁。观察组男36例,女24例;年龄38~78岁,平均(48.60±3.16)岁。两组以上资料差异无统计学意义(均P>0.05)。本研究已上报河南科技大学第一附属医院医学伦理委员会并获得批准。
1.2 治疗方法对照组接受常规血液透析治疗。透析液量为500 mL·min-1,血流量开始15 min为150 mL·min-1,后逐渐增至200~400 mL·min-1,透析液温度为35.5~36.5 ℃,每次4 h,每周3次。观察组接受高通量血液透析治疗。透析液流速500~800 mL·min-1,血流量250~350 mL·min-1,透析器膜面积1.4~1.8 m2,超滤系数>40 mL·h-1·mm Hg-1,低分子肝素抗凝。两组均治疗12个月,每次4 h,每周3次。
1.3 评价指标(1)小分子毒素:治疗前、治疗12个月后,静脉采血10 mL,采用TBA-120FR全自动生化分析仪检测小分子毒素(磷、钾、尿酸等)水平。(2)β2-MG、CysC:治疗前后,采用放射免疫法检测血清β2-MG水平,采用酶联免疫吸附法检测血清CysC水平。试剂盒均购于赛默飞。

2 结果
2.1 小分子毒素治疗前,两组血磷、钾、尿酸水平相比,差异无统计学意义(均P>0.05)。治疗后,两组血磷、钾、尿酸水平均降低,观察组血磷水平较对照组低,差异有统计学意义(均P<0.05)。见表1。
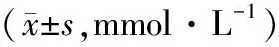
表1 两组患者治疗前后小分子毒素水平对比
注:与同组治疗前对比,aP<0.05。
2.2 β2-MG、CysC治疗前,两组血清β2-MG、CysC水平差异无统计学意义(均P>0.05)。治疗后,两组血清β2-MG、CysC水平均降低,观察组血清β2-MG、CysC水平均较对照组低,差异有统计学意义(均P<0.05)。见表2。
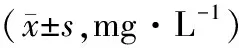
表2 两组治疗前后血清β2-MG、CysC水平对比
注:与同组治疗前对比,aP<0.05。
3 讨论
慢性肾功能衰竭是指在各种慢性肾实质疾病基础上缓慢出现的肾功能减退而至衰竭,患者肾功能出现持续减退,代谢产物潴留,机体水电解质及酸碱平衡失调,多系统功能紊乱,是原发和继发肾脏病持续进展的共同转归,具有不可逆性。患者早期往往无明显临床症状,晚期逐渐表现出尿毒症症状,需引起警惕[3]。目前,血液透析是治疗慢性肾功能衰竭的有效手段,将血液中小分子物质、过多电解质等通过透析膜弥散到透析液中进行清除,但常规透析治疗后,患者常出现食欲不振、营养不良、贫血、皮肤瘙痒等不良症状[4]。
高通量透析通过高通量透析器控制容量进行血液净化,其透析器膜面积为1.4~1.8 m2,膜孔径大、超滤系数较大,单位清除率较高,可有效清除较多的中大分子量毒素[5]。本研究中,两组治疗后小分子毒素水平均降低,且观察组血磷水平低于对照组,表明高通量血液透析与常规血液透析均可有效降低小分子毒素,且高通量血液透析对血磷清除率更高。本研究中,两组治疗后血清β2-MG、CysC水平均降低,且观察组低于对照组,表明采用高通量血液透析可进一步降低血清β2-MG、CysC水平。CysC是半胱氨酸蛋白酶抑制剂C,可有效反映早期轻微肾损伤,评估肾小球滤过功能,属于大分子毒素物质的一种,因而应用高通量血液透析时,其水平降低更明显。β2-MG在人体内蓄积可导致透析相关淀粉样变,高通量血液透析时其透析膜更利于β2-MG通过,从而延缓淀粉样变的发生[6]。
综上所述,高通量血液透析可有效提高慢性肾功能衰竭患者血磷、β2-MG、CysC的清除效果,有助于改善患者预后,值得临床推广应用。
