宏基因组学二代测序在不明原因发热患者病原体检测中的应用*
2020-06-08顾宇峰金爱萍谭晓慧张海峰
张 彬,张 弦,赵 华,顾宇峰,周 跃,金爱萍,谭晓慧,张海峰
(南通大学附属医院1 感染性疾病科;2 影像中心,江苏226001)
不明原因发热(FUO)鉴别诊断一直是困扰临床医生,尤其是感染性疾病科医生的问题,其病因常见三大类:感染、风湿免疫性疾病、恶性肿瘤等[1]。有时会因机体免疫反应失控导致类似全身炎症反应表现,重症者甚至累及多个脏器系统而发生多器官功能障碍(MODS)。临床上识别感染性发热对合理用药,尤其抗菌药物具有重要意义。本研究选择2018 年7月—2019 年10 月我院收治的51 例不明原因发热患者,观察宏基因组学二代测序(mNGS)技术在病原检测中的应用价值。
1 资料与方法
1.1 一般资料 不明原因发热51 例,其中男性33例,女性 18 例;年龄 15~79 岁,平均 54.57±16.73 岁;发热时间 12~35 天,平均 19.82±4.93 天。纳入标准:(1)在我院经1 周以上全面系统的发热病因筛查未能明确者;(2)非免疫力缺陷患者。系统筛查包括血、尿、大便三大常规,大便隐血试验,肝、肾功能,电解质,血糖,血、尿、痰培养,血清自身抗体、全胸片(或胸部CT)和腹部B 超等。
1.2 标本留取 根据患者临床表现以及实验室筛查结果,经医患充分沟通,患方签署针对mNGS 高额费用知情同意书及采信院外检查结果知情同意书。于停用抗菌药物12 小时以上发热时,留取可疑部位血液、尿、痰或肺泡灌洗液、骨髓、脑脊液等标本,一份送本院微生物室作细菌培养,另留一份mNGS 标本外送华大基因检测公司作病原学检测。mNGS 标本的采集、保存和运输严格按照该公司标准化规范执行。
1.3 病原学mNGS 检测
1.3.1 标本处理和DNA 提取:血液标本离心后取300 μL 血浆,痰液或肺泡灌洗液经玻璃珠混合震荡后取0.5~3 mL,脑脊液取300 μL。使用TIANamp Micro DNA Kit(DP316,TIANGEN BIOTECH,Beijing,China),根据试剂盒说明书提取DNA(用作DNA 文库构建),应用超声破碎至200~300 bp 的片段备用。
1.3.2 文库构建和测序、数据分析:使用Agilent 2100 Bioanalyzer 质控文库、Qubit dsDNA HS Assay Kit(Thermo Fisher Scientific Inc.)质控 DNA 文库,文库经环化后再滚环复制(RCA)形成DNB 纳米球,然后加载至测序芯片,应用BGISEQ-500 进行高通量mNGS 测序。测序所得原始结果中去除质量低的数据,通过所得高质量数据中比对BWA:(http://biobwa.sourceforge.net/)去除人参考基因组序列和低复杂度结果(Reads),最后参照微生物大数据库,将比对后的数据按照细菌、真菌、病毒、寄生虫、支原体/衣原体等分类罗列形成初步实验室报告。对于与细菌培养结果明显不符、高度怀疑的病原学mNGS 结果,采用PCR 扩增/Sanger 测序验证。
1.4 临床解读 临床医生依据患者病情、临床表现、影像学检查以及经验,全面分析细菌培养、mNGS病原检测报告,区分非无菌部位定植与感染,去除mNGS 背景病原检测假阳性结果,确定FUO 相关致病病原体。
1.5 统计学处理 使用SPSS 22.0 统计学软件进行数据分析处理。应用四格表计算传统微生物培养和mNGS 病原二代测序的敏感性,特异性,阳性、阴性预测值和约登指数(Youden index);病原学mNGS 与传统培养结果比较采用配对χ2检验,两种方法诊断结果的一致性采用Kappa 检验,并统计病原微生物检出诊断效能。P<0.05 为差异有统计学意义。
2 结 果
2.1 临床标本阳性检测结果 血、骨髓、脑脊液、痰液、肺泡灌洗液等标本病原mNGS 检出的病原体数量和种类明显多于传统培养,见表1。传统培养和mNGS 检测将1 例4573746 患者诊断为白假丝酵母菌和嗜麦芽窄食单孢菌混合感染;1 例4493789 患者mNGS 检测发现烟曲霉、尖端赛多孢子菌,但培养仅烟曲霉阳性;另2 例患者培养示肺炎克雷伯菌,但其中1 例3871916 患者mNGS 检测发现除肺炎克雷伯菌,尚有产黄青霉,另1 例4033977 患者还发现嗜麦芽窄食单孢菌感染;1 例4412395 患者培养出白假丝酵母菌,而mNGS 未检测到;1 例患者痰标本培养示鲍曼不动杆菌,但病原mNGS 另外还检测到人类腺病毒7 型。值得一提的是,传统方法无法培养病毒,而病原mNGS 在20 例患者标本中检测出6 种病毒:乙型肝炎病毒、单纯疱疹病毒1 型、人类疱疹病毒7 型、巨细胞病毒、EB 病毒和人类腺病毒7 型。1例患者标本中检测到鹦鹉热支原体。
2.2 病原mNGS 与传统培养检测阳性率及一致性 表1 按病原体分类列出传统培养和病原mNGS检测结果,传统培养共检出细菌8 例(结核分枝杆菌1 例),真菌 4 例;相比之下,病原 mNGS 在 30 份标本中鉴定出60 个病原体,其中细菌22 例(结核分枝杆菌4 例)、真菌12 例。结合传统培养和病原mNGS检测,在30 例标本中鉴定出25 种病原体。依据临床表现、血常规、PCT、hCRP、前期经验性治疗效果,最终判定病原mNGS 结果,见表2。病原mNGS 检测阳性率41.18%(21/51),高于传统培养阳性率23.53%(12/51),差异有统计学意义(P=0.012)。Kappa 一致性检验表明,病原mNGS 与传统培养诊断结果存在一般一致性(Kappa=0.524,P<0.001)。
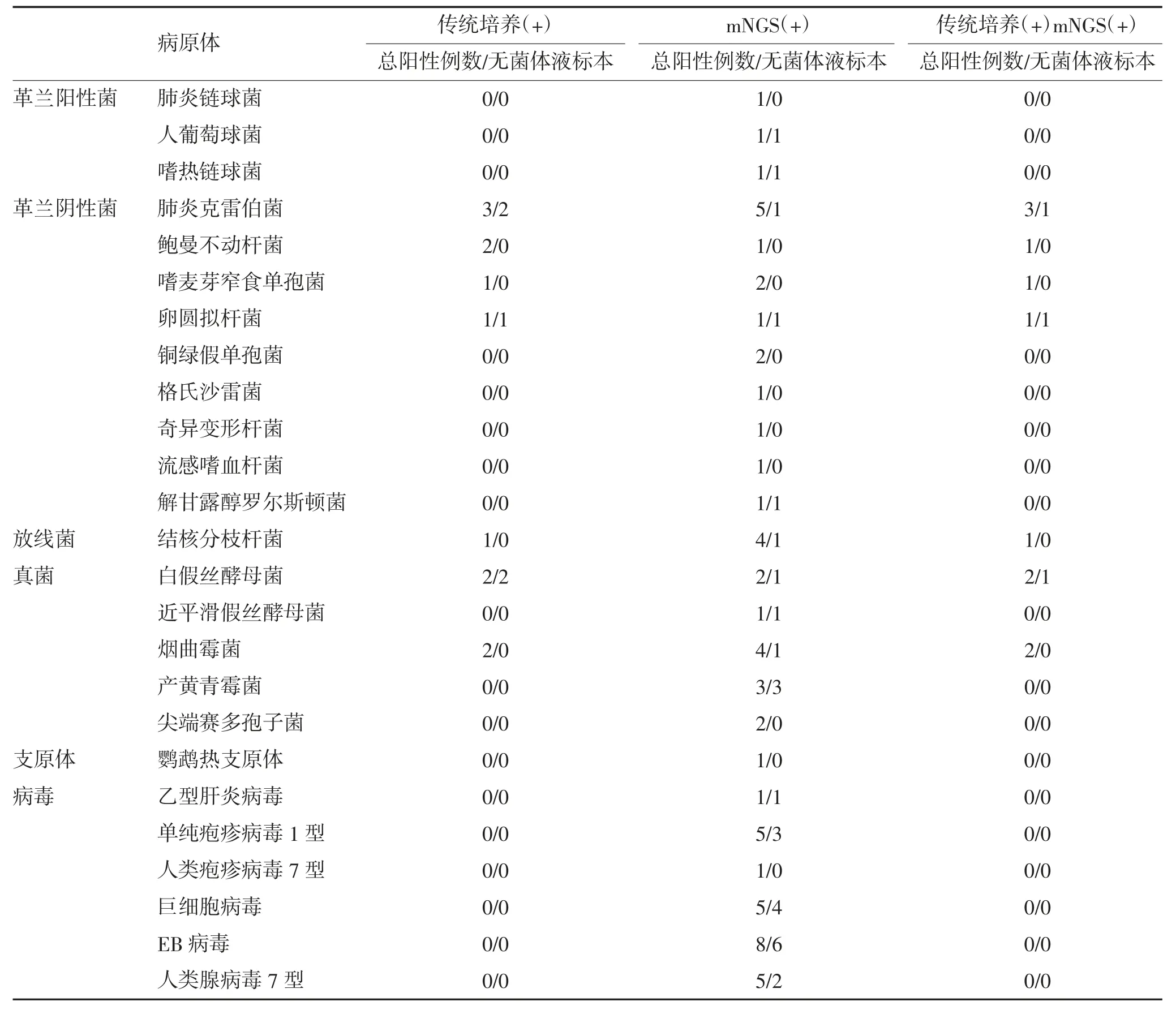
表1 mNGS 与传统培养检测病原体阳性结果比较 例
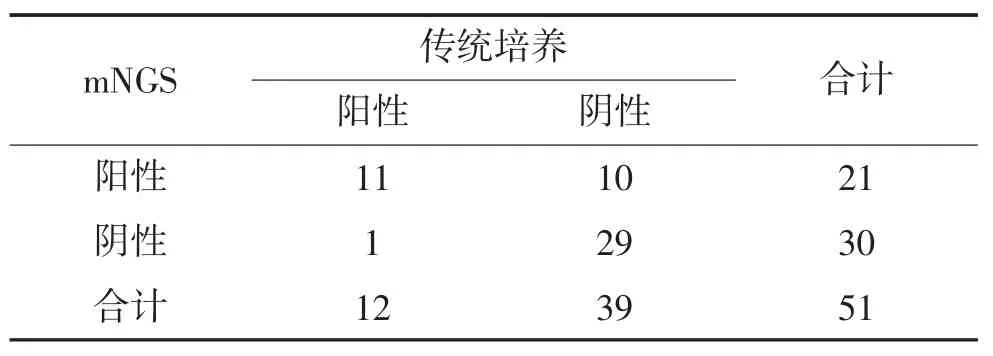
表2 病原学mNGS 与传统培养检测细菌、真菌阳性结果比较
2.3 桑格(Sanger)一代测序验证 在本研究中当传统培养与病原mNGS 结果不符,尤其是后者阳性病原体多于2 种时,应用桑格一代测序行病原体验证测试,结合临床表现、原有经验性治疗疗效判定致病病原体,结果显示病原mNGS 与Sanger 验证病原体检测一致性为100%。
2.4 两种方法的诊断效能 如果沿用传统培养作为诊断细菌(结核分枝杆菌)、真菌感染金标准,根据表2,病原mNGS 检测细菌、真菌的灵敏度,特异性,阳性预测值,阴性预测值和约登指数分别为91.67%,74.36%、52.38%、96.67%、0.6603。如果将mNGS 检测到的病毒、支原体计算在内,检测阳性率从传统培养的 23.53%(12/51)增至 60.78%(31/51)。提示病原mNGS 技术在同时检测细菌、真菌、病毒和支原体等不易培养的病原体方面具有明显优势。
3 讨 论
不明原因发热(FUO)病因鉴别非常重要,只有筛查出非感染性发热者,才能减少不必要的抗菌药物暴露和治疗费用,对临床合理使用抗菌药物具有积极意义[2]。传统检测感染病原体主要依靠血液、体液、组织等培养以及分子生物学诊断技术,微生物培养目前仍是感染病原诊断的金标准,但临床上并非所有病原体都可通过传统培养方法识别。此外,传统培养方法存在耗时长、不同病原体需不同培养基、阳性率过低等缺陷。分子生物学诊断方法,如酶联免疫吸附(ELISA)原位杂交、聚合酶链式反应(PCR)、一代桑格测序以及MALDI-TOF MS 均依赖于病原体核酸的已知序列[3],ELISA 基于抗原-抗体反应,这些检测方法每次检测仅识别有限甚至特定的病原体种类。
近年来寻找更理想的感染病原学检测方法成为研究热点。高通量mNGS 既往在遗传性疾病、肝炎、炎症性肠病和恶性肿瘤等临床中获得应用[4],随着该技术更快的检测周期和费用降低而用于病原微生物的筛查。与传统培养相比,病原mNGS 检测几乎达到“一网打尽”效果,能同时敏感识别不同类病原体,尤其在细菌感染合并真菌、病毒、支原体、衣原体或原虫等感染时更具显著意义。本研究结果显示,当同一患者需同时排查所有病原体时,mNGS 检测可使阳性率从传统培养的23.53%(12/51)增高至60.78%(31/51);与传统培养比较,mNGS 检测阳性病原体增加了 8 种细菌、3 种真菌、6 种 DNA 病毒、1 种支原体。两种方法的细菌、真菌诊断结果存在明显差异,发现10 例标本传统培养为阴性,但mNGS 检测为阳性,结合临床表现、经验性治疗疗效等判定为感染者。其原因可能在留取标本前怀疑细菌、真菌感染,已经验性使用抗菌药物,导致病原微生物不易培养,而mNGS 可检出更微量的病原体核酸,具有更广的微生物谱。传统培养仅能检测到一种优势病原体,而其他合并感染的病原体可能被抑制而无法检出,而mNGS 更高的敏感性使得病原体检出更全面。如本研究中4493789 患者传统培养仅检出烟曲霉,而mNGS 还同时发现烟曲霉和尖端赛多孢子菌;另2例患者培养示肺炎克雷伯菌,但mNGS 发现其中3871916 患者尚合并产黄青霉,4033977 患者合并嗜麦芽窄食单孢菌感染。
文献[5-7]报道及本研究结果均提示mNGS 对病原体检测较传统培养敏感性更高,可以帮助感染患者明确诊断。细菌、病毒等感染患者可表现相似的临床症状,针对病因进行正确干预,对指导抗菌药物合理使用具有积极作用。当然,mNGS 的高敏感性也会带来一些麻烦。本研究中少部分患者,尤其是危重症或糖尿病患者,mNGS 从同一标本中检出细菌、真菌、病毒等多种病原体,这需要经验丰富的临床医生在区分定植致病病原微生物后,依据读取病原体条带数,结合患者临床表现、经验性治疗效果、血常规、PCT、CRP 等检查结果,确定可能的病原体。同时需注意不同来源标本阳性结果的价值有差异,与体外相通体腔留取的标本,如痰液标本阳性,尤其存在多部位感染时,需区分定植与感染,而无菌体液如脑脊液、血液标本则不存在这类困扰。
感染病原mNGS 检测存在不足之处,除可能出现的假阳性外,仪器设备昂贵、检测技术要求高等原因使其难以在各家医院普及[8],多数医院需与检测公司合作,外送标本定点检测。mNGS 测试周期虽然比传统培养短,一般在72 小时内出具报告,但这对于重症感染患者来说时间过长,直接影响患者精准治疗与预后。目前mNGS 检测费用高,难以成为感染性病原常规诊断方法。mNGS 已成功用于鉴定某些病毒感染[9-10],但目前外送标本异地集中检测,途中RNA 易降解,致RNA 病毒检出率较低。随着公司布点增多、技术进步,缩短检测周期和降低检测费用,有望病原mNGS 检测在临床上广泛开展,更好地服务发热患者。
