脑出血血肿扩大的危险因素及CT 平扫预测血肿扩大的价值分析
2020-06-08裴潘郝伟伟张敏孙田田王娟
裴潘,郝伟伟,张敏,孙田田,王娟
(安徽淮北市矿工总医院,a CT 室,b 神经内科,c 麻醉科,235000)
脑出血是指非外伤性脑实质内的血管破裂而引起的出血[1],超过40%的急性脑出血患者会继发血肿扩大[2-3],其发病1 个月、1 年后的死亡率分别高达40%、54%[4],因此掌握脑出血血肿扩大的危险因素及如何预测血肿是否扩大对临床的进一步干预尤为重要。CT 检查在脑出血血肿扩大的诊断与治疗过程中扮演者非常重要的角色[5],虽然有学者[6-7]进行CT 血管成像(CTA)的研究,但是很多患者在发病初期并不具备行CTA的条件,检查费用较高且存在一定的禁忌证,所以应用CTA 预测血肿扩大方面存在一定限制[8],而CT 平扫简单易行,已成为预测脑出血首选的检查手段。本研究通过回顾性分析123 例脑出血患者临床资料及CT 图像,分析影响脑出血血肿扩大的危险因素,并探讨CT 平扫预测血肿扩大的价值。
1 资料与方法
1.1 一般资料 回顾性分析2017 年1 月至2019年10 月共123 例脑出血患者的临床资料及CT 平扫图像,患者均来自淮北市矿工总医院。根据复查血肿是否扩大分为扩大组和未扩大组。扩大组44 例,男28 例,女16 例,年龄范围35~100 岁,年龄(65.6 ±14.8)岁;未扩大组79 例,男48 例,女31例,年龄范围34~100 岁,年龄(64.1 ±15.3)岁。
1.2 纳入与排除标准 纳入标准: ①符合中国脑出血诊治指南[9],并经CT 证实为脑出血;②发病后行CT 复查者;③临床资料完整。排除标准: ①因脑部外伤、脑血管畸形、颅内肿瘤等原因继发脑出血者;②原发性脑室内出血者。
1.3 方法 收集两组患者的临床资料,包括年龄、高血压、糖尿病、凝血功能障碍、CT 首次检查时间、出血量、黑洞征、混合征。
使用Activion16 CT 机进行扫描,扫描参数:管电压120 kV、管电流250 mA,矩阵512 ×512,扫描层厚、层距均为8 mm,主要是轴位横断面扫描,重点观察出血的部位、出血量、密度等。
1.4 评价标准 所有病例图片均由2 名经验丰富的医师采用双盲法阅片,意见不统一时共同协商后判定。血肿扩大是指CT 复查时血肿体积比首次血肿体积增加12.5 mL 或增加的血肿体积比>33%[10-11]。脑血肿测量采用多田公式法,血肿体积(mL)=血肿最长径(cm) × 宽(cm) × 层厚(cm)/2[12]。黑洞征[10]指:①相对的低密度区包含在高密度血肿内,且分界清晰;②低密度区可为圆形、卵圆形或棒状,但不能与周围组织相连;③低密度区与高密度区有至少28 Hu 的CT 差值(图1);混合征[13]指低密度区域和高密度区域混合,高密度区不能包裹低密度区,同时高低密度有明确的分界且密度差大于18 Hu(图2)。
1.5 统计学处理 采用SPSS 22.0 中文版软件对数据进行统计学分析,符合正态分布的计量数据采用表示,采用独立样本t 检验;计数资料以例数或百分比表示,采用χ2检验;多因素分析采用逐步后退法logistic 回归分析。 P <0.05 为差异有统计学意义。
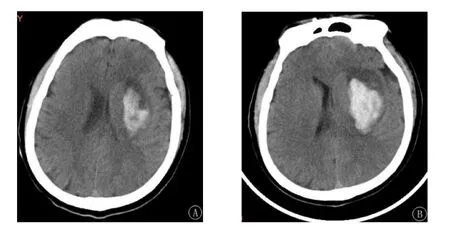
图1 左侧额顶叶脑出血患者CT 表现:A 为血肿内可见黑洞征;B 为复查后血肿扩大
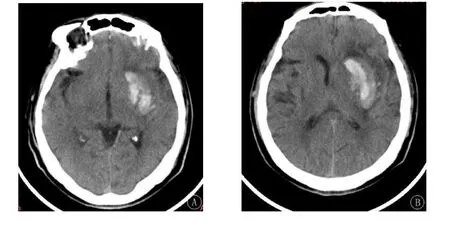
图2 左侧基底节区脑出血患者CT 表现:A 为血肿内可见混合征;B 为复查后血肿扩大
2 结果
2.1 两组患者临床资料及CT 征象的比较 123 例脑出血患者出血位于基底节区72 例(58.5%,72/123),位于丘脑27 例(22.0%,27/123),脑叶21例(17.1%,21/123),小脑3 例(2.4%,3/123),两组患者临床资料及CT 征象的单因素比较情况见表1。
2.2 建立非条件logistic 回归模型 以本研究资料为样本,以状况为应变量,赋值1=扩大组,0=未扩大组。单因素分析(表1)中P <0.10 的指标/因素为自变量。初选出血量、高血压等7 个指标作为自变量。此外,为提高统计效率并使回归结果清晰,将出血量为连续数值的自变量,按两组总均值(平均值为14.8 mL)进行分段(分层),转化成两分类变量,赋值1 >14.8 mL,赋值0 <14.8 mL。回归过程采用逐步后退法,以进行自变量的选择和剔除,设定α剔除=0.10,α入选=0.05。回归结果:共有黑洞征和混合征、CT 首次检查时间2 个变量被保留入回归方程。提示:黑洞征和混合征、CT 首次检查时间2 个因素为影响患者血肿扩大的独立危险因素,其OR值分别为8.758、0.801。见表2。

表1 脑出血123 例患者临床资料及CT 征象的比较

表2 脑出血123 例逐步后退法logistic 回归分析
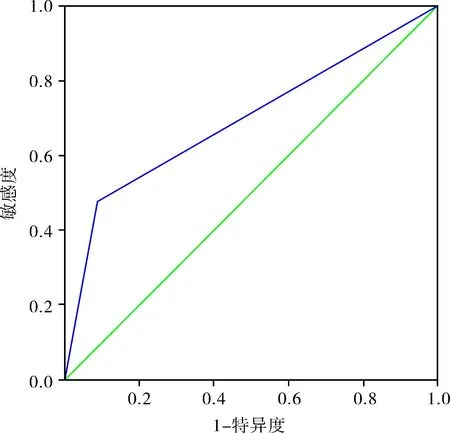
图3 脑出血123 例黑洞征和混合征的ROC 曲线

图4 脑出血123 例CT 首次检查时间的ROC 曲线
2.3 关于诊断价值分析 以扩大组为阳性样本(n=44),以未扩大组为阴性样本(n=79),建立黑洞征和混合征、CT 首次检查时间ROC 诊断分析模型,AUC 分布为0.694、0.625 见图3 和图4。
2.4 CT 征象对脑出血血肿扩大的预测性 黑洞征预测脑出血血肿扩大的敏感度、特异度、阳性预测值、阴性预测值、约登指数分别为25.0%、93.7%、68.8%、69.2%、0.187;混合征预测脑出血血肿扩大的敏感度、特异度、阳性预测值、阴性预测值、约登指数分别为27.3%、94.9%、75.0%、70.1%、0.222;黑洞征和混合征预测脑出血血肿扩大的敏感度、特异度、阳性预测值、阴性预测值、约登指数分别为47.7%、91.1%、75.0%、75.8%、0.388。
3 讨论
脑出血是高血压病最严重的并发症之一[14]。本研究两组患者中有高血压病史者占79.7%(98/123),两组患者高血压比较差异有统计学意义,扩大组发生率更高,因此当患者是高血压引起的脑出血时,须高度警惕有出现血肿扩大的风险,临床应该引起重视,短期进行CT 复查。研究[15]表明发病的时间越短,血肿越易扩大,随着时间的延迟血肿扩大的概率会越来越低,这与本研究的结果一致,本研究中两组患者CT 首次检查时间比较差异有统计学意义,扩大组CT 首次检查时间更短。当患者有凝血功能障碍时出血时间会延长,复查时血肿扩大的概率较大,本研究中两组患者凝血功能障碍发生率差异有统计学意义,扩大组发生率更高。汤奉琼、王汝良[2]把CT 首次检查脑出血量分为<30 mL 和≥30 mL,发现两组患者在脑出血量比较差异有统计学意义,首次检查出血量≥30 mL 发生血肿扩大概率更高,提示首次脑出血量越多,血肿扩大的风险越高,这与Barras 等[16]研究结果一致。
谢鹏在2016 年欧洲卒中年会上提出了CT 平扫黑洞征征象,其发生机制可能是与不同时间的出血有关,低密度区与流动的血液有关,而高密度区可能与凝血关系密切;混合征发生机制可能与血肿密度不均匀有关,两部分血肿的密度截然不同提示新旧血肿共存。本研究中两组患者CT 征象黑洞征、混合征比较,扩大组发生率更高,提示黑洞征、混合征阳性的患者脑出血血肿扩大的风险更高,这与有关研究[2,17]结果均一致。脑出血血肿扩大的CT 平扫征象有多种形式,单一种征象会影响到预测血肿扩大的敏感度,本研究中发现黑洞征与混合征是脑出血血肿扩大的危险因素,但多因素分析并不是独立危险因素,当黑洞征联合混合征时多因素分析为独立危险因素,黑洞征和混合征的敏感度、阳性预测值、阴性预测值均较高,仍保持了较高的特异度,且约登指数更接近1,提示CT 平扫黑洞征联合混合征预测脑出血血肿扩大的价值明显更高。当患者CT平扫脑出血出现黑洞征和混合征时高度提示患者有脑出血血肿有扩大的风险,临床需要缩短CT 复查时间,早期予以积极治疗,有助于防止脑神经功能的进一步损伤。
综上所述,当CT 平扫发现脑出血出现黑洞征和混合征时高度提示脑出血血肿会扩大,尽量缩短CT 复查时间,可指导临床及时、有效地进行干预治疗,提高患者生存率。
