拉坦前列素、噻吗洛尔和曲伏前列素治疗原发性开角型青光眼的疗效观察
2020-05-28韩宝雁米强贾冠美仝春梅
韩宝雁 米强 贾冠美 仝春梅
原发性开角型青光眼(primary open angle glaucoma,POAG)作为眼科临床较常见的疾病,以高眼压、特征性视神经萎缩和视野缺损为特征,是导致视力丧失的主要原因之一,致盲率高且不可逆转[1]。目前治疗POAG的方法主要包括药物治疗、激光治疗及手术治疗等,通过促使房水排出,起到降低、控制眼压的作用,并维持在不损伤视神经的安全水平,其中以药物治疗为首选[2]。噻吗洛尔、拉坦前列素、曲伏前列素等是目前临床常规的一线治疗POAG的药物,但噻吗洛尔作为β-受体阻滞剂,其作用选择性相对较低,且具有降低心率、加重哮喘等不良反应,曲伏前列素、拉坦前列素均属于前列素制剂,因其良好的降眼压的效果,越来越受到广泛的应用,但部分患者在使用曲伏前列素后,出现结膜充血、眼痒、眼痛、灼烧感等不良反应[3]。拉坦前列素在降低、稳定眼内压、防止视神经进一步萎缩的方面作用较显著,且不良反应较少。目前关于噻吗洛尔、拉坦前列素、曲伏前列素三种药物治疗POAG的临床对比研究笔者所见仍不多见,且多为单中心研究、病例数较少,本研究为多中心研究,选取360例POAG 患者,分别给予拉坦前列素、曲伏前列素和噻吗洛尔滴眼液进行治疗,分析不同药物的疗效,以期为POAG的临床用药提供参考。
1 资料与方法
1.1 一般资料 选取2016年1月至2018年1月廊坊爱尔眼科医院、定州市人民医院、保定市第二中心医院及中国人民解放军联勤保障部队第980医院收治的POAG 患者360例(360眼)。360例患者采用随机数字表法分为A、B、C组,每组120例。患者无论单双眼入选,均作为1 例,若入选患者只有一眼符合上述纳入及排除标准,则该眼为试验眼;若双眼均符合,则筛查眼压较高的一眼作为试验眼;若左眼和右眼眼压相同,则选择右眼,选择后对另一眼不再进行统计。3组患者性别比、年龄、基础眼压差异无统计学意义(P>0.05),具有可比性。本研究经医院伦理委员会批准通过,患者均签署知情同意书。见表1。
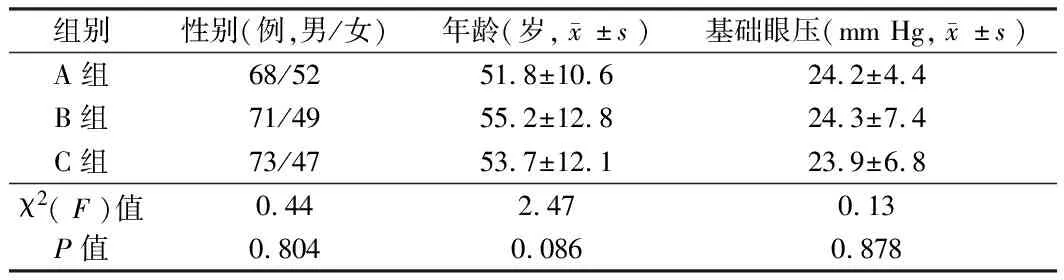
表1 3组患者一般资料情况 n=120
1.2 纳入与排除标准
1.2.1 纳入标准:患者均符合中华医学会眼科学分会青光眼学组2017年修订的POAG的诊断标准[4]。①3次不同时间段采用Goldmann眼压计测得眼压≥21 mm Hg,存在青光眼性视神经乳头改变或视网膜神经纤维缺损,具有青光眼性视野缺损,当眼压升高时前房角开放;②年龄18~70岁,入选眼的矫正视力≥0.1;③正在应用降眼压药物治疗的患者需经过药物洗脱期(停用原降眼压药物≥4周);④病例数据资料齐全,完成要求的追踪访视,无脱落、失访等。
1.2.2 排除标准:①未治疗时,眼压>35 mm Hg;②接受过眼科手术、激光手术者;③原发性闭角型青光眼或继发性青光眼患者;④房角<2,有可能发生前房角关闭者及合并角膜病变影响测量眼压者;⑤任一只眼6个月内有眼外伤史;⑥研究前1个月患角膜炎、结膜炎、巩膜炎、葡萄膜炎、疱疹性角膜炎患者及慢性眼病者;⑦合并严重心、肺、脑、肝、肾功能不全及恶性肿瘤者;⑧妊娠期、哺乳期患者及精神疾病者;⑨对研究中的药物过敏者及正在应用其他影响疗效评估的药物者,如其他降眼压药物、糖皮质激素等。
1.3 方法 A组患者给予马来酸噻吗洛尔滴眼液(山东博士伦福瑞达制药有限公司)。B组患者给予拉坦前列素滴眼液(华润紫竹药业有限公司)。C组患者给予曲伏前列素滴眼液(商品名苏为坦,美国爱尔康眼药厂)。A组患者2次/d(每天8∶00、20∶00),每次每眼1滴。B、C组患者均于每天20∶00滴注,1次/d,每眼1滴/次。3组随访时间均为12个月。
1.4 检测指标 (1)采用德国Carl ZEISS AT20眼压计比较3组患者治疗前,治疗1个月、3个月、6个月及12个月的Goldmann眼压检测结果,检测于上午9∶00~11∶00进行,每次测量3次,取平均值。(2)采用AGIS(Advanced Glaucoma Intervention Study)评分[5]比较3组患者治疗前和治疗12个月后视野缺损情况(蔡司,Humphrey视野计750 i),该视野评分系统将视野缺损分为5级:正常视野0分,轻度受损1~5分,中度受损6~11分,严重受损12~17分,终末期20分。(3)比较3组患者治疗前与治疗12个月的基础泪液分泌试验(schirmer test,ST) 及泪膜破裂时间(break up time,BUT)实验结果,于上午9∶00,测定眼压前进行检测。(4)比较3组患者的不良反应发生情况。
2 结果
2.1 3组患者治疗前后眼压比较 方差分析结果显示,3组患者随治疗时间的延长,眼压均显著下降(F时间=37.68,P=0.000),不同组别患者眼压水平存在显著差异(F组间=13.58,P=0.000),不同组别患者眼压下降幅度存在显著差异(F时间×组间=8.54,P=0.000)。治疗12个月,3组患者平均降眼压幅度分别为24.55%,36.70%,33.50%。组间两两比较SNK-q检验结果显示,B组和C组治疗1个月、3个月、6个月和12个月眼压均显著低于A组,B组与A组比较(q分别为12.16、14.98、17.54、18.60,P分别为0.000、0.000、0.000、0.000),C组与A组比较(q分别为10.34、13.82、16.41、16.12,P分别为0.000、0.000、0.000、0.000)。见表2。
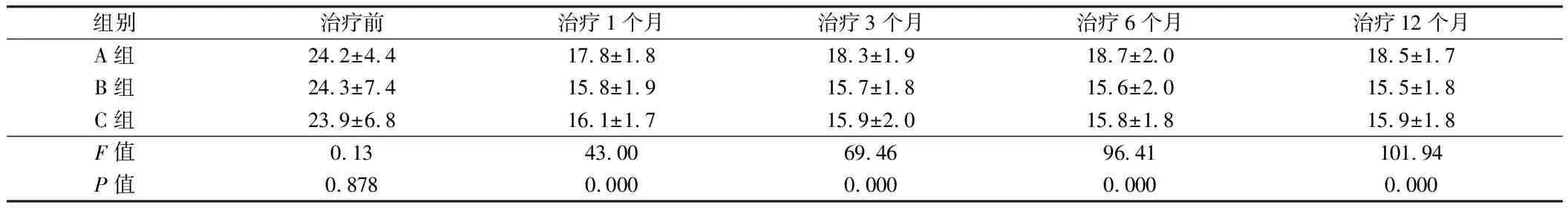
组别治疗前治疗1个月治疗3个月治疗6个月治疗12个月A组24.2±4.417.8±1.818.3±1.918.7±2.018.5±1.7B组24.3±7.415.8±1.915.7±1.815.6±2.015.5±1.8C组23.9±6.816.1±1.715.9±2.015.8±1.815.9±1.8F值0.1343.0069.4696.41101.94P值0.8780.0000.0000.0000.000
2.2 3组患者治疗前后BUT 及Schirmer结果比较 3组患者治疗后BUT均显著下降(t分别为13.54、9.78、11.39,P<0.05),组间比较,B组显著高于A组和C组(q=8.73,4.37,P<0.05);C组显著高于A组(q=4.37,P<0.05)。3组患者治疗后泪液分泌值显著下降(t分别为17.22、12.35、14.43,P<0.05),组间比较,B组显著高于A、C组(q=9.34,3.50,P<0.05);C组显著高于A组(q=5.84,P<0.05)。见表3。
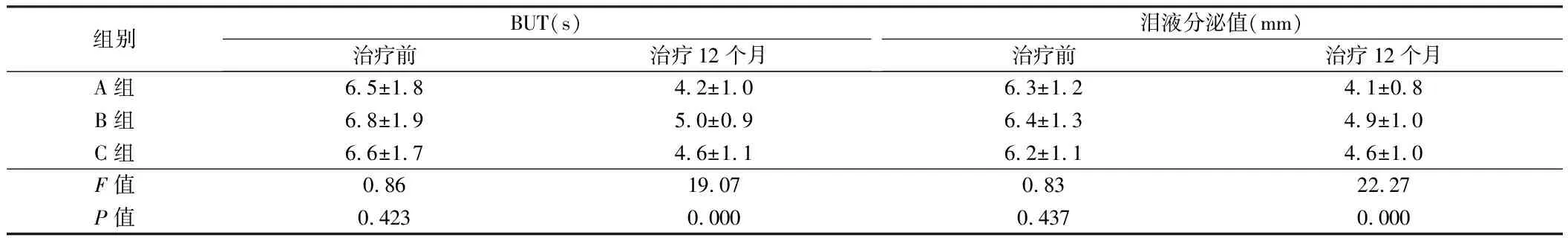
组别BUT(s)治疗前治疗12个月泪液分泌值(mm)治疗前治疗12个月A组6.5±1.84.2±1.06.3±1.24.1±0.8B组6.8±1.95.0±0.96.4±1.34.9±1.0C组6.6±1.74.6±1.16.2±1.14.6±1.0F值0.8619.070.8322.27P值0.4230.0000.4370.000
2.3 3组患者治疗前后视野缺损评分比较 单因素方差分析结果显示,3组患者治疗12个月视野评分存在显著差异(F=3.95,P=0.020)。组间两两比较SNK-q检验结果显示,B组患者视野缺损评分显著低于A组(q=3.96,P=0.014)。A组视野缺损评分未见显著变化,B组和C组患者视野缺损评分均显著降低(t=8.37、4.52,P分别为0.000、0.007)。见表4。
表4 3组患者治疗前后视野缺损评分比较 n=120,分,
2.4 3组患者治疗期间的不良反应发生情况 A组中出现局部灼烧、刺痛感8例,异物感6例,眼痒4例,心悸2例,哮喘1例,不良反应共21例,发生率为17.5%。B组中睫毛生长3例,异物感1例,视力模糊1例,虹膜色素沉着2例,共7例,发生率为5.8%。C组中,结膜中度充血10例,睫毛生长2例,刺痛感3例,灼烧感2例,眼痒2例,共19例,发生率为15.8%。3组患者不良反应发生率存在显著差异(χ2=8.42,P=0.015),两两比较分割χ2检验结果显示,B组的不良反应发生率显著低于A和C组(χ2分别为7.92、6.21,P分别为0.005、0.013)。
3 讨论
POAG是目前主要的不可逆性致盲眼病,而眼压升高是导致POAG视功能损害的重要原因,高眼压状态会引起视神经受压、供血不足,轴浆流受阻导致视视网膜神经节凋亡,视神经萎缩、视野缺损[6]。因此,降低眼压是目前最有效的治疗POAG的方法。近年来,前列腺素类药物(PGs)如拉坦前列素和曲伏前列素等由于其较稳定、持久的降眼压作用,逐渐成为最具潜力和有效的代表性局部降眼压药物[7]。PGs与β-受体阻滞剂的降眼压机制有所不同。β-受体阻滞剂的代表噻吗洛尔主要是通过抑制房水生成,同时使房水流出率降低,而降低眼压[8]。拉坦前列素和曲伏前列素等PGs则是通过在角膜基质层被水分解成具有生物活性的游离酸形式[9],由于其具有高度的选择性,能与快速FP受体相结合,使房水经葡萄膜巩膜通路外流增加而降低房水流出阻力,发挥降低眼压的作用,但不影响房水生成。
有研究显示,拉坦前列素、曲伏前列素比噻吗洛尔具有更强的降眼压作用[10]。李俊[11]研究120例POAG患者,发现三种降眼压药物均能有效降低眼压,疗效持久,且拉坦前列素、曲伏前列素的降眼压作用显著优于噻吗洛尔。有报道显示,使用噻吗洛尔2~3个月后,部分患者可出现降眼压作用减弱的现象,称为“飘逸现象”[12],而拉坦前列素、曲伏前列素尚无此类波动现象的报道,其降压效果较稳定、持久,因此能够更好地预防POAG患者视功能恶化。本研究结果发现,A组患者治疗12个月,眼压从治疗前的(24.2±4.4)mm Hg降低至(18.5±1.7)mm Hg,平均降低幅度为24.55%。B组眼压从治疗前的(24.3±7.4)mm Hg降低至(15.5±1.8)mm Hg,降低幅度为36.70%。C组由治疗前的(23.9±6.8)mm Hg降低至(15.9±1.8)mm Hg,降低幅度为33.50%。方差分析显示,A组的眼压水平高于B、C组,平均眼压降低幅度显著低于B、C组,提示拉坦前列素和曲伏前列素能够更加长期、平稳地控制眼压,分析原因,可能与噻吗洛尔在夜间无法进一步降低房水流量,而拉坦前列素和曲伏前列素在日间、夜间降眼压效果相似[13]。
视野缺损程度作为评价视功能的重要手段,对于诊断和评估POAG的程度及病情监测具有不可忽视的临床价值,适用于POAG的长期随访和研究[14]。本研究中,对患者除了监测眼压变化外,还采用AGIS评分分析3组患者治疗前后视野缺损情况,结果显示,A组评分由(6.8±1.9)分升高至(6.9±2.0)分,视野损伤情况轻微加重(P>0.05)。而B组由(6.9±2.1)分降低至(6.2±1.8)分,C组由(7.0±1.8)分降低至(6.6±2.0)分,视野评分稍有改善,且以拉坦前列素组的改善程度更优,提示拉坦前列素和曲伏前列素能够在降低眼压的同时,阻止或延缓视神经损伤,维持视野稳定,减轻视野损伤。
Schirmer试验是临床常用的评估患者治疗前后反射性分泌和产生泪液的潜能,BUT则用于评估泪液膜的稳定性[15]。本研究比较了3组患者治疗前后的BUT 及Schirmer结果,探讨三种药物对患者眼表泪膜功能的影响。结果显示,治疗后3组患者的BUT和泪液分泌值均较治疗前明显降低,组间比较,治疗后B组的BUT和Schirmer整体水平高于A、C组,降低幅度显著低于A、C组,提示3组长期用药后,均对眼表和泪膜功能造成一定的影响,相比而言,拉坦前列素导致用药后患者泪膜稳定性下降及泪液分泌减少的程度较其他2组轻微(P<0.05)。
本研究结果显示,3组患者均未发生严重的全身不良反应,其中A组共发生不良反应21例(占17.5%)。B组不良反应7例(占5.8%)。C组不良反应19例(占15.8%),拉坦前列素组的不良反应显著低于其他2组,安全性最优。但本研究尚存在一定的局限性:(1)本研究采用视野作为一项观察指标,但视野评分与患者的配合程度、操作者的专业水平等因素相关,且存在一定的学习效应,检查结果具有一定的主观性,且本研究尚未进行视神经纤维厚度的评估,研究结果可能存在一定的偏倚。(2)本研究样本量较小,随访时间较短,未考察药物的长期疗效,日后仍需多中心、大样本的随机对照研究进一步验证本研究结果的可靠性。
综上所述,拉坦前列素和曲伏前列素与噻吗洛尔相比,具有更稳定、可靠的降眼压效果,且能够有效减轻视野损伤,以拉坦前列素的降低眼压效果及安全性最优,值得临床推广。
