喹诺酮类抗菌药的不良反应与临床合理用药探讨
2020-05-26
(金昌市中西医结合医院,甘肃 金昌 737100)
自1962第一种喹诺酮萘啶酸被发现以来,经过结构修改获得了第二、第三代、第四代氟喹诺酮类药物,抗革兰阳性菌的范围逐渐扩大。随着司帕沙星、环丙沙星等药物的应用,氟喹诺酮类药物的传统革兰阴性覆盖范围已扩大到包括特定革兰阳性菌。泌尿生殖道感染以外的临床应用包括上呼吸道感染和下呼吸道感染、胃肠道感染、妇科感染、性传播疾病以及一些皮肤和软组织感染。大多数喹诺酮类药物具有优异的口服生物利用度,血清药物浓度相当于静脉内给药。喹诺酮类药物几乎没有不良反应,有的患者会出现轻微的恶心、头痛、头晕和意识模糊。不常见但更严重的不良事件包括校正的QT间期延长、光毒性、肝酶异常、关节病、软骨和肌腱异常。新的氟喹诺酮类药物很少作为一线药物,应该谨慎使用。不恰当地使用这类重要抗生素可能会加剧目前抗生素耐药性的问题。本文分析喹诺酮类抗菌药的不良反应,还讨论了氟喹诺酮类临床合理用药。
1 资料与方法
1.1 一般资料:选取2017年服用喹诺酮类抗菌药物引发的不良反应患者800例,收治时间为2017年1月至2018年2月,其中男性患者、女性患者分别为524、276例,经核实后最大年龄为78岁,最小年龄为17岁,平均年龄为(42.56±6.18)岁。其中182例患者为呼吸道感染,124例患者为泌尿系统感染,104例患者为消化道感染,87例患者为普外科术后感染,20例患者为妇科感染。经实施处理措施后得到明显控制。
1.2 方法:采用调查研究法:统计我院服用喹诺酮类抗菌药的患者,并对使用后出现的不良反应进行分析,结合患者的实际状况、不良反应表现和给药方法将有效的应对措施提出。
1.3 统计方法:SPSS22.0软件分析统计所有数据。进行t或卡方检验,P<0.05为差异有统计学意义。
2 结果
2.1 各种喹诺酮类药物不良反应发生情况比较:800例患者中,口服给药者357例,静脉给药者443例。大部分喹诺酮类药物口服效果好,但部分药物需要避光、静脉给药,以免引起皮肤的光敏反应。左氧氟沙星不良反应率较高(42.75%),诺氟沙星不良反应发生率最低(5.875%)。见表1。
2.2 不良反应累及的系统、器官及临床症状:神经系统288例(33.3%),症状为头晕、心悸、步态不稳;消化系统267例(28.2%),症状为恶心、呕吐、腹泻、腹痛、腹胀;呼吸系统159例(16.5%),临床症状为胸闷、呼吸困难;变态反应96例(38.4%),症状为皮肤红斑、瘙痒、荨麻疹等。即喹诺酮类药物应用不当主要会损伤神经系统、呼吸系统、消化系统等,还会引起变态反应。
3 讨 论
3.1 喹诺酮类药物作用机制:喹诺酮类药物通过促进细菌DNA的裂解及抑制DNA促旋酶和DNA转录酶的DNA酶复合物IV型拓扑异构酶迅速抑制DNA合成,导致细菌快速死亡。一般来讲,革兰阴性细菌活动与抑制DNA促旋酶有关,革兰阳性细菌活动与抑制DNA型IV拓扑异构酶有关[1]。
3.2 喹诺酮类药物的临床应用:①遗传性感染:因为它们具有对革兰阴性广泛的抑制率,喹诺酮类抗生素最初用于治疗尿路感染。泌尿生殖系统药物浓度与肾脏清除的喹诺酮类药物一起使他们在治疗泌尿生殖系感染有较好的效果。②前列腺炎:喹诺酮类药物因其渗透性极佳进入前列腺组织有效治疗前列腺炎。③呼吸系统疾病:美国食品和药物管理局(FDA)已经用加替沙星、莫西沙星、司帕沙星和左氧氟沙星用于治疗急性细菌鼻窦炎。④性病:根据疾病预防控制中心1998年的指导方针,头孢曲松是治疗无并发症的淋病奈瑟菌尿道炎和宫颈炎的首选药物,单剂量应考虑环丙沙星或氧氟沙星作为替代治疗。⑤胃肠炎:预防性抗菌治疗不建议用于预防旅行患者的腹泻。⑥皮肤和软组织感染:氟喹诺酮类药物的作用在治疗皮肤和软组织感染仍不确定。大多数氟喹诺酮类药物对革兰阳性菌抑制作用有限,因此不应该考虑作为皮肤和软组织感染的一线药物。⑦糖尿病足感染:由多种微生物引起的,可用喹诺酮类药物与其他抗生素联合使用治疗[2-3]。
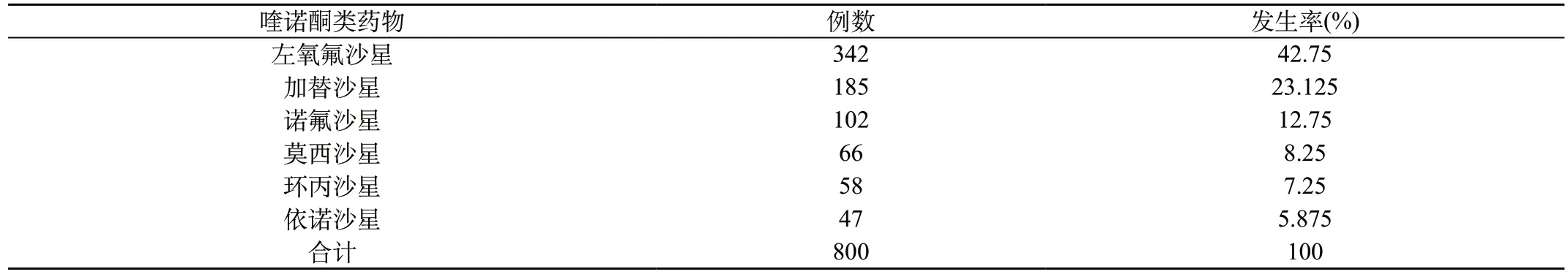
表1 各种喹诺酮类药物不良反应发生情况比较
3.3 喹诺酮类药物的不良反应:虽然喹诺酮类药物耐受性良好,相对安全,某些不良反应很常见如胃肠道:恶心、呕吐、腹泻、腹痛,CNS:头痛、头晕、嗜睡、意识模糊、失眠、疲劳不适、抑郁、癫痫发作、眩晕、躁动,胃肠道和中枢神经系统(CNS)的影响是最常见的不良事件,主要发生于接受喹诺酮类药物治疗的2%至20%的患者,延长校正的QT间期(QTc)可能导致致命的心室沉积心律失常,如尖端扭转型室性心动过速,QTc延长后,司帕沙星和莫西沙星不应该用于易患心律失常(如低钾血症,心动过缓)或接受抗心律失常药物或其他药物治疗的患者,这可能会更加延长QTc。震颤皮肤病:皮疹、光敏反应、瘙痒。其他:肝毒性、异常或苦味,肌腱断裂等[4]。
3.4 喹诺酮类药物的合理用药措施:喹诺酮类根据抗菌活性可分为四类:第一代由于具有中等程度的抗菌活性和最小的系统分布,目前临床使用较少,第二代喹诺酮类药物抗菌谱扩大革兰阴性菌和非典型病原体,但抗革兰阳性菌范围有限。这些药最擅长抑制好氧革兰阴性杆菌活性,如环丙沙星仍然是抗铜绿假单胞菌最有效的喹诺酮类药物,第三代喹诺酮类药物抗菌谱扩大的革兰阴性和非典型的细胞内活动,增大了革兰阳性菌的抗菌谱。最后,第四代药物不仅增大了革兰阳性菌抗菌谱,并维持革兰阴性菌抗菌谱,同时获得无氧革兰细胞的抑制作用。边缘易感性和后天抵抗力限制第二代喹诺酮类药物治疗葡萄球菌,链球菌和肠球菌感染的有效性。目前可用的氟喹诺酮类药物具有体外抗活性肺炎链球菌(包括目前的肺炎链球菌、青霉素抗性菌株)的是左氧氟沙星,司帕沙星,加替沙星,莫西沙星和曲伐沙星。左氧氟沙星和司帕沙星与加替沙星、莫西沙星和曲伐沙星的体外抗链球菌活性表现较差。加替沙星体外抗肺炎链球菌的活性是左氧氟沙星的2~4倍,莫西沙星是左氧氟沙星的4~8倍甚至更活跃,与环丙沙星和左氧氟沙星相比,氟喹诺酮加替沙星,莫西沙星和曲伐沙星具有体外抗金黄色葡萄球菌和一些肠球菌菌株的作用,加替沙星和莫西沙星有体外抗厌氧菌活性,只有曲伐沙星可以治疗厌氧菌菌引起的感染,一项研究表明氟喹诺酮具有最强体外抗厌氧菌活性,环丙沙星,氧氟沙星和较新的氟喹诺酮类药物具有特殊的细胞内浓度。莫西沙星,加替沙星,左氧氟沙星和吉米沙星具有对军团菌,衣原体,支原体的特殊活性,氟喹诺酮类药物对细胞内呼吸道病原体如衣原体和支原体肺炎,肺炎支原体和肺炎支原体嗜肺军团菌易感。
喹诺酮耐药性有多种机制和对临床用药有重大的影响。变构体氟喹诺酮会迅速发生耐药性,这可能是限制喹诺酮类抗菌剂使用的重要因素。体外对甲氧西林耐药的易感菌群金黄色葡萄球菌、耐甲氧西林金黄色葡萄球菌、表皮葡萄球菌和耐万古霉素的肠球菌是可变且不可预测的。虽然最新的氟喹诺酮类基于MIC在体外抗革兰阳性细菌活性的数据显示抗耐药菌群很有希望,但医师在治疗革兰阳性感染有生命危险的患者应该谨慎使用喹诺酮类抗生素。在临床医学和农业饲料中继续过度使用这些抗菌药在不久的将来将促进革兰阳性和革兰阴性耐药性并可能限制喹诺酮类药物有效性,过度使用单一药物最终将导致对整个抗菌谱的耐药性。因此医师在临床要合理使用该类药物,①根据抗菌谱选用药物,尽量避免预防性用药。各种喹诺酮类抗菌药的抗菌谱也有一定的差异,在临床应用时必须按照抗菌谱来合理选择药物。另外,要严格控制将此类药物作为外科手术预防性用药,尤其要杜绝无指征的预防性用药。②严格掌握适应证:根据喹诺酮类抗菌药物的药敏试验结果、耐药性、抗菌作用等,选择针对性、有效的药物治疗,防止耐药菌株的产生和滥用喹诺酮类抗菌药物。③正确联合用药:喹诺酮类抗菌药物联合β-内酰胺类药物,其协同作用可发挥最佳的治疗效果。如果给予去羟肌苷(Videx)或多价阳离子,喹诺酮吸收减少,可能会增加华法林的抗凝作用,增加咖啡因水平,增加环孢菌素水平,如果与抗心律失常药同时使用或与之同时使用可延长QTc,如果同时使用非甾体类药物,可能会增加中枢神经系统刺激和惊厥的风险等。与柠檬酸钠和柠檬酸口服液同时使用,吸收会减少,口服给予曲伐沙星的效果会降低吗啡作用,含有多价阳离子(钙、铝、镁、铁和锌)的产品包括抗酸剂、营养补充剂、多种维生素和矿物质补充剂降低生物利用度,避免同时使用氟喹诺酮类和硫糖铝[5-7]。④根据注意事项用药:肾功能减退者根据患者情况,适当地减少喹诺酮类抗菌药物剂量。镁离子等金属离子以及制酸剂可减少喹诺酮类在机体中的吸收。
综上,喹诺酮类药物以其出色的抗菌效果,是最常用的、抗菌药。但随之而来的细菌耐药性问题也日益严重。因此,在临床应用喹诺酮类药物时必须正确掌握用药指征,选择合适的药物种类以及给药方案,并加强对临床合理用药的监测,是防止喹诺酮类药物不良反应的有效途径。临床医师必须熟悉此类药物的相关用药指征与不良反应,做到合理、安全用药。
