子宫Müllerian腺肉瘤临床病理分析
2020-05-21王长荣
王长荣
Müllerian腺肉瘤是一种少见的发生于子宫的混合性上皮-间叶肿瘤。临床表现无特征,部分患者有多次“息肉”摘除史。由于病变形态上的不均一性和标本送检的局限性,尤其在诊刮标本中,早期病变镜下特征不突出、难以把握,易导致漏诊、误诊的发生。因此,本资料旨在提高对该病的临床病理认识水平,现报道如下。
1 临床资料
1.1 一般资料 选择本院2009~2018年间的5例全子宫+双侧附件切除病例、2例宫颈赘生物摘除病例(其中1例有两次“息肉”摘除史)、1例宫腔镜下“肌瘤”摘除病例,共8例,术后经病理组织学确诊的Müllerian腺肉瘤。
1.2 方法 全部标本采用10%的福尔马林固定,石蜡包埋,切片厚4μm,HE染色,常规制片。分析临床资料,观察形态特征。免疫组织化学染色采用EnVision二步法,设置相应的阳性和阴性空白对照。所用抗体包括细胞角蛋白(CK),雌、孕激素受体(ER、PR),CD10,平滑肌肌动蛋白(SMA),结蛋白(Desmin),Ki67(MBI-1),试剂盒均购自北京中杉金桥生物技术有限公司。
2 结果
2.1 临床资料 本组8例年龄44~60岁。临床症状:3例为绝经后阴道异常流血,5例为经量增多。妇科检查示:3例子宫增大,2例宫颈口赘生物。
2.2 病理检查 (1)巨检:5例位于宫腔内,呈息肉分叶状突入宫腔,1例位于子宫肌壁间呈结节状,2例为宫颈赘生物。最大径3~11cm,切面灰褐、质硬,部分质软鱼肉状,可见裂隙样结构,较大1例伴明显出血、坏死。(2)镜检:6例宫腔内病变形态特征是间质细胞显著增加,呈“袖套样”密集于良性子宫内膜腺体周围,腺体被间质细胞挤压成裂隙状或形成息肉状突起,形似叶片(见图1)。2例宫颈病例镜下形态为“息肉”内良性宫颈型腺体周围间质细胞增多(见图2),形成叶片状突起。病变具有不均质性:1例宫颈赘生物病变第一次手术标本内见呈裂隙样结构的腺体分布在明显纤维化的息肉样间质中,仅局灶间质细胞略密集,第二次手术标本间质细胞显著增生,形成典型“袖套样”结构。1例宫腔内病变伴有高级别肉瘤样过度生长区域,占比>30%,可见明显出血、坏死。(3)免疫组织化学:肿瘤上皮成分8例均表达CK、ER、PR,间质7例均弥漫或部分表达CD10(见图3)、4例部分表达ER、5例部分表达PR、5例呈斑片状表达SMA,其中一例伴明显平滑肌分化SMA强阳性(见图4)、3例Desmin呈灶性表达、7例增殖指数Ki67<10%、1例伴高级别肉瘤样过度生长区域Ki67达40%~50%。?
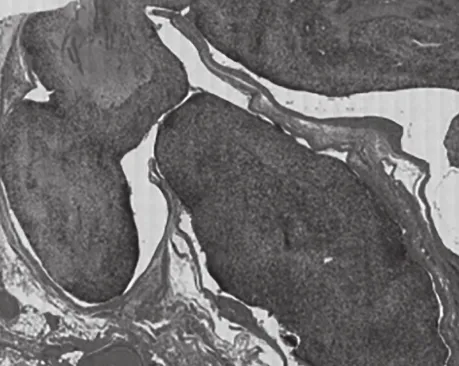
图1 子宫腺肉瘤,腺体周围富细胞性间质向腔内突入呈“叶片”状结构

图2 宫颈腺肉瘤,腺体周围富细胞性间质呈“袖套样”聚集
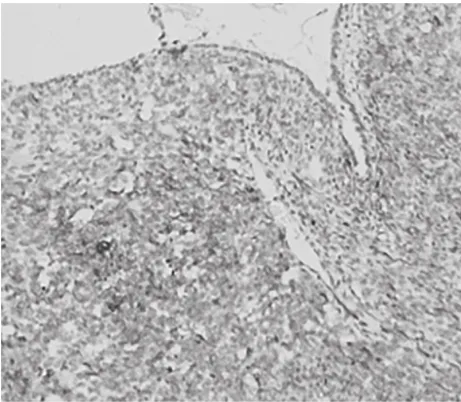
图3 腺肉瘤间质细胞CD10阳性
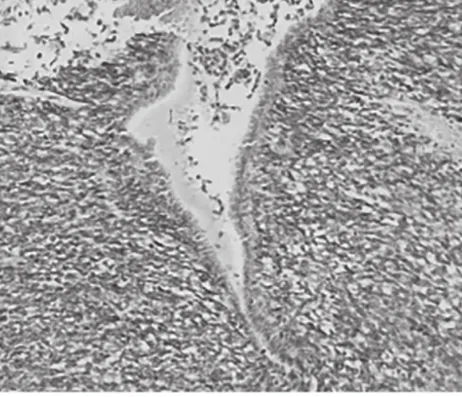
图4 腺肉瘤间质向平滑肌方向分化呈SMA阳性
3 讨论
3.1 临床特征 子宫腺肉瘤可以发生于任何年龄,以中老年多见,发病率占子宫肉瘤病变的5.5%~9%[1],腺肉瘤的发生与乳腺癌患者应用他莫西芬治疗可能有关,部分有盆腔接触放射史[2]。常见临床症状是异常阴道出血、盆腔包块及宫颈赘生物。
3.2 病理特点 (1)大体:子宫腺肉瘤大体一般表现为宫腔内息肉样肿物,少数位于肌壁呈结节状,本组数据即有1例肿物位于肌壁内呈结节状生长。常见部位为子宫底,其次是子宫下段及子宫颈,据报道约20%~30%病例发生于子宫外(阴道、输卵管、卵巢等处)[3-4]。肿块大小 1~17cm,平均直径 5cm[3],切面灰黄灰白,实性常伴小囊腔或裂隙,质地软或硬,部分可伴出血和坏死。(2)镜检:低倍镜下,富于细胞的间质呈乳头状和息肉状突入囊性扩张的腺腔内,一些腺体拉长、挤压,形成类似叶片状结构。腺体周围间质更丰富、致密呈“袖套”样外观。腺上皮分为子宫内膜型及宫颈型,可伴增生及各种化生性改变。间质成分一般为低级别同源性肉瘤,如子宫内膜间质肉瘤,纤维母细胞/肌纤维母细胞肉瘤,可伴平滑肌分化。间质细胞核分裂像数值不等,WHO认为诊断腺肉瘤间质细胞核分裂像须>1/10HPF,而McCluggage[3]认为间质细胞核分裂像须>4/10HPF,但当细胞丰富并具有典型结构特征时,即使仅有少量核分裂像,也可以诊断为腺肉瘤[3,5];少见病例可见上皮样或性索样成分,部分伴异源性成分,以横纹肌肉瘤最常见。10%的腺肉瘤可出现高级别肉瘤样过度生长,其诊断标准为:过度生长区域无上皮成分,占比>25%肿瘤总大小,间质细胞密度更高,异型性及核分裂像显著。(3)免疫组化:腺肉瘤免疫表型不特异,上皮成分CK呈阳性,间质细胞通常CD10、ER、PR呈阳性,Ki67增殖指数一般不高。高级别肉瘤样过度生长区域CD10表达明显减弱或消失[6],ER、PR也常阴性或弱表达,Ki67(MBI-1)增殖指数明显升高。本组数据中1例腺肉瘤伴高级别肉瘤样过度生长,其CD10、ER、PR均呈阴性表达,Ki67(MIB-1)高达40%~50%。多数病例可见Desmin、SMA呈现斑片状弱阳性,出现平滑肌或横纹肌分化区域Desmin呈胞质强表达。
3.3 鉴别诊断 子宫Müllerian腺肉瘤最重要的鉴别诊断是腺纤维瘤,腺纤维瘤WHO诊断标准[7]为肿瘤由良性Müllerian上皮和良性子宫内膜间质成分组成,间质细胞无异型,腺体周围无间质细胞聚集,无核分裂像。免疫组化CD10及Ki67的表达对两者的鉴别具有一定的提示作用,有研究指出CD10在良性腺纤维瘤通常不表达或仅有局灶弱表达,而腺肉瘤中CD10弥漫阳性、Ki67在腺体周围间质带表达强于腺体之间的间质,腺纤维瘤则无此现象[8]。部分学者认为腺纤维瘤属于高分化腺肉瘤[9],McCluggage指出腺纤维瘤应归为低级别混合性Müllerian肿瘤,表明两者属于同一肿瘤谱系,病理形态学特点难以评估其复发、转移风险度[3]。其他鉴别诊断主要包括:非典型性息肉样腺肌瘤(APA)、低级别子宫内膜间质肉瘤、癌肉瘤(恶性混合性Müllerian肿瘤)、宫颈的腺泡状横纹肌肉瘤等。(1)APA是一种双相分化的息肉样病变,形态上为结构不规则子宫内膜样型腺体,无序的分布于平滑肌性或纤维平滑肌性间质内,腺上皮轻至中度异型,间质无异型。(2)低级别子宫内膜间质肉瘤,主要形态为不规则的间质细胞岛呈“舌状”广泛浸润肌壁,无腺体周围间质聚集。(3)癌肉瘤(恶性混合性Müllerian肿瘤)是由高级别癌和肉瘤成分组成的双向分化肿瘤。与腺肉瘤鉴别要点在于前者上皮成分为恶性,以子宫内膜样癌或浆液性癌最常见。(4)宫颈的胚胎性横纹肌肉瘤,是宫颈腺肉瘤最重要的鉴别诊断,典型形态为紧贴腺上皮下由深染密集的幼稚细胞形成一宽带状“形成层”[10],“形成层”下方粘液水肿样区域内有不同分化的横纹肌母细胞,核分裂像及凋亡小体易见。免疫组化肿瘤细胞弥漫强表达结蛋白Desmin、肌浆蛋白Myogenin(核阳)、MyoD1(核阳)。
3.4 临床治疗及预后 子宫腺肉瘤术后局部复发率高达30%[11],复发间隔时间通常3~3.5年,一般建议术后密切随访3~5年。国际妇产科肿瘤学学组共识及相关研究中[12]指出腺肉瘤复发显著相关的高危因素包括年龄、子宫外部位,深部肌层浸润、高级别肉瘤样过度生长、脉管累犯及淋巴结转移,建议具有高危因素的患者手术切除后联合加强化疗。
