原发性闭角型青光眼患者房水和血浆β-内啡肽的研究
2020-05-18冯旭孙红
冯旭 孙红
临床上对于青光眼的发病机制和眼压调控机制的研究,目前关注较多的仍是其解剖结构,聚焦于眼球局部。从理论上看眼睛应该和全身其它器官一样受中枢、内分泌体液的统一调节。已有一些文献推测青光眼的发病和眼压调控与内分泌体液代谢有关。已经发现吗啡有显著的剂量依赖的降眼压作用,并且眼前段存在阿片受体[1]。β-内啡肽(β-endorphin,β-EP)是人体中内源性吗啡样物质的一种,作为神经激素和调制物质参予许多生理功能的调节,在眼压的调节中可能起着重要作用。目前,国内外关于β-内啡肽与青光眼的研究还不是很多。本实验旨在探讨β-内啡肽是否与青光眼眼压相关。
资料与方法
一、实验对象
1.16只18~43 岁健康新鲜离体人眼球。
2.10例(10只眼)原发性闭角型青光眼(primary angle-closure glaucoma,PACG)急性发作期高眼压状态患者和10例(10只眼)白内障手术患者。PACG急性发作期高眼压状态患者男性4例,女性6例,年龄49~85岁,平均(67.18±10.13)岁,白内障手术患者男性5例,女性5例,年龄55~82岁,平均(70.54±12.10)岁。均否认有全身疾病史和其他眼病史。
二、实验方法
1.健康新鲜离体人眼球4 ℃湿房保存,于24 h 之内仔细分离虹膜、睫状体、脉络膜、玻璃体和视网膜,虹膜、睫状体、脉络膜和视网膜称重后各取25 mg ,玻璃体取0.5 ml,加入300 μl的裂解液充分匀浆13000 rpm,10 min×3次,经10000 rpm 离心10 min ,取上清液置-70 ℃冰箱保存,于2个月内行β-内啡肽放射免疫技术检测。
2.对PACG患者和白内障患者,分别抽取血液2 ml和房水0.1 ml。血液抽出后立即注入EDTA管中,1000 rpm离心20 min,收集血浆置于-20 ℃冰箱中,采用酶联免疫检测法测定血浆β-内啡肽含量。房水采集方法:PACG组于前房穿刺降眼压时抽取,或在高眼压状态下手术时抽取,白内障组于白内障手术中切开前房前穿刺抽吸,抽出的房水立即置于-70 ℃冰箱保存,于2个月内行β-内啡肽放射免疫技术检测。
三、统计学方法
结 果
一、健康新鲜离体人眼球眼内各标本中β-内啡肽含量
结果提示,正常新鲜离体人眼球的虹膜、睫状体、脉络膜、玻璃体和视网膜中均有β-内啡肽存在。见表1。
二、β-内啡肽含量测定结果
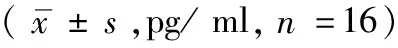
表1 β-内啡肽在正常新鲜离体人眼组织中的含量
房水标本中β-内啡肽含量放射免疫测定结果:白内障组为(173.20±21.31)pg/mL,PACG组为(106.69±14.07)pg/ mL。白内障组房水β-内啡肽含量明显高于PACG组,t=2.254,P<0.05,差异有显著性。
血浆β-内啡肽含量酶联免疫法测定结果:白内障组为(14.98±4.02)ng/mL,PACG组为(10.22±3.20)ng/mL。白内障组血浆β-内啡肽含量明显高于PACG组,t=-2.271,P<0.05,有统计学差异。
讨 论
眼睛作为整个机体的一部分,应该和全身其它器官一样受中枢、内分泌体液的统一调节。那么我们推测眼压的调控可能也存在着机体内分泌体液的调节。临床上我们发现很多青光眼患者当一眼眼压下降后,另一眼也出现了眼压下降的现象,可能就和体内某些物质的改变有关,具体的物质还不明了。已有一些文献推测青光眼的发病、眼压调控与内分泌体液代谢有关,目前研究的比较多的是心钠素。我们曾经做过人眼房水心钠素含量与PACG关系的研究,结果发现正常人眼房水、葡萄膜及玻璃体组织中均有心钠素的存在:青光眼组患者房水中心钠素含量明显高于对照组。除了心钠素是否还有其他的物质参与调节呢?
已经有文献报道发现吗啡有显著的剂量依赖的降眼压作用。Bonfiglio V等用不同浓度的吗啡注射入新西兰白兔单侧眼的结膜囊,发现吗啡有显著的剂量依赖的降眼压和缩小瞳孔直径的作用,这种作用可以被纳络酮(非选择性阿片受体拮抗剂)抵消,表明了阿片肽的降眼压作用;该实验还表明兔眼前段存在阿片受体[1]。另有文献报道使用β-内啡肽点眼,可以引起虹膜根部睫状体褪黑素水平的下降,推测β-内啡肽对于治疗青光眼是有用的[2]。
β-内啡肽是人体中内源性吗啡样物质的一种,是来源于阿片促黑素皮质激素原(POMC)的一种重要激素,与脑啡肽、强啡肽共同组成阿片肽家族。它是由脑垂体和脊椎动物的丘脑下部所分泌的氨基化合物(肽)。它在体内的分布是广泛的,具有特异性受体,即μ-阿片肽受体。β-内啡肽能与μ-阿片肽受体结合,产生跟吗啡、鸦片剂一样的止痛和欣快感,具有很强的镇痛效应;能促进生长素、催乳素、生长抑素和胰高血糖素的释放等;对动物摄食行为有促进作用;与体温调节有关,并可视为免疫反应的生理调节因子,在中枢神经与免疫系统间起着体液传递介质的作用,调节机体许多生理功能[3]。少量的一些资料表明β-内啡肽和眼压的变化有关。Chu TC[4]等研究了电针刺激的降眼压作用,在眼压下降的同时房水中的去甲肾上腺素和多巴胺水平也下降,而房水中内啡肽水平上升了8倍,电针引起的眼压下降可以被纳络酮事先应用抵消,表明眼压的下降可能和内啡肽有关[4]。目前有限的文献都是在正常眼压的状态下研究得出的结论,那么对于高眼压状态下两者又是什么关系呢?目前也没有涉及到β-内啡肽与青光眼关系研究的文献。因此,本实验主要研究PACG患者高眼压状态时房水和血浆β-内啡肽含量与单纯老年性白内障患者是否有区别,从而探讨人眼房水、血浆β-内啡肽含量与PACG关系。
本课题早期研究[5],在兔眼内注射某种物质制备实验性兔青光眼模型,6只家兔血浆β-内啡肽浓度在造模后4 h和8 h时血浆β-内啡肽浓度明显高于造模前水平,均有统计学差异(P<0.05),而4 h和8 h时血浆β-内啡肽浓度相比没有统计学差异(P>0.05),造模后24 h时血浆β-内啡肽浓度与造模前相比,没有统计学差异(P>0.05)。相关性分析结果显示血浆β-内啡肽含量与眼压呈正向直线相关,说明眼压升高可以引起血浆β-内啡肽浓度的升高。但具体机制是什么?是眼压高引起疼痛等其他原因导致血浆β-内啡肽浓度的升高还是高眼压自身原因导致的血浆β-内啡肽浓度的升高。有文献评价β-内啡肽在内源性大麻素受体2(cannabinoid receptor2,CB2)介导的抗伤害性刺激(如疼痛、焦虑、青光眼、恶心、肌肉痉挛及消瘦病)中是必须的[6],说明并不是只有疼痛才会导致β-内啡肽浓度的升高。
在人体方面,对PACG目前关注较多的还是其解剖因素。但具备上述解剖特征者不一定都发生青光眼。它在情绪激动、过劳、寒冷等诱发因素下急性发作,故而推测其发病还与内分泌及体液代谢失衡有关。为了了解β-内啡肽与青光眼的关系,本实验比较分析了PACG患者高眼压状态时房水和血浆β-内啡肽含量与年龄相关性白内障患者是否有区别,结果显示,正常人眼葡萄膜、玻璃体及视网膜组织中均有β-内啡肽的存在,PACG组急性大发作高眼压状态下患者房水、血浆中β-内啡肽含量明显低于白内障组(P<0.05),而且房水中和血浆中β-内啡肽浓度同步下降。说明β-内啡肽含量的高低和PACG的急性发作是有关的,到底哪个是因哪个是果?β-内啡肽是如何参与到青光眼的病程中?是参与发病机制,β-内啡肽浓度的降低导致眼压的升高?还是β-内啡肽浓度参与青光眼眼压的调控中,在眼压升高的过程中为了降低眼压而消耗β-内啡肽导致其浓度降低?具体机制不详。有一篇文献报道电针降低眼压的同时β-内啡肽浓度上升了8倍,房水生成降低,从而推断针灸治疗青光眼的治疗作用可能是通过降低房水生成来实现的,其机制可能是通过抑制交感神经系统的活性和β-内啡肽水平升高而介导的[4]。那么β-内啡肽就可能参与青光眼降眼压的机制,参与眼压的调控,降眼压的机制可能就是通过减少房水生成来实现的。
一些文献描述了有关眼压神经内分泌激素可能的调控机制。眼压受房水的产生与流出的平衡调控,正常眼压状态下,房水流出的变化并不参与眼压一日内的波动,房水产生的变化与眼压波动有着密切关系,房水产生的昼夜性节律信息的传导途径是通过交感神经实现的[7,8]。正常状态下房水的产生决定了眼压的高低并受神经内分泌激素的调节。如果β-内啡肽降眼压的机制是通过减少房水生成来实现,那么β-内啡肽就可能参与眼压昼夜节律的调节,影响眼压一日内的波动。另有文献报道β-内啡肽浓度改变能导致虹膜根部睫状体褪黑素水平的下降[2],而褪黑素调控着眼压的节律,也说明了β-内啡肽参与眼压昼夜节律的调节的可能性。有文献报道β-内啡肽在CB2介导的抗伤害性刺激(如疼痛、焦虑、青光眼、恶心、肌肉痉挛及消瘦病)中是必须的。由此可见,β-内啡肽对于正常眼压的调控起着很重要的作用,当β-内啡肽浓度改变就有可能引起正常眼压及其眼压波动、眼压节律的改变,这也是正常眼压性青光眼的可能发病机制。β-内啡肽有可能参与正常眼压性青光眼的发病机制和眼压调控,这需要我们进一步去研究证实。
总之,β-内啡肽的含量与眼压的高低有关,在眼压的调控中可能起着一定的作用,然而具体机制尚不清楚,但结果是令人鼓舞的,值得进一步深入研究。
