经食管导联心电图优化双腔起搏器患者房室传导间期1例
2020-05-11张颖娇蒋秋月邓国兰
张颖娇 蒋秋月 邓国兰
患者女,76岁,14年前因“晕厥待查”入院,当时诊断为病态窦房结综合征,植入永久性双腔起搏器(美国美敦力公司),2015年5月27日因起搏器电池耗竭行永久性双腔起搏器更换术(美国美敦力公司,型号为Relia RED01),未更换心房和心室电极。2018年12月13日患者于我院常规行起搏器随访检查,12导联常规心电图检查显示:起搏器呈房室顺序起搏,心房脉冲后未见P波,疑似心房起搏不良。起搏器起搏房室传导间期/感知房室传导间期(PAV/SAV)分别设为200 ms/140 ms。起搏器记录到2018年6月28日至2018年12月13日半年内工作方式及比例分别为心房起搏/心室起搏(AP/VP)占97.2%,心房感知/心室起搏(AS/VP)占2.2%,心房感知/心室感知(AS/VS)占0.5%,AP/VS<0.1%。半年内记录到202次心房高频事件,持续数秒至数分钟,腔内图提示为房性心动过速,患者平时偶有心悸不适。测心房阈值及心室感知时延长AV间期至350 ms,心房脉冲后仍未见清楚P波,但心房脉冲后302 ms可见自身下传的QRS波群。该患者未打开最小化心室起搏(minimizing pacing of ventricle,MVP)及Search AV功能。
与患者及其家属沟通,经食管导联心电图优化AV间期,经鼻插入食管电极约36 cm。在起搏器PAV与SAV分别设为200 ms和140 ms时,食管导联心电图上心房脉冲后约140 ms出现起搏P波(P2,代表左房激动),测得右室起搏时的左房室间期(P2-QRS间期,食管导联上P2至QRS波间期)约为130 ms(图1)。
程控延长PAV至350 ms,体表及食管导联心电图均可见起搏P波及下传的QRS波群。测心房脉冲至P1(V1导联心电图P波,代表右房激动)距离约100 ms,心房脉冲至P2距离约140 ms(图2),房间传导间期(P1-P2间期)约40 ms,当房间传导间期>100 ms时诊断为房间阻滞,故该患者无房间阻滞[1],仅存在心房电极传出阻滞[2]。测P2-QRS波间期约140 ms,即自身下传时左房室间期为140 ms,最佳左房室间期多在150 ms左右[1],因自身下传时的左房室间期较右室起搏时更接近最佳左房室间期,且能减少右心室起搏比例,故将PAV/SAV设为350 ms/300 ms。此时起搏器程控仪的腔内图示AP-VS间期为302 ms,AS-VS间期为240 ms(图3)。半年后电话随访时,患者诉心悸较前好转,但因其他基础疾病病情变化未返院随访。

图1 优化前PAV/SAV为200 ms/140 ms(放大食管信号至50 mm/mV)时患者的心电图(含食管导联)

图2 优化后PAV/SAV为350 ms/300 ms(放大食管信号至50 mm/mV)时患者的心电图(含食管导联)
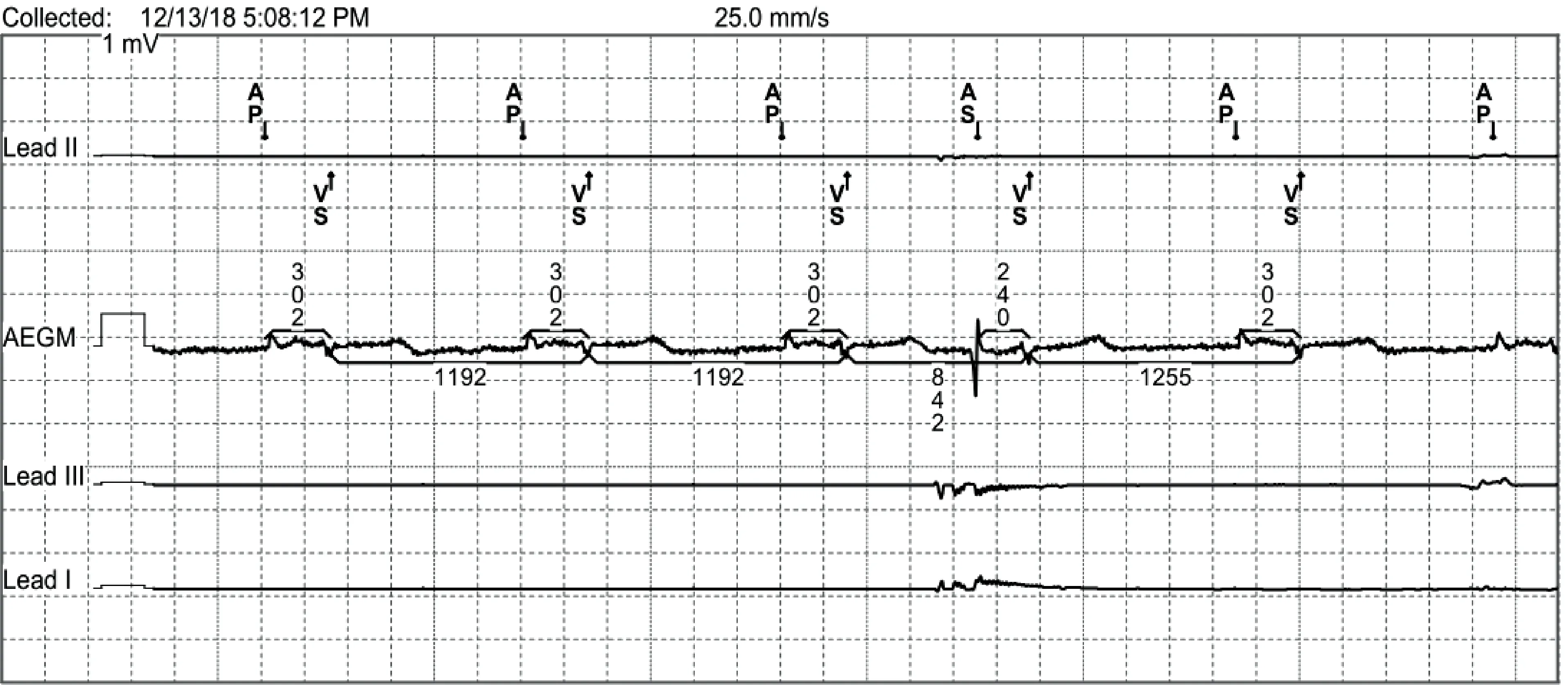
图3 起搏器程控仪腔内图
讨论本例患者因病态窦房结综合征出现晕厥而植入双腔起搏器。双腔起搏是治疗窦房结病变的重要措施,但很多临床研究发现其主要终点事件如死亡、卒中等并未明显下降,可能是由于双腔起搏有较高水平的右室起搏导致。其原因可能在于:① 右室心尖部起搏引起心室电活动的不同步,室间隔的激动顺序发生改变,整个心室除极过程明显延长,使心室正常、迅速而协调的除极程序发生了变化,左右室同步兴奋、收缩的电机械效应丧失[3];② 长期右室心尖部起搏导致心肌灌注不足,室壁运动异常导致功能性心肌缺血、左室心肌厚度改变,以及心肌细胞的变化、心肌重构,左室收缩和舒张功能下降,射血分数降低,诱发心衰、房颤事件的发生[3]。房室结功能正常时,尽量增加自身房室传导的数量,可减少右室起搏的不良后果,同时减少电池电量消耗,延长电池使用寿命。
AV间期是指心房起搏或感知事件开始至心室起搏的时间。PR间期是指体表心电图上P波起始至QRS波起始之间的时间。AV或PR间期达到最佳时,血流动力学达到最佳,可减少心功能不全、心衰事件的发生。如果AV或PR间期过短,心房收缩尚未结束时心室就开始收缩,则可致心室充盈不足,心输出量降低。而AV或PR间期过长,心房收缩发生在心室充盈的早中期,造成舒张期的二尖瓣反流,左房压升高,肺静脉压升高,肺循环和体循环充血,使机械功能正常的心脏出现充血性心力衰竭,即PR间期过度延长综合征[1,4-5]。
心脏的泵血功能主要靠左心系统,只有合理的左房室间期,即左心房至左心室开始除极的时间最佳才具有良好的泵血功能,而常规的AV间期或PR间期不一定有良好的泵血功能。影响左房室间期的因素较多[1]:① 房间传导时间正常时约60~70 ms,房间阻滞时(房间传导间期>100 ms),房间传导间期值的增加将使左房室间期缩短;② 右心耳起搏时,由于右心耳与左房之间电激动的传导路径比窦房结与左房之间更长,且传导速度更缓慢,导致房间传导时间明显延长,进一步使左房室间期缩短;③ 双腔起搏器植入患者心房电极传出阻滞时,按照常规的长度设置AV间期,会导致左房室间期不同程度偏短;④ 显著的一度房室阻滞、房室结双径路伴持续性慢径路下传、隐匿性长PR间期综合征等情况会引起左房室间期延长。食管导联电极导线位于左房后壁,代表左心房激动,故食管导联电极记录到的左房室间期可表示腔内电图的左房室间期。最佳的左房室间期是150 ms,当左房室间期<100 ms时,心房作为推动血液循环的辅助功能受到影响,左房室间期越短,左房辅助泵功能受损程度也越严重[1]。左房、左室的机械同步性下降,可引发左房扩大、肺静脉瘀血,心悸、活动后气短、活动耐量下降、房性快速性心律失常等左房功能低效综合征的系列表现[6]。PR间期过长也会引发心悸、气短、活动耐量下降等症状。文献报道,PR间期>250 ms就可能出现PR间期延长综合征的表现[1]。长期存在PR间期过长可引起左房、左室扩大及心功能不全。本例患者因心房电极已植入14年,电极周围心肌形成瘢痕组织,故心房电极出现传出阻滞,常规的AV间期设置下左房室间期并不合理[2]。调整前左房室间期约为130 ms,调整后约为140 ms,更接近最佳值,调整后右心室起搏比例减少,因此起搏器电池电量消耗减少,从而延长了电池使用时间,且半年后患者自诉心悸较前好转。
仅用体表心电图不能很好了解或准确测量左房室间期,尤其是患者体表P波不清楚、存在心房电极传出阻滞、房间阻滞等情况时。食管导联可作为测量左房室间期的无创方法,该方法安全、简单、快捷、效果显著。对植入双腔起搏器的患者,尤其心室起搏依赖的患者,食管导联可调整最佳左房室间期,即最佳AV间期,有利于植入双腔起搏器患者的个体化治疗[7]。
