基于过敏进程的治疗性教育在特应性皮炎患儿治疗中的作用
2020-04-30程莎莎崔成军
陈 诚 程莎莎 房 灵 崔成军
无锡市锡山人民医院皮肤科(东南大学附属中大医院无锡分院),江苏无锡,214000
1 材料与方法
1.1 研究对象 以2018年6月至2019年6月在东南大学附属中大医院无锡分院及医联体医院皮肤科门诊就诊的AD患儿为研究对象,纳入标准:①年龄1~12岁;②按照Williams诊断标准确诊为AD;③患儿及家长自愿参加临床试验并签署知情同意书;④入组家长为患儿的主要照顾者之一;⑤优先入组特异性皮炎伴有哮喘的患儿(我院儿科医生按照中国儿童支气管哮喘诊断与防治指南对中度持续性哮喘患儿的诊断标准诊断)。按照家长意愿,将研究对象分为实验组和对照组。排除标准:①患儿或家长正参与其他临床试验;②不愿意合作、中途退出实验研究及不能随访者;③存在治疗药物过敏史者;④伴随其他严重躯体疾病者。 本研究经过东南大学附属中大医院无锡分院伦理委员会批准。
1.2 研究方法
1.2.1 教育小组组成 由我院一名皮肤科副主任医师、一名儿科副主任医师、一名皮肤科主治医师、两名皮肤科住院医师及一名皮肤专科护师、一名营养师共同组成。小组成员均长期临床一线工作具备AD诊断研究的经验。研究小组成员主要任务是:拟定个性化治疗教育素材及实施健康教育方案、收集患者临床资料、并进行统计分析。
1.2.2 实验组教育方案 首次就诊患者接受上述评估并建立健康档案,皮肤科医师进行1对1的教育,组织阅读材料,发放指导手册,并为患儿家属答疑。依据个人不同病情制定相应教育的重点和目标。加入微信群,每周由皮肤科医师及皮肤科护师答疑,主要内容为疾病认识、自我管理、生活护理,同时对有需要的患儿预约复诊,鼓励家长微信群分享经验心得。每2周由我院儿科医师及营养科医师微信答疑,主要内容为膳食调整及相关儿科过敏性疾病。每2个月进行一次自愿参加的讲座,内容包括:①什么是特应性皮炎;②特应性皮炎的发展和转归;③主要影响病情加重的因素;④治疗的要点及困难;⑤特应性皮炎的皮肤护理(包括洗澡频率、时间及水温,如何正确使用清洁剂和润肤剂等生活细节);⑥饮食起居与特应性皮炎;⑦如何正确使用糖皮质激素;⑧如何正确判断疾病的发展。共八个部分内容。每周为患儿家长微信提供相应的宣传资料、视频及讲座PPT,内容以上述八方面为主,同时兼顾心理疏导,帮助家长处理睡眠、压力、沟通等问题。复诊患儿更新健康档案,根据患者目前疾病认识自我管理及目前临床评分,调整原有的教育重点,继续进行教育。对照组干预方案:对照组患儿和家长首日就诊同样建立健康档案,接受常规治疗,指导用药及复诊。6个月后评价临床及生活改善情况。
1.3 评价方法 评价方法(1)健康档案建立:患儿姓名、性别、年龄、病史、主要看护的家长、家庭过敏史以及患儿过敏史等问题。(2)特应性皮炎严重程度评分(severity scoring of atopic dermatitis),评价AD的严重程度,SCORAD总分为103分,由首诊医师评估及记录,复诊随访医师再次评估更新。(3)婴儿AD生活质量指数(the infants’dermatitis quality of life index,IDQOL)问卷针对1~4岁患儿,由家长完成IDQOL问卷,儿童AD生活质量指数(children’s dermatitis life quality index,CDLQI)问卷针对5~12岁患儿,在家长帮助下完成CDLQI问卷。两份问卷均包括10个问题,涉及患儿近1周内瘙痒感、情绪、睡眠、活动、学习、食欲、人际关系和治疗不良反应等。答题分为4个等级,分别对应3、2、1、0分。(4)皮炎家庭影响调查表(matitis family impact,DFI),主要用于评估患儿近1周内对家庭照护者生活质量的影响,包括情绪、疲劳度、睡眠等方面。同样分为4个等级,分别对应3、2、1、0分,分别记为重度影响到无影响。(5)合并哮喘的儿童由儿科医师完成哮喘诊断,以哮喘控制测试问卷(children asthma control test,C-ACT)评价哮喘控制情况,此量表包含7道问题用于评价7~12岁患儿哮喘的控制水平[4]。(6)儿童呼吸和哮喘控制测试(test for respiratory and asthma control in kids,TRACK)用于评价1~5岁患儿哮喘的控制情况。TRACK得分≥80分表示哮喘得到控制,<80分表示哮喘非控制[5],患儿监护人在儿科医师指导下充分理解问卷中的各项问题完成TRACK问卷。

2 结果
2.1 研究对象一般情况 入选的AD患儿共354例,其中有效例数330例(脱落率6.8%)。根据年龄分为1~4岁低年龄组,有效例数178例,5~12岁高年龄组,有效例数152例。低龄组中干预组有效例数92例,脱落8例(脱落率8.0%),对照组有效例数86例,脱落5例(脱落率5.5%),高龄组中干预组效例数80例,脱落6例(脱落率7.0%),对照组有效例数72例,脱落5例(脱落率6.5%)。患儿各自首诊后6个月左右完成随访。本研究结果显示,各组间在性别、月龄及哮喘患者比例间均无统计学意义(P>0.05)(表1、2)。

表1 低龄组一般情况比较
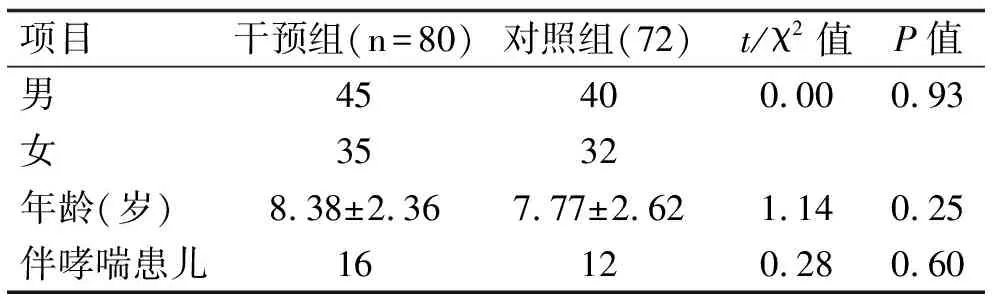
表2 高龄组一般情况比较
2.2 不同年龄组内干预前后自身对照及组间比较
2.2.1 低龄组及高龄组内干预前干预组和对照组患儿SCORAD评分,差异均无统计学意义(P=0.21,P=0.51),低龄组及高龄组内干预后干预组患儿SCORAD评分均低于对照组患儿,差异有统计学意义(P=0.00,P=0.023)。低龄组内干预组和对照组患儿干预前SCORAD评分均高于干预后,差异有统计学意义(P=0.00,P=0.00)。高龄组内结果和低龄组基本一致(P=0.00,P=0.01)(表3、4)。
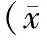
表3 低龄组SCORAD评分前后比较±s)

表4 高龄组SCORAD评分前后比较±s)
2.2.2 低龄组内干预前两组患儿IDQOL评分差异无统计学意义(P=0.14),干预后干预组患儿的IDQOL评分低于对照组患儿,差异有统计学意义(P=0.02)。两组IDQOL评分干预后均低于干预前,差异有统计学意义(P=0.00,P=0.00)(表5)。
高龄组内干预前两组患儿CDLQI评分差异无统计学意义(P=0.45),干预后干预组患儿的CDLQI评分与对照组患儿差异无统计学意义(P=0.47)。两组CDLQI评分干预后均低于干预前,差异有统计学意义(P=0.00,P=0.00)(表6)。
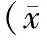
表5 低龄组IDQOL评分前后比较±s)

表6 CDLQI评分前后比较±s)
2.2.3 低龄组内干预前两组DFI评分差异无统计学意义(P=0.11),干预后干预组DFI评分低于对照组,差异有统计学意义(P=0.00)。干预组和对照组DFI评分干预后均低于干预前,差异有统计学意义(P=0.00,P=0.00)(表7)。
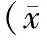
表7 低龄组DFI评分前后比较±s)
高龄组内干预前两组DFI评分差异无统计学意义(P=0.63),干预后干预组DFI评分较之对照组差异无统计学意义(P=0.65)。干预组和对照组DFI评分干预后均低于干预前,差异有统计学意义(P=0.00,P=0.00)(表8)。
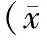
表8 高龄组DFI评分前后比较±s)
2.2.4 入选患者中我院儿科明确诊断伴有哮喘的7~12岁患儿28例,其中干预组14例对照组14例,干预前两组C-ACT评分差异无统计学意义(P=0.67),干预后干预组C-ACT评分高于对照组,差异有统计学意义(P=0.00)。干预组C-ACT评分干预后高于干预前,差异有统计学意义(P=0.00)。对照组前后未有明显差异(P=0.23)(表9)。
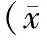
表9 C-ACT评分前后比较±s)
2.2.5 入选患者中我院儿科明确诊断伴有哮喘的1~5岁的患儿32例,其中干预组18例对照组14例,干预前两组TRACK评分差异无统计学意义(P=0.23),干预后干预组TRACK评分与对照组差异有统计学意义(P=0.00)。干预组TRACK评分干预后高于干预前,差异有统计学意义(P=0.00)。对照组前后未有明显差异(P=0.78)(表10)。
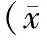
表10 TRACK评分前后比较±s)
3 讨论
特应性皮炎(AD)是一种慢性、复发性、全身炎症性疾病,以皮肤瘙痒为主要临床特征。治疗是一个长期复杂的过程,如同其他慢性病一样需要患者及其家属对AD有关知识和自身病情严重程度认识,从而加强依从性,提高疾病自我管理能力,减少反复发作,减轻患者及家庭的各项负担。目前国内外团队均在AD的治疗性教育的研究中取得了肯定的结果[6-8],2017年中国儿童特应性皮炎诊疗共识中[9]强调了健康教育在长期规范化治疗管理过程中。近年来随着过敏进程(atopic march)这一概念的提出“皮肤-消化道-呼吸道”这一致敏轴越来越受到研究者的重视[1],特应性皮炎往往作为过敏进程的首发疾病,其中低龄、慢性持续性是其主要特征但往往伴随着哮喘及过敏性鼻炎风险的急剧上升,早期有效治疗AD或可中断过敏进程,并降低哮喘风险[10]。哮喘作为一种临床常见的儿童慢性呼吸道疾病,健康教育的肯定作用已见较多报道[11-13],故本研究尝试将治疗性教育以过敏性进程连续轴的视角探索患儿是否能从中受益。
本研究将不同年龄患儿以问卷形式对患儿及其家庭生活质量进行评分,治疗教育后随访前后差异变化,说明生活质量有明显改善。其中教育以认识疾病,初步评估疾病,影响病情加重的因素,日常皮肤护理,饮食等五个方面开展。通过研究我们发现低龄组与高龄组患者均能通过有效地治疗缓解临床症状,提高生活质量,但治疗教育组显然能比对照组取得更加明显的改善,这与Liang、高迎霞等学者的研究结果一致[6-8],但在高龄组的CDLQI和DFI量数据统计中发现,健康教育似乎并没有取得较对照组更好的成绩,推测原因可能有二,较大年龄的AD患儿临床症状往往较低龄患儿轻,且生活影响较小,较低的基线可能无法完全反映改善情况,其次较大年龄的患儿往往出现对抗父母叛逆行为,受到父母的关注较低龄患儿更少,造成了完成生活量表时出现偏差。值得注意的是本实验加入了哮喘患儿的C-ACT和TRACK量表来反映伴有哮喘患儿哮喘的病情改善,国内外学者均已发现哮喘的治疗性教育有助于改善哮喘[11,13],但本研究发现AD的治疗性教育同样改善了哮喘的发生,提高了患儿的生活质量,这与国外学者Amat[14]总结的阻断“皮肤-消化道-呼吸道”这一过敏进程,从而使其他过敏性疾病改善的研究结果一致。本研究不足之处在于伴有哮喘的患儿样本量较小,需要进一步大样本研究证实。特应性皮炎收集教育患者时间跨度较长,可能存在季节气候等因素变化对部分患者产生影响。
综上所述治疗性教育在慢性病的长期管理中作用较为突出,能持续有效地帮助患者缓解疾病,减少支出,但目前广泛开展的慢病工作多以单科病种为主,缺乏科室之间的协调统一。过敏进程应越来越受到关心治疗性教育医务工作者的重视,作为一条慢病综合管理的新轴线为今后的过敏性疾病的工作开展展开了新的思路,让更多的患者能从中获益。
