硬膜内型腰椎间盘突出症1例并文献回顾
2020-04-29代宇轩赵光辉范学峰牛仁锐罗文琪
代宇轩,赵光辉,范学峰,牛仁锐,罗文琪,姜 睿,顾 锐
(吉林大学中日联谊医院 骨科,吉林 长春130033)
1 病例资料
患者,女性,72岁,以反复腰痛伴左下肢麻木疼痛20余年,加重伴间歇性跛行半年入院。曾行牵引、拔罐、热敷等保守治疗,效果欠佳。查体:L2-L3棘突及棘突旁压痛、叩击痛阳性。左侧大腿内侧、后外侧感觉减退,左侧小腿后外侧及足背外侧感觉减退;左侧股四头肌肌力Ⅲ级,左侧踇背伸肌肌力Ⅲ级,左侧踇跖屈力III级;左侧跟腱反射减弱,左侧股神经牵拉实验及直腿抬高试验阳性。术前腰椎X线片提示L2-L3椎间隙明显狭窄,可见椎体前缘骨赘形成。腰椎MRI示:L2-L3、L4-L5、L5-S1间盘突出,继发L2-L3间盘水平椎管狭窄,硬膜囊受压(图1)。腰椎MRI可见后纵韧带中断,隐约可见“Y征”。结合影像学及查体拟诊为腰椎椎管狭窄,腰椎间盘突出症,因患者合并有左侧S1神经根压迫症状(左侧小腿后外侧及足背外侧感觉减退;左侧踇跖屈力Ⅲ级)及左侧L5间盘突出较重(左侧踇背伸肌肌力Ⅲ级),核磁显示有压迫,拟行相应节段椎管减压治疗,L2-L3节段硬膜内探查,术中行脊髓神经电生理监护。
全麻下行腰椎后入路椎板减压间盘摘除植骨融合内固定术(L2-L3及L5-S1)+左侧单开窗间盘摘除术(L4-L5)。麻醉完毕后行脊髓神经电生理监护,实时监测脊髓神经电位变化。手术采用常规后正中入路,经椎弓根置入椎弓根螺钉,L2-L3全椎板切除。摘除L2-L3椎间隙内的髓核组织,刮出终板软骨,植入适当大小的融合器,硬膜囊背侧偏左可见一凹陷,呈缩窄状,波动不良。可触及硬膜内质地较硬肿物,遂切开探查,见髓核组织与马尾神经粘连,用神经拉钩轻轻剥离肿物,此时需密切监护脊髓体感诱发电位(SEP)及运动诱发电位(MEP)的变化,术中剥离顺利,未见电位明显下降,完全分离后,用髓核钳轻轻向外提拉髓核组织,成功取出约3 cm×1 cm×1 cm大小髓核组织,可见硬膜腹侧有一裂孔,位于L2-L3椎间隙水平。取出髓核送检。由于硬膜腹侧组织质地较脆,缝线无法缝合,遂给予止血材料,连续缝合硬膜囊背侧切口。安置预弯连接杆。生理盐水冲洗,留置引流管一枚,逐层严密缝合切口,防止脑脊液漏。
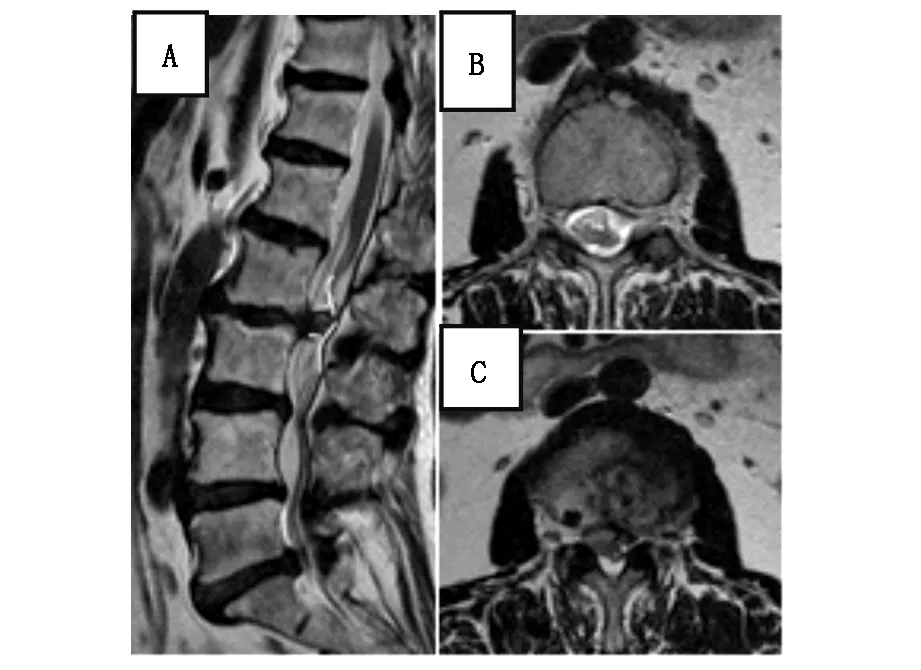
图1 腰椎非增强核磁(L2-L3)
术后嘱患者去枕平卧,给予激素、脱水、预防感染等治疗。术后出现脑脊液漏,第一天引流量约600 ml,第三天约300 ml,直至一周后引流量小于50 ml,给予拔出引流管。病理光镜下见增生的纤维组织及少许的骨、软骨组织,局部血管增生,偶见钙化及灶状炎细胞(图2)。根据术中情况及病理结果确诊为硬膜内型腰椎间盘突出症(ILDH)。患者术后两周出院,左下肢麻木疼痛症状明显减轻,左下肢肌力恢复至4级,佩带支具康复训练。随访1年,患者L2-3,L5-S1融合良好,神经功能恢复良好,左侧大腿内侧残存轻微感觉减退,其余部位感觉恢复至正常,生活质量明显提高。
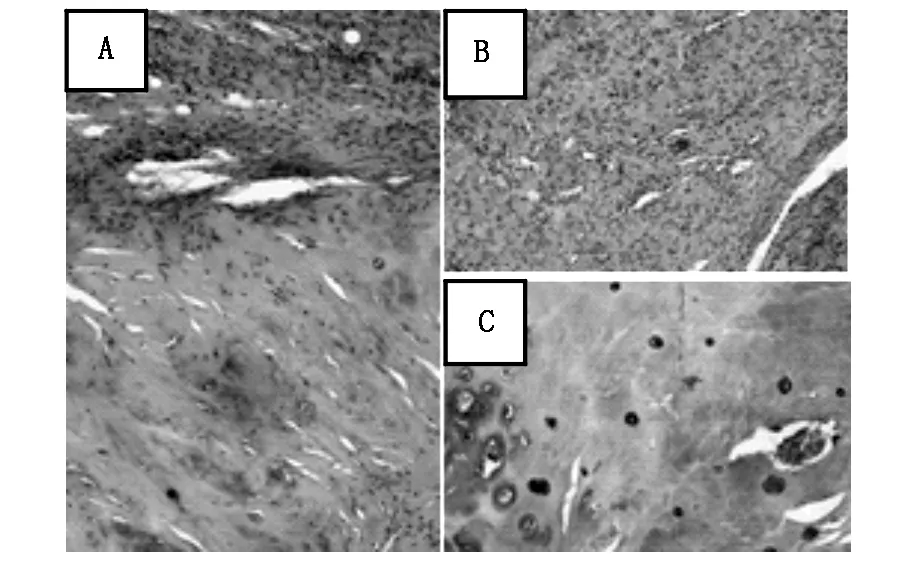
图2 髓核光镜下组织形态HE染色×100
2 讨论
ILDH是一种罕见的临床疾病,其发病机理目前并不明确。Dandy[1]认为脊柱承担的负荷突然增加时,椎间盘内的压力会骤然升高,若椎间盘纤维环破裂或存在薄弱处,在骤升的压力下椎间盘会突破后纵韧带和硬膜,形成ILDH。除此之外,还有学者[2]认为后纵韧带与硬膜粘连,导致硬膜容易撕裂,间盘脱出后更容易进入硬膜内。目前还发现医源性损伤所致案例,患者既往有腰椎手术史,或行腰硬联合麻醉后出现双下肢麻木、瘫痪,二次手术发现L3-L4间盘硬膜内疝出[3]。本例患者长期负重,椎间盘内压力骤增可能是患该病的重要因素。
ILDH一般具有比腰椎间盘突出症更严重的临床表现,患者多伴有长期反复腰背痛病史,大部分患者伴有单侧神经根压迫症状,少部分患者伴有双侧神经症状,严重者短期内可发生马尾综合征,鞍区麻木,二便失禁,甚至双下肢瘫痪[4,5]。除此之外,硬膜内椎间盘突出症还可引发颅神经病变,间盘突入硬膜内,引发脑脊液漏和颅内低压,继而导致易受颅内压影响的外展神经麻痹,出现头痛,恶心呕吐,凝视障碍等表现[6]。本例患者表现为反复腰部疼痛伴左下肢麻木20余年,近期出现进行性加重的间歇性跛行,患者合并有左侧L3及S1的神经症状。根据临床查体及影像学检查很难确诊ILDH,一般都是在术中及术后病理回报后确诊。
目前临床上诊断ILDH较为困难,MRI是诊断ILDH的金标准,Wasserstrom等[7]报道了在对比度增强的MRI上可以看到破入硬膜内的间盘外周边缘增强,即“环增强”,是由慢性肉芽组织和外周新血管形成引起的。有学者认为,后纵韧带连续性中断和“鹰嘴征”(即硬膜囊上压缩椎间盘的尖锐的喙状外观),有利于进一步诊断ILDH[8]。Sasaji等[9]人提出腹侧硬脑膜和蛛网膜之间存在硬膜内蛛网膜下腰椎间盘突出症,硬脑膜和蛛网膜的分裂显示为“Y征”。最近有学者提出,3D高分辨率CISS MRI可准确描绘ILDH[10],术中超声检查有助于确定硬膜内肿块性质[2]。有时在CT上可观察到硬膜内或椎管中具有空气征,这是正常椎间盘突出中观察到的频率的6倍[11]。脊髓造影可发现完全阻断或不完全阻断,但同样的征象也可出现在巨大间盘突出和硬膜内肿瘤中。本例腰椎CT未见空气征,腰椎MRI显示后纵韧带中断,隐约可见“Y征”。因患者过敏体质未行增强核磁。
ILDH一经发现,需立即手术治疗。对于术前怀疑有硬膜内间盘或肿物的患者,必要时可打开硬膜探查,对于此种手术,手术难度和风险较大,对术者要求具备一定的椎管内操作技术,术后应告知患者及家属手术的难度。ILDH多伴有腹侧硬膜裂口,手术关闭难度较大,可给予止血材料覆盖。有学者提出,自体肌肉贴片或筋膜覆盖硬膜裂口是一种简单有效的方法[12,13]。本例患者于术中发现L2-3节段硬膜背侧见一凹陷,硬膜波动不良,触及硬膜内较硬肿物,切开硬膜探查,取出约3 cm×1 cm×1 cm大小白色质韧组织,硬膜腹侧对应节段水平见一裂隙,考虑为髓核脱出突破硬膜所致,由于腹侧硬膜质脆,难以缝合,给予止血材料覆盖,连续缝合硬膜背侧,严密缝合切口,防止脑脊液漏。
ILDH是一种罕见而又严重的疾病,术前常难以明确诊断,多于术中及术后病理回报明确诊断。此患者病理中除增生的纤维组织外,还含有少许的骨及软骨组织,推测其为髓核组织连同终板软骨一同脱落,尖锐的终板片刺破硬膜,随后进入到硬膜内。本例患者虽腰痛病史较长但未出现马尾综合征,现术后1年,患者症状明显缓解,左下肢感觉恢复良好,肌力明显增强,满足日常生活需求。
