脑卒中吞咽困难合并肺部感染的病原学诊断及相关因素分析
2020-04-29刘莹,陈卓
刘 莹,陈 卓
(吉林大学中日联谊医院,吉林 长春130033)
脑卒中具有较高的发病率、致残率、病死率和复发率,我国每年约有240万例新发脑卒中出现[1],其中有50%-70%的存活者会遗留偏瘫、失语、吞咽困难、昏迷等不同程度的后遗症,对患者的身心健康造成了严重的威胁,也给患者家庭和社会带来了沉重的负担[2]。卒中相关性肺炎是脑卒中最常见的并发症之一,相关文献[3]报道称,卒中相关性肺炎的发生率最高可超过50%,此类患者的死亡率可高达30%,同时也会延长患者的住院时间、增加医疗费用。吞咽困难已被证实是卒中相关性肺炎的独立危险因素,在脑卒中幸存者中吞咽困难十分常见,其发病率约为50%-80%[4]。一般来说,患者的吞咽功能障碍能够在急性期后7 d内恢复,但大约有11%-13%的患者会出现时间长于6个月的持续性吞咽困难[5],因此,针对此类患者的肺部感染的预防和治疗也成为神经内科的重点任务之一。本研究针对脑卒中吞咽困难合并肺部感染的病原学诊断及相关因素进行了回顾性分析,现报道如下。
1 对象与方法
1.1 研究对象
连续选取2017年10月-2019年10月在吉林大学中日联谊医院南湖院区神经内科就诊、符合本研究入选标准的170例脑卒中合并吞咽困难患者作为研究对象,回顾性分析其肺部感染情况、相关因素及感染患者的病原学诊断结果。所有患者均符合全国第四届脑血管病会议制订的《各项脑血管病诊断要点》中的急性脑卒中诊断标准[6],洼田饮水试验评分≥Ⅲ级,确诊为合并吞咽障碍;年龄≥18岁,临床资料完整,均于应用抗菌药物之前行诱导痰病原学检查。排除合并恶性肿瘤、肝肾功能不全、免疫缺陷病、血液疾病的患者;入院前已接受抗菌药物治疗的患者;长期应用免疫抑制剂或糖皮质激素的患者;孕妇或乳母。
1.2 观察指标
1.2.1肺部感染情况 根据《卒中相关性肺炎诊治中国专家共识(2010)》[7]对纳入患者合并肺部感染的情况进行观察和分析,并依据是否合并肺部感染将其分为感染组和未感染组。
1.2.2病原学诊断结果分析 于应用抗菌药物之前采集感染组患者的诱导痰样本,同日连续采样3次,进行病原学检查,具体方法为:痰样本采集后立即送检,将痰样本接种于培养基,于37℃下连续培养48 h-72 h,采用GEN III MicroStation 自动快速微生物鉴定分析仪(美国Biolog公司)对分离菌株进行菌种鉴定,质控菌种为金黄色葡萄球菌ATCC25923、大肠埃希菌ATCC25922、铜绿假单胞菌ATCC27853、白色假丝酵母菌ATCC90028,均购自吉林省疾病控制中心微生物实验室。当至少两次采样检出同种单一菌种时,确定为病原菌。采用纸片扩散法(K-B法)进行药敏试验,根据美国临床实验室标准化组织(CLSI)制订的相关标准[8]对试验结果进行判定,采用头孢西丁和苯唑西林纸片扩散法对金黄色葡萄球菌中的耐甲氧西林金黄色葡萄球菌(MRSA)进行鉴定,采用双纸片协同试验和表型确证试验对肠杆菌中的产超广谱β-内酰胺酶(ESBLs)菌株进行鉴定,药敏纸片购自美国BD公司。
1.2.3肺部感染相关因素分析 对感染组和未感染组患者的肺部感染相关因素进行对比和分析,主要包括:年龄、性别、卒中类型、机械通气、既往卒中史等一般情况;高血压、糖尿病、冠心病、血脂异常、心力衰竭、心房颤动等合并症情况;入院时的美国国立卫生研究院卒中量表(NIHSS)评分、格拉斯哥评分表(GCS)评分、洼田饮水试验评分分级、白蛋白(ALB)水平、高敏C反应蛋白(hs-CRP)水平等临床常规指标。
1.3 统计分析
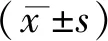
2 结果
2.1 脑卒中吞咽困难患者合并肺部感染情况及病原学诊断结果
共有83例患者发生肺部感染,感染率为48.82%,其中,10例为大叶性肺炎,25例为小叶性肺炎,48例为小斑片肺炎,分别占12.05%、30.12%、57.83%。检出63株病原菌,检出率为75.9%,其中,革兰阴性菌34株占53.97%,以铜绿假单胞菌、肺炎克雷伯菌为主;革兰阳性菌20株占31.75%,以金黄色葡萄球菌为主;真菌9株占14.29%,以白色假丝酵母菌、热带假丝酵母菌为主。见表1。主要革兰阴性菌对氨苄西林、青霉素G、红霉素、四环素、氨苄西林/舒巴坦、磺胺甲噁唑/甲氧苄啶的耐药率较高,对亚胺培南、阿米卡星、庆大霉素、环丙沙星、左氧氟沙星、头孢他啶的耐药率较低;主要革兰阳性菌对氨苄西林、青霉素G、氨苄西林/舒巴坦的耐药率较高,对庆大霉素、利福平、环丙沙星、左氧氟沙星的耐药率较低,未检出对万古霉素、利奈唑胺或替加环素耐药的菌株。见表2。检出6株产ESBLs肺炎克雷伯菌、2株产ESBLs大肠埃希菌、1株产ESBLs变形杆菌,检出率分别为66.67%、50%、50%。检出3株MRSA,检出率为33.33%。

表1 脑卒中吞咽困难患者合并肺部感染的病原菌分布及构成比(%)

表2 脑卒中吞咽困难患者合并肺部感染主要病原菌的耐药率(%)
注:“-”为无数据。
2.2 脑卒中吞咽困难患者合并肺部感染的相关因素分析
感染组患者的年龄、机械通气比例、洼田饮水试验评分分级、合并糖尿病比例、合并心房颤动比例、入院时NIHSS评分均高于未感染组,入院时GCS评分低于未感染组,两组之间的差异均有统计学意义(P<0.05)。见表3。将上述指标作为自变量纳入Logistic多元回归模型,结果显示,脑卒中吞咽困难患者合并肺部感染的发生与年龄、洼田饮水试验评分分级、糖尿病、GCS评分具有相关性(P<0.05),其中,较高的年龄、洼田饮水试验评分分级及合并糖尿病是危险因素,较高的GCS评分是保护因素。见表4。

表3 脑卒中吞咽困难患者合并肺部感染的单因素分析

表4 脑卒中吞咽困难患者合并肺部感染相关因素的Logistic多元回归分析
3 讨论
脑卒中吞咽困难患者的肺部感染发生率较高,导致感染的病原菌以革兰阴性菌为主,这与国内的研究[9,10]结果基本一致。近年来的调查结果[11,12]显示,大肠埃希菌、耐甲氧西林金黄色葡萄球菌、铜绿假单胞菌是医院中最常见多重耐药菌,而脑卒中患者多重耐药菌肺部感染的病原菌以肺炎克雷伯菌、铜绿假单胞菌、大肠埃希菌等革兰阴性菌为主,其感染风险与年龄、糖尿病史、前期应用碳青霉烯类抗菌药物、吞咽障碍、鼻饲、转院、ICU住院时间、机械通气、GCS评分等因素均有相关性。产ESBLs肠杆菌和MRSA是两类常见且重要的耐药菌,多数菌株具有多重耐药特性,本研究提示了脑卒中吞咽困难患者肺部感染的主要病原菌对于常见抗菌药物具有较高的耐药率,特别是产ESBLs肠杆菌和MRSA的检出率均较高,易产生多重耐药问题。 根据相关药敏监测研究[13]结果,此两类病原菌的检出率仍有上升的趋势,一般表现为多重耐药,特别是对于氨苄西林及头孢吡肟、头孢呋辛、头孢曲松、头孢噻肟、头孢他啶等头孢菌素类药物的耐药率呈上升趋势。产ESBLs肺炎克雷伯菌的检出率和危害性均较高,其导致的肺部感染的死亡率可超过30%[14],产ESBLs肺炎克雷伯菌的增多与不恰当地经验性应用阿米卡星等抗菌药物密切相关[15];MRSA是医院感染的重要病原菌,特别是重症监护室感染中具有较高的检出率[16],在临床治疗时,可选择的抗菌药物较少,往往要依靠万古霉素、利奈唑胺、替加环素、奎奴普丁/达福普汀等进行抗感染治疗[17,18]。因此,在脑卒中吞咽困难合并肺部感染患者的治疗中,要针对患者的临床症状、感染程度、免疫功能等进行个体化评价,尽量依据药敏试验结果选择敏感性抗菌药物,如不能及时获得病原学诊断结果,应根据辅助诊断指标选择用药,避免不适当的经验性用药。
本研究结果显示,脑卒中吞咽困难合并肺部感染风险与患者的年龄、合并症状况、吞咽障碍程度、意识状态等有关,这与近年的相关研究[19,20]结果基本一致,但这些研究也报道了吸烟史、NIHSS评分、低蛋白血症、侵入性操作、合并慢性阻塞性肺疾病等因素也可影响其感染风险,产生这一差异的原因可能与其选取的研究对象并未限定合并吞咽困难患者且样本异质性较高有关。根据一项基于8篇文献、606例感染患者、3014例对照患者的Meta分析研究[21]结果,高龄、糖尿病、吸烟、吞咽困难、意识障碍是脑卒中患者发生肺部感染的危险因素。就脑卒中吞咽困难患者而言,除了控制血糖水平外,积极采取有效措施促进其吞咽功能的康复是预防其肺部感染的核心手段。近年来,学者已通过干预研究[22]证实了针对脑卒中吞咽困难患者采用早期康复训练、针刺等能够降低其肺部感染的发生率,可见,康复治疗在预防和控制脑卒中并发症、改善患者预后方面发挥着重要的作用。此外,还要加强医护人员的无菌操作意识和手卫生意识,对于接受机械通气治疗的患者,要加强对通气设备的消毒和对患者的口腔护理[23],从而减少医源性感染的发生。
综上所述,脑卒中吞咽困难患者的肺部感染发生率较高,年龄、合并症状况、吞咽障碍程度、意识状态等因素均可对其风险产生影响,在导致感染的病原菌中,革兰阴性菌的比例较高,病原菌的耐药性较强,临床医护人员应对患者的感染风险进行全面评价、积极采取预防措施、选用敏感性抗菌药物开展治疗。
