老年行髋关节置换术患者局部脑氧饱和度、血浆S100β、神经元特异性烯醇酶的变化及与术后认知功能障碍关系
2020-04-27蔡勤芳
江 杰,蔡勤芳
术后认知功能障碍(postoperative cognitive dysfunction,POCD)是老年患者围术期常见的神经系统并发症,表现为精神错乱、焦虑、人格改变和记忆力受损[1]。大关节置换手术后POCD的发生率高达16%~45%,有文献报道术后6个月POCD的发生率甚至高于30%[2-3]。围术期下肢制动和创伤后凝血系统的激活使血栓极易形成,而血流动力学的波动可能诱发脑血管斑块的破裂,下肢关节置换术后脑栓塞的发生率高达40%~60%[4]。脑内的血栓栓塞可以导致局部脑氧饱和度(regional cerebral oxygen saturation,rSO2)降低,而氧供需失衡可能引起神经细胞的损伤,使血浆中相应的神经损伤标志物如S100β蛋白和神经元特异性烯醇酶(neuron specific enolase,NSE)表达升高[5]。本研究通过监测老年患者髋关节置换术中rSO2及术后S100β和NSE的变化,以明确rSO2降低与中枢神经损伤的相关性,并探讨其在预测POCD中的价值。
1 资料与方法
1.1 研究对象 选取2018年5月—2019年5月就诊于中国人民解放军总医院第六医学中心拟行髋关节置换手术的老年患者80例。纳入标准:①患者年龄大于65周岁;②美国麻醉医师协会(American Society of Anesthesiologists,ASA)分级Ⅰ或Ⅱ级;③获得患者或家属知情同意;④患者可完成神经心理测评,且术前简易智力状况检查法(mini-mental state examination,MMSE)评分大于23分。排除标准:①ASAIII级以上;②脑卒中后遗症、脑外伤、视听觉功能障碍;③精神心理疾病;④酗酒及药物依赖;⑤手术时间大于3 h;⑥区域阻滞禁忌或失败。本研究已获得中国人民解放军总医院第六医学中心伦理委员会审查批准。
1.2 研究方法
1.2.1 监测与麻醉 患者均未给予术前用药,入室后常规监测心电图、脉氧饱和度(pulse oxygen saturation,SPO2)和无创血压,并给予鼻导管吸氧(流量2 L/min)。酒精棉球脱脂清洗患者前额皮肤后,连接电极片,采用FORE-SIGHT近红外光谱仪连续监测rSO2,并将麻醉前的rSO2数值记为基础值。
所有患者均采用区域阻滞麻醉。常规消毒铺巾后,于L3-4间隙行蛛网膜下腔穿刺,给予0.75%罗哌卡因2 mL,感觉平面控制在T10以下。患者体位不能配合或存在椎管内穿刺禁忌时给予腰丛联合骶丛神经阻滞麻醉,所有操作均在超声引导下完成。麻醉完成后,给予右美托咪定0.5 μg/kg持续输注10 min,继之以0.5 μg/(kg·h)的剂量持续输注直至手术结束。术中患者均避免使用抗胆碱药物和苯二氮卓类药物。术后镇痛采用静脉自控镇痛(patient-controlled intravenous analgesia,PCIA),给予舒芬太尼总量2 μg/kg,持续50 h,设定如下:2 mL/h背景输注,自控输注量单次0.5 mL并锁时15 min。
1.2.2 观察指标
1.2.2.1 一般资料 收集患者的一般资料,包括年龄、性别、BMI、慢性病史(高血压、糖尿病、冠心病和动脉硬化)、术前血红蛋白(hemoglobin,Hb)和白蛋白、术中情况(手术时间、失血/输血量、尿量和不良事件等)和术后1 d的视觉模拟评分法(visual analogue scale,VAS)评分。
1.2.2.2 rSO2记录 所有患者麻醉前(T0)、切皮前(T1)、手术开始后30 min(T2)、手术开始后1 h(T3)、手术结束即刻(T4)各时间点的平均动脉血压(mean arterial pressure,MAP)、SPO2和rSO2。
1.2.2.3 分子标志物 分别于术前1 d、术后即刻、术后1 d和术后3 d采集患者外周血,离心获取血浆冻存于-80 ℃冰箱,ELISA试剂盒分别检测血浆中S100β蛋白、NSE和CRP的表达。
1.2.2.4 术后认知功能 分别于术前1 d、术后1 d和术后3 d采用MMSE量表评估患者的认知功能,评估人员均经标准化培训后并施盲。术后MMSE评分大于术前2分即诊断为POCD。
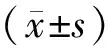
2 结果
2.1 一般资料比较 共80例患者纳入本次研究,其中3例患者因为区域阻滞效果不佳改为全身麻醉,2例患者术后拒绝进行量表测评,其余75名患者均纳入数据统计。POCD组22名,其中术后第1 d有10例患者诊断为POCD,术后第3 d有12例患者诊断为POCD;非POCD组53名。POCD组与非POCD组患者一般资料的比较:POCD组患者年龄(74.4±6.2)岁高于非POCD组(71.3±5.5)(P<0.05);术前血红蛋白水平POCD组(114.8±12.6 g/L)低于非POCD组(122.4±9.3 g/L)(P<0.05);POCD组糖尿病的患病率(8/22)明显高于非POCD组(8/53)(P<0.05);性别、BMI、术前MMSE评分、高血压、白蛋白、手术时间、失血量和VAS评分2组间差异比较无统计学意义(P>0.05)。
2.2 2组患者各时间点rSO2、MAP、SPO2的比较 患者于切皮后30 min(T2)、1 h(T3)和手术结束(T4)时rSO2均显著低于基础值(T0);POCD组在T3和T4时rSO2显著低于非POCD组(P<0.05)。2组患者在各时间点的MAP和SPO2差异比较无统计学意义(P>0.05)。表1。
2.3 2组患者各时间点分子标志物的浓度比较 分别于术前1 d、术后即刻、术后1 d和术后3 d检测患者外周血中S100β蛋白、NSE和CRP的表达。患者血浆中S100β蛋白、NSE和CRP的浓度在术后表达均显著升高,其中POCD组在术后1 d和术后3 d的S100β蛋白和NSE显著高于非COPD组(均P<0.05),2组之间的CRP表达并差异比较无统计学意义(P>0.05)。表2。
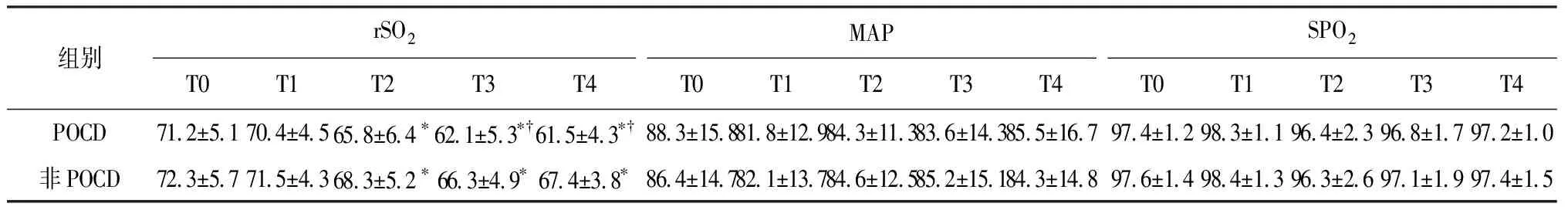
表1 2组患者各时间点rSO2、MAP、SPO2的比较
注:与T0时间点rSO2比较,*P<0.05;与非POCD组rSO2比较,†P<0.05

表2 2组患者各时间点S100β蛋白、NSE和CRP的比较
注:与非POCD组S100β、NSE比较,*P<0.05
2.4 POCD危险因素的相关分析 采用Pearson相关系数检验分析rSO2与S100β蛋白、NSE和CRP变化的相关性,结果显示手术结束时rSO2与基础值的差值(ΔrSO2)与术后1 d和术后3 d的S100β蛋白(r=-0.53,95%CI:-0.84~-0.16;P=0.003)和NSE(r=-0.42,95%CI:-0.65~-0.10;P=0.012)升高显著相关;与术后1 d和术后3 d的CRP(r=-0.08,95%CI:-0.13~-0.01;P=0.45)水平变化无显著相关。Logistic回归分析发现,术后POCD的独立危险因素包括年龄(OR=2.12,95%CI:1.34~9.24;P=0.03)、糖尿病史(OR=5.35,95%CI:2.16~18.58;P=0.005)、ΔrSO2(OR=-6.12,95%CI:2.30~24.56;P<0.001)和术前Hb(OR=4.32,95%CI:1.99~15.48;P=0.014)。
3 讨论
POCD是老年患者术后常见的神经系统并发症,其发生率高低取决于手术种类、麻醉方式以及患者既往史等[6]。髋关节置换手术是老年人股骨近端骨折、股骨头坏死和严重退行性变的重要治疗措施,可以明显改善患者的生活质量。老年患者手术的POCD发生率显著升高,本研究通过对行髋关节置换手术的老年患者进行研究发现,术中rSO2的降低是预测术后POCD的独立危险因子,提示术中监测rSO2并给予早期干预可能对防止POCD具有重要的临床意义。为进一步明确rSO2变化与POCD的内在联系,本研究对围术期患者外周中整体炎症指标CRP和神经系统损伤分子标志物S100β和NSE进行了检测,结果发现rSO2降低与S100β蛋白和NSE具有显著相关性,提示脑内氧供需平衡障碍引起神经细胞损伤可能是POCD的潜在机制。
术中rSO2降低可能提示脑灌注不足,持续的脑灌注降低可能影响神经系统的功能[7]。Yu等[8]对168例行胃大部切除手术的老年患者进行研究发现,共有28例患者发生POCD,POCD组患者术中的rSO2值显著低于非POCD组,且rSO2值与血浆β淀粉样蛋白的浓度呈负相关,提示术中rSO2降低与神经系统损伤密切相关。Kim等[9]对行腰椎手术的老年患者进行研究发现,术后7 d内POCD的发生率为23%,Logistic回归分析提示术中rSO2<60%的时间是预测POCD发生的独立危险因素。取rSO2<60%的时间157 min为临界点,其预测POCD发生的敏感度为75%,特异度为72%。但是,Kumpaitiene等[10]对行体外循环的患者研究发现,术中rSO2降低与神经系统损伤的标志物NSE并无相关性,且rSO2并不能预测心脏手术后POCD的发生。上述研究结果不一致可能与患者之间异质性如年龄、术式、麻醉方式等有关,rSO2有望成为预测老年患者POCD的重要监测指标,但在不同患者中的应用价值尚需进一步验证。
S100β蛋白主要存在于中枢神经系统的Schwann细胞和星形胶质细胞,此外还可表达于脂肪细胞、软骨细胞和黑色素生成细胞。在脑组织创伤、脑卒中、感染和中毒时,可以检测到脑脊液和外周血中的S100β蛋白表达升高。尽管S100β蛋白并非只存在于脑组织,且在血脑屏障通透性增加时也可以进入外周血,但既往研究发现S100β蛋白仍然是良好的神经损伤标志物,在老年患者术后S100β蛋白浓度升高可能与POCD的发生相关[11]。NSE是神经元和神经内分泌细胞特有的一种酸性蛋白酶,可用于多种肿瘤的鉴别诊断、病情监测和疗效评价[12]。在非肿瘤患者的外周血中检测到NSE表达升高,应当考虑到神经系统损伤的可能性[13]。老年患者由于血管硬化病变、心肺储备功能降低、手术应激、凝血功能异常和脂肪栓塞等诸多因素,使围术期脑组织的氧供需平衡可能出现异常,神经细胞缺氧后代谢障碍可能是导致S100β蛋白和NSE生成增多的重要因素[14]。值得注意的是,本研究发现POCD的发生与全身炎症反应指标CRP并无相关性,据此我们推测脑局部的代谢异常引起神经损伤是POCD的可能机制,而炎症介质对血脑屏障的作用并非关键因素。
本研究发现POCD的发生与MAP和SPO2之间并无显著的关联,这也提示了rSO2降低并非是由于全身的低灌注所致。而通过Logistic回归分析,我们进一步发现术前贫血和糖尿病是POCD发生的独立危险因素。神经系统慢性退行性改变是糖尿病患者的重要表现,慢性高血糖的持续作用导致神经元轴索退化、脑脊髓膜纤维化、加剧脑组织萎缩。此外,糖尿病血管病变引起动脉硬化和斑块形成,使脑组织灌注发生异常。围术期血液高凝和应激发生时可能引起血管自身调节能力降低,而微小血栓栓塞可能导致局部脑组织缺血缺氧[15]。老年人营养不良常合并贫血,而骨折引起组织内出血加上术中的血液丢失,血红蛋白降低既是全身营养状况较差的表现,也是加剧血流灌注不足区域组织缺氧的重要因素[16]。术前纠正贫血并优化血糖管理,可能是预防POCD的有效措施。对此类特殊人群应当在术中强化监测,早期纠正rSO2异常,尽量预防神经系统的损伤,术后加强护理措施避免患者误吸、意外坠倒和导管脱落。
综上所述,老年患者髋关节置换术中rSO2降低可能预测中枢神经系统的损伤,rSO2降低是预测患者POCD发生的独立危险因素。术中加强rSO2监测和早期干预,优化血糖管理并纠正贫血可能有助于预防老年患者POCD的发生。
