经皮全脊柱内镜经椎板间隙入路治疗中央型腰椎管狭窄症*
2020-04-26薛静波陈浩翔李学林欧阳智华晏怡果
薛静波 陈浩翔 李学林 欧阳智华 王 程 晏怡果
(南华大学附属第一医院脊柱外科,衡阳 421001)
腰椎管狭窄症是骨科的常见病,最常见的是退变性腰椎管狭窄症[1],常导致腰背部及下肢疼痛、感觉异常、功能受限。病理解剖分型可分为中央椎管狭窄、侧隐窝狭窄和椎间孔狭窄。中央椎管狭窄型较常见,中老年患者患病率较高,常合并基础疾病,神经源性间歇性跛行是典型的临床表现。传统腰椎减压融合术效果明确,是治疗的金标准,但手术创伤较大,术后感染、植骨区不融合、内固定松动断裂、邻椎病等并发症使此类技术特别是在老年患者的应用有一定限制[2,3]。经皮全脊柱内镜技术结合传统开放手术与内镜技术,减少手术创伤,利于术后恢复,对于围手术期风险较高的高龄患者,是一种可供选择的手术方法。我科2016年1月~2017年12月采用经皮全脊柱内镜经椎板间隙入路治疗单节段中央型腰椎管狭窄症并且随访时间超过 12个月共26 例,临床疗效满意,现报道如下。
1 临床资料与方法
1.1 一般资料
本组26 例,男 14 例,女 12例。年龄31~85岁,(63.4±14.8)岁。主要临床症状包括间歇性跛行10例,一侧或双侧腰腿痛8例,左下肢麻木2例,右下肢麻木3例,双下肢乏力或沉重感2例,1例双下肢皮肤痛温觉感觉减退。病程8个月~ 15年,中位数11.5月。解剖分型均为中央型椎管狭窄,均伴有黄韧带肥厚及关节突内聚增生。病变部位: L2~31例(女性),L3~44例(均为男性),L4~510 例(男4例, 女6例), L5~S111 例(男6例,女5例)。26例影像学检查均与症状、查体定位相符。1例合并糖尿病,5例合并原发性高血压。1例有冠状动脉支架手术史。合并糖尿病或高血压病患者术前常规行血压、血糖控制。
病例选择标准:CT、MRI 等影像学证实为单节段腰椎中央型腰椎管狭窄;症状典型,间歇性跛行、下肢神经症状较重,有手术指征(经过至少3个月保守治疗无效,临床症状严重影响生活,且病人依从性好);患者知情同意,接受随访者。排除标准:腰椎动力位片排除腰椎Ⅱ度以上滑脱或责任节段不稳,既往有腰椎同节段手术病史、峡部裂、严重畸形、脊柱感染病变和肿瘤等病史;有严重的基础疾病等不能耐受手术。
1.2 方法
连续硬膜外麻醉。俯卧位,调整手术床使腰椎适应前屈,增加椎板间隙并紧张椎板间黄韧带。根据腰椎X线及体表标志初步定位责任椎板间隙,并做好标记。术野常规消毒铺无菌单后,于椎板间隙病变侧标记处穿刺针再次定位,定位点位于椎板下缘中点处。定位后棘突旁 0.5~1 cm 处做一约长7 mm纵行切口(切开皮肤、皮下组织及深筋膜),3级套管逐级扩张,透视下确认扩张套管深度(止于椎板间黄韧带外,不突破黄韧带),套管位置满意后置入工作套管,去除扩张套管,连接并置入脊柱内镜。镜下用蓝钳及射频清理黄韧带表面的纤维脂肪组织后,可见黄韧带、关节突及椎板,高速磨钻打磨椎板下缘至黄韧带附着点及棘突根部部分增生骨质。神经拉钩分离黄韧带、硬膜囊以防粘连,再用蓝钳及枪钳去除增生肥厚的黄韧带,显露术侧下关节突,用带保护套的高速磨钻磨除部分下关节突,显露术侧上关节突部分及上下关节突的关节面,高速磨钻及枪钳去除部分上关节突,探查见术侧减压充分后,可见脊髓及术侧神经根松解。适当退出内镜,将工作套筒置于棘突下,显露对侧的椎板及关节突。采用带保护套的高速磨钻,将保护套置于硬膜囊及对侧神经根的一侧,打磨对侧椎板下缘以及下关节突,显露对侧上关节突,继续打磨对侧上关节突,显露并松解对侧走行神经根,脊髓及双侧走行神经根松解后,射频刀头彻底止血,患者诉患肢原有疼痛及麻木症状缓解。退出工作套管,切口缝合1 针,无菌小敷贴覆盖包扎。
术后常规放置橡皮条或引流管引流24 h,术后绝对卧床12 h,术后第1天可在腰围的保护下下床活动,进行下肢抬高训练。术后佩戴腰围 4 周,术后 3 个月避免弯腰负重及重体力劳动。
1.3 观察指标
术前、术后 1 d、12个月进行腰腿痛视觉模拟评分(Visual Analogue Scale,VAS)、Oswestry功能障碍指数(Oswestry Disabitity Index,ODI)评估。通过门诊、电话、网络等途径对每例患者进行随访,术后12个月进行腰椎MacNab[4]疗效评价。
1.4 统计学分析
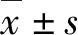
2 结果
26 例手术均顺利完成,手术时间65~123 min,平均85.4 min。1例术中发生硬脊膜撕裂,明胶海绵填塞及放置引流管处理后病人恢复良好。术中均未发生神经根损伤,手术切口均一期愈合。术后1 d复查三维 CT 和 MRI,提示症状节段椎管减压充分,影响节段椎管狭窄因素如关节突增生内聚、黄韧带肥厚均得到有效处理。1例术后右下肢肌力一过性下降(肌力由术前Ⅴ级下降至Ⅲ级),表现为背伸肌力下降,予以营养神经,针灸等保守治疗后,术后1周肌力逐渐恢复。1例术后第2天下床活动时出现腰背部及双下肢疼痛加重,MRI提示有血肿,穿刺抽取血肿等治疗后症状缓解。18例术后第1天腰痛VAS评分从术前(7.4±0.7)分降为(3.3±0.6)分,腿痛VAS评分从术前(7.3±0.8)分降为(3.9±0.7)分, 间歇性跛行消失;5例术后残存单侧下肢疼痛[腿痛VAS评分(5.6±0.9)分],口服非甾体消炎药及激素等保守治疗后1周内腿痛VAS评分为(3.4±0.5)分,考虑术后少量血肿及组织水肿的吸收可能;3例病程较长(分别为10、15、8年),年龄较大(分别为85、83、71岁),术后6个月后仍残留部分感觉异常。住院时间4~10 d,(6.4±2.1) d。26例随访12个月,术后 12个月随访按MacNab 标准优14例,良10例,可2例,优良率 92.3%。术前后不同时间点VAS 评分和 ODI差异有显著性(P<0.05),见表1。

表1 术前后腰腿痛VAS评分、ODI比较
腰、腿痛VAS评分和ODI术前后不同时点两两比较P均=0.000
3 讨论
3.1 传统开放手术治疗的再思考
腰椎中央型椎管狭窄是指发生于中央区椎间盘水平的狭窄,通常是椎间盘突出、关节面退变和黄韧带肥厚的结果。Weinstein 等[5]在13个医学中心进行4年的前瞻性随机研究,结果显示对于有症状的腰椎管狭窄采用手术治疗可以有效缓解疼痛和提高功能。既往多采用传统椎板减压+内固定融合术治疗,该术式最大的优点是椎管扩大及神经减压彻底,通过钉棒系统可行内固定和植骨融合,防止继发性失稳或滑脱,可较好治疗多节段腰椎管狭窄症及腰椎失稳。但缺点较为明显:全椎板减压对硬膜囊显露范围广,创伤大、出血多,术中行全椎板及相关小关节切除时后柱解剖组织遭受严重损坏,术后可发生腰椎不稳及再狭窄等并发症[6,7],且开放手术常为扩大视野,伴随电刀的广泛使用,在剥离骶棘肌或椎旁软组织的同时也使其受到巨大破坏,拉钩的牵拉可导致肌肉内灌注压明显降低甚至为0,最终导致椎旁肌缺血性损害及术后肌萎缩[8],导致部分患者术后恢复缓慢或残留顽固性腰背疼痛。来自前方的椎间盘突出所造成的压迫及侧隐窝狭窄、椎管狭窄,我们更加推荐采用椎间孔镜手术(TESSYS),用专业器械通过扩大椎间孔直视下对神经根减压,甚至进一步将手术空间延伸到椎管内进行减压。
3.2 全脊柱内镜手术的优缺点
近年来,脊柱内镜技术发展迅速。经皮椎板间入路全脊柱内镜手术切口仅7 mm左右,工作通道可直接到达椎板或黄韧带表面,利用磨钻等工具,对引起椎管狭窄的因素予以部分切除,在最大限度保护正常结构基础上,达到精准有效彻底减压的目的。对比传统开放手术,经皮全脊柱内镜技术有以下优点:①麻醉风险低,麻醉多为连续硬膜外麻醉,麻醉风险较全麻下降,病人能及时反馈术中不适,进而起到类似神经监护的作用。②手术创伤小,背部的微小切口具有“钥匙孔”之称,手术时间短、出血量少,避免高龄患者不耐受长时间手术情况。③视野清晰,手术安全系数高。内镜下具有良好的照明及25°可扩展视野,和放大的图像系统[9],手术视野更加清楚,保证手术安全,且持续水压冲洗有利于降低感染风险。④术中工作通道经肌间隙旋转进入,脊柱后方机械性创伤小,有效降低椎旁肌去神经化改变及小关节源性腰痛发生概率,减轻椎管内瘢痕粘连。⑤治疗效果好,术后第1天18例腰痛或腿痛VAS评分≤术前评分的一半,末次随访(术后12个月)VAS评分下降明显(20例VAS评分≤2分),表明术后即时及近期疗效令人满意;ODI较前明显降低,手术优良率高。但该术式也有不足之处,经椎板间入路治疗L4~5或其他较高节段的椎管狭窄,对椎管和神经根干扰比较大,术后较易出现一过性肌力下降及其他神经症状等。
3.3 手术适应证及治疗的要点
对于腰椎管狭窄的内镜入路,经椎间孔入路和经椎板间入路应用普遍并取得良好的临床疗效,但在减压范围及操作上各不相同[10~14]。对于中央型椎管狭窄,由于椎间孔入路受解剖结构的限制,无法处理椎板上下缘、肥厚黄韧带及增生内聚关节突的内侧部分,Ahn等[11]指出其适合椎板间入路内镜技术,椎板间入路可对整个侧隐窝区及中央椎管狭窄区进行减压[12]。需严格把握内镜手术的适应证。①节段问题,对于多阶段的椎管狭窄,全脊柱内镜手术操作难度大,手术减压效果欠佳,反而容易引起神经牵拉及硬膜囊撕裂等并发症,故内镜手术一般不做首选。②病人一般情况,对于年轻的病人,如因为单节段腰椎管狭窄进行开放性椎体间融合手术,可能存在牺牲腰椎活动节段的代价,对于患者以后生活质量可能造成不利影响。高龄患者(年龄≥75 岁)常合并多种内科疾病,手术耐受性差,开放手术有更多的侵入性操作,更长的手术时间,手术风险大,并发症发生率高[15],是腰椎融合术的相对禁忌证[16],故在综合评估老年患者情况后,可优先考虑全脊柱内镜手术治疗。病人体型、认知程度等也会增加医师的操作难度,故应纳入一并考虑。③对于椎管骨性狭窄严重者,椎管内神经躲避空间小,内镜下减压有加重神经损伤的风险。故对于此类病例应首先考虑开放手术, 不能以完成腔镜手术为目的, 忽略其他因素使手术难度过大,不仅导致减压不充分,还会对病人造成额外的创伤[17]。④对于硬化肥大的小关节突的处理:在腰椎中央椎管狭窄的手术过程中,有时常需切除部分腰椎后部结构,腰椎后部结构在维持脊柱稳定性方面具有重要作用,尤其是关节突切除后[18,19],脊柱的稳定性会受到一定影响。尽管切除超过50%的双侧关节突关节才会导致不稳[20],但当术中预见到关节突关节破坏较大,存在腰椎不稳可能时,转为开放手术结合内固定措施也许是更为稳妥的办法。
3.4 并发症
全脊柱内镜进行椎管扩大减压由于切口小、操作空间有限,对术者手术操作的精准性有较高的要求。Choi 等[21]报道经皮椎板间入路内镜下手术后并发症高达25.4%。本组并发症 3 例,发生率11.5%(3/26)。常见并发症为术后感觉异常、术后增生黄韧带残留、硬脊膜撕裂、血肿形成、术后椎间隙感染等。本组1例单下肢肌力的一过性下降,手术节段为L4~5,考虑为术中牵拉造成的一过性神经根激惹,予以营养神经、针灸等治疗后症状明显缓解,肌力恢复正常,需强调的是,对于L4~5或向上节段行该手术时,较容易发生神经根的激惹,需要细致操作。1例术后腰背部及双下肢疼痛加剧,MRI检查考虑症状阶段有血肿形成,压迫神经根,血肿形成的可能原因考虑:①病人提前下床活动导致活动性出血;②术后凝血功能异常;③术中止血不彻底,手术范围微小血管损伤可能形成血肿,故术毕应该仔细探查;④切口引流不充分,过早拔出引流条;⑤发生小概率的术后迟发性出血。此外,1例术中出现硬脊膜撕裂,主要为手术分离黄韧带时黄韧带与硬脊膜粘连过紧,手术操作幅度过大造成,故术中切除黄韧带时应用较锐利的枪钳, 不可硬拉, 以避免硬膜的撕裂, 尤其是遇到有粘连时, 在咬除韧带时应观察硬膜是否一起移动[22]。3例术后6个月后麻木程度减轻,仍残留部分感觉异常(1例存在双下肢偶发的痛觉过敏,2例下肢感觉迟钝),考虑可能的原因有: ①术前症状严重,下肢麻木及间歇性跛行症状明显,神经损伤严重;②患者年龄较大(年龄分别为85、83、71岁),神经再生能力较差;③术后康复锻炼及理疗欠缺。
本研究结果表明经皮全脊柱内镜技术经椎板间入路治疗单节段中央型腰椎管狭窄症手术风险低,能够获得满意的临床疗效,但是同时有一定的并发症发生率,故术前需把握手术适应证,而且全脊柱内镜手术操作难度较大,学习曲线陡峭,要求术者既要掌握解剖等相关基础知识,又要有丰富的全脊柱内镜操作经验,正确判断和处理手术相关并发症,提高手术的优良率。
