早产儿视网膜内外层厚度与视力的关系研究
2020-04-22王丽晶胡桂荣石玲
王丽晶 胡桂荣 石玲
近年来,早产儿存活率随着新生儿重症监护技术的不断进步而显著提高,但早产儿由于眼部结构、视网膜血管尚未发育成熟,易出现一系列视力障碍,严重影响早产儿日常生活[1-3]。早产儿视网膜病变(retinopathy of prematurity,ROP)是一种影响早产儿视网膜的血管增生性疾病,是早产儿失明的主要原因[4]。频域光学相干断层扫描(spectral domain optical coherence tomography,SD-OCT)是一种可以显示视网膜和脉络膜的快速、无创成像技术,并可利用自动分割算法定量分析视网膜各层厚度[5-7]。目前,有关视网膜内外层厚度与视力关系的研究尚少,故本研究选取早产儿及足月儿进行视力和SD-OCT检查,旨在探讨视网膜内外层厚度与视力的关系,帮助我们更好地理解ROP的病理生理机制。
1 资料与方法
1.1 一般资料选取本院2007年1月至2009年1月出生的早产儿60例120眼为早产组,另选取同期在本院出生的足月儿60例120眼为足月组。早产组中,男32例、女28例,胎龄24~36(30.37±2.27)周,出生体质量605~2273(1257.38±272.39)g,年龄6~12(8.58±1.48)岁。早产组根据出生时是否有ROP、是否接受治疗分为无ROP亚组(32例)、未治疗ROP亚组(20例)和治疗ROP亚组(8例)。足月组中,男31例、女29例,胎龄37~41(39.02±1.56)周,出生体质量2462~3674(2912.40±336.53)g,年龄6~12(8.74±1.35)岁。早产组和足月组性别及年龄比较,差异均无统计学意义(均为P>0.05)。本研究经本院伦理委员会批准同意。
纳入标准:(1)早产组孕周<37周且出生体质量不足2500 g,足月组孕周≥37周且出生体质量在2500 g以上;(2)年龄6~12岁;(3)除ROP外,无其他器质性眼病;(4)监护人对本研究充分知情同意。排除标准:(1)有眼部手术史者;(2)年龄<6岁,或无法配合OCT检查者;(3)OCT扫描质量不佳者;(4)监护人拒绝进行检查者。
1.2 方法比较各组儿童年龄,屈光度,BCVA,视网膜内、外各层厚度及视网膜内、外层总厚度。
1.2.1 视力检查采用国际标准对数视力表检测受试者最佳矫正视力(best corrected visual acuity,BCVA),用logMAR表示。采用MRK-3100P自动验光仪(韩国HUVITZ公司)进行屈光度检查。所有受试者均由同一位验光师检查。
1.2.2 OCT检查采用CIRRUS HD-OCT 4000型OCT仪(德国蔡司)对所有受试者进行SD-OCT检测。扫描速度27 000 Ascan·s-1,轴向分辨率5 μm,以中心凹为中心,选择 6 mm×6 mm的25-B扫描,通过SD-OCT获取视网膜全层结构,利用仪器软件对视网膜进行自动分层,测量黄斑中心凹处视网膜全周厚度,视网膜内层包括视网膜神经纤维层(retinal nerve fiber layer,RNFL)、神经节细胞层(ganglion cell layer,GCL)、内网层(inner plexiform layer,IPL)和内核层(inner nuclear layer,INL),视网膜外层包括外网层(outer plexiform layer,OPL)、外核层(outer nuclear layer,ONL)、感光(photoreceptor,PR)层和视网膜色素上皮(retinal pigment epithelium,RPE)层。所有受试者SD-OCT检查均由同一位经验丰富的研究人员在无散瞳的情况下完成。
1.3 统计学方法采用SPSS 20.0统计学软件进行分析。数据用均数±标准差表示,两组间比较行独立样本t检验,多组间比较采用单因素方差分析,两两比较采用q检验。早产儿视网膜内、外各层厚度与BCVA 的关系采用Pearson相关分析。采用多元线性回归分析影响BCVA的危险因素。检验水准:α=0.05。
2 结果
2.1 各组年龄、屈光度及视力比较年龄、屈光度:足月组分别为 6~12(8.74±1.35)岁、-5.67~2.31 (-1.27±1.97)D;早产组分别为6~12(8.58±1.48)、-7.42~10.45(-0.54±3.29)D。早产组中治疗ROP亚组分别为6~12(8.51±1.14)岁、-5.35~4.93(-0.76±2.13)D;未治疗ROP亚组分别为 6~11(8.36±1.02)岁、-6.21~5.46(-1.37±1.86)D;无ROP亚组分别为6~12(8.65±1.25)岁、-7.42~10.45 (0.38±3.92)D。足月组与早产组各亚组年龄、屈光度比较,差异均无统计学意义(均为P>0.05)。足月组、早产组BCVA分别为(-0.07±0.12)logMAR、(0.13±0.52)logMAR,足月组BCVA明显优于早产组(P<0.05)。早产组中,治疗ROP亚组、未治疗ROP亚组、无ROP亚组患儿BCVA分别为(0.45±0.76)logMAR、(0.13±0.42)logMAR、(0.10±0.27)logMAR,三个亚组间BCVA比较,差异有统计学意义(P<0.05);治疗ROP亚组BCVA均明显低于其他两组(均为P<0.05)。
2.2 各组视网膜内层厚度比较各组儿童视网膜内层总厚度,RNFL、GCL、IPL及INL厚度比较,差异均有统计学意义(均为P<0.05),见表1。早产组各亚组以上各指标均显著大于足月组(均为P<0.05)。未治疗ROP亚组、无ROP亚组视网膜内层总厚度、GCL厚度与治疗ROP亚组比较,差异均有统计学意义(均为P<0.05)。
2.3 各组视网膜外层厚度比较各组儿童视网膜外层总厚度,OPL、ONL、RPE厚度比较,差异均有统计学意义(均为P<0.05);PR层厚度各组间差异无统计学意义(P=0.473),见表2。早产组各亚组视网膜外层总厚度,OPL、ONL、RPE厚度均显著大于足月组(均为P<0.05)。未治疗ROP亚组、无ROP亚组视网膜外层总厚度,OPL、ONL厚度与治疗ROP亚组比较,差异均有统计学意义(均为P<0.05)。
2.4 早产组儿童视网膜内外层厚度与BCVA相关性早产组儿童视网膜内层总厚度及GCL厚度与BCVA均呈正相关(均为P<0.05),见表3。视网膜外层厚度与BCVA无相关性。经多因素分析显示,GCL是影响BCVA的独立危险因素(P<0.05)。


参数足月组早产组治疗ROP亚组未治疗ROP亚组无ROP亚组F值P值视网膜内层/μm71.19±12.74115.60±23.57∗102.64±17.52∗#102.83±15.66∗#26.3820.000RNFL/μm12.87±1.7617.42±6.24∗16.03±1.85∗16.24±3.97∗10.4320.000GCL/μm17.48±5.0433.15±10.64∗25.68±5.37∗#25.51±5.41∗#31.4450.000IPL/μm22.21±3.5332.48±6.84∗29.81±4.23∗29.90±4.36∗13.8480.000INL/μm18.63±5.1232.35±6.77∗39.42±7.26∗31.48±6.83∗25.4900.000
注:与足月组比较,*P<0.05;与治疗ROP亚组比较,#P<0.05

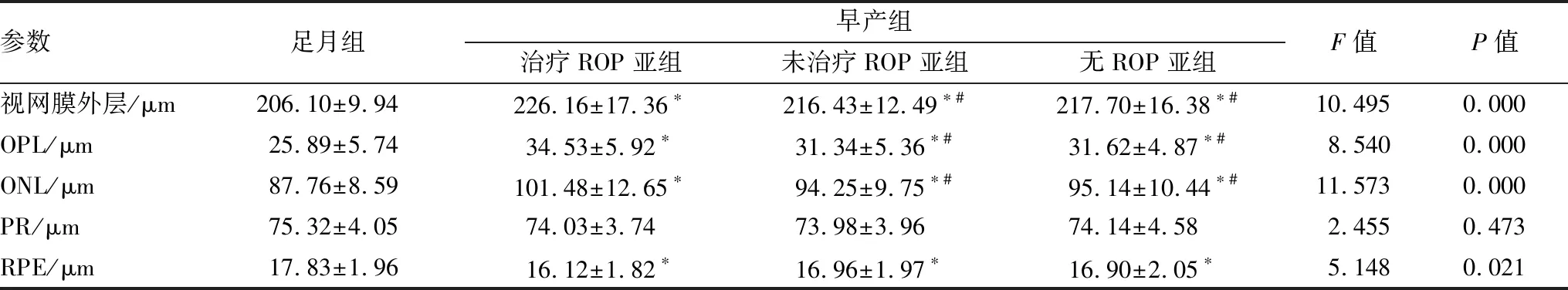
参数足月组早产组治疗ROP亚组未治疗ROP亚组无ROP亚组F值P值视网膜外层/μm206.10±9.94226.16±17.36∗216.43±12.49∗#217.70±16.38∗#10.4950.000OPL/μm25.89±5.7434.53±5.92∗31.34±5.36∗#31.62±4.87∗#8.5400.000ONL/μm87.76±8.59101.48±12.65∗94.25±9.75∗#95.14±10.44∗#11.5730.000PR/μm75.32±4.0574.03±3.7473.98±3.9674.14±4.582.4550.473RPE/μm17.83±1.9616.12±1.82∗16.96±1.97∗16.90±2.05∗5.1480.021
注:与足月组比较,*P<0.05;与治疗ROP亚组比较,#P<0.05
表3 早产组儿童视网膜内外层厚度与BCVA相关性分析

参数BCVAr值P值视网膜内层0.3420.000RNFL0.1010.493GCL0.4310.000IPL0.1350.536INL0.1430.541视网膜外层0.0320.784OPL0.0260.802ONL0.0430.715PR0.0060.922RPE0.0180.848
3 讨论
国外有研究发现,与足月儿相比,早产儿黄斑中心凹处视网膜厚度较厚,但与屈光不正和视力无明显关系[8]。另有研究显示,与足月儿相比,无ROP早产儿黄斑中心凹处视网膜厚度较厚,与无ROP早产儿相比,伴有ROP早产儿黄斑中心凹处视网膜厚度较厚,但足月儿、无ROP早产儿、伴有ROP早产儿视力之间无明显差异,说明视网膜形态学变化不一定会对视功能造成影响[9]。近期,Balasubramanian等[10]采用SD-OCT对177名354眼年轻成人进行检测,发现早产儿较足月儿视力差,视网膜内外层厚度较厚,认为早产儿视网膜内层厚度与视力相关。
本研究对早产儿和足月儿进行SD-OCT检查,结果发现,除PR层外,各组视网膜内外不同分层厚度均有明显差异,早产儿各亚组RNFL、GCL、IPL及INL各层厚度均显著大于足月组,OPL、ONL各层厚度均显著大于足月组,但RPE层厚度显著小于足月组。各组PR层厚度无明显差异,分析原因可能是因为PR的形成或成熟在妊娠中早期完成,或者是对导致其他层停滞发育成熟的因素更具抵抗力,所以早产儿和足月儿的PR层厚度相当。
视网膜内层总厚度、GCL厚度与BCVA呈正相关,视网膜内层总厚度、GCL越厚,视力越差,进一步经多因素分析发现,GCL厚度是影响视力的独立相关因素。分析原因可能是GCL位于视网膜内层,由多极的节细胞、无长突细胞和大量胶质细胞组成,通常在妊娠9~12周可见。GCL的成熟发生在妊娠晚期,并在新生儿期继续。在妊娠18~30周时,GCL细胞呈高密度均匀分布,妊娠30周以后,细胞密度逐渐下降,尤其是妊娠晚期,下降速度特别快。GCL厚度的降低与视网膜黄斑中心凹处内层细胞向外移行有关,该过程也是视网膜成熟过程中一个重要的发育过程[11-12]。而早产儿视网膜内层向外移行受限,导致GCL和其他视网膜内层未完全发育成熟,所以视网膜内层较厚,尤其是GCL,这种影响可能一直伴随早产儿成长,造成其视力减弱[13]。
早产儿发生ROP的主要机制是视网膜组织尚未发育成熟、出生后缺氧引起玻璃体内血管内皮生长因子水平上升,刺激视网膜血管增殖过度[14-15]。本研究发现,无ROP早产儿和伴有ROP但未治疗早产儿之间视力和视网膜内外层厚度均无明显差异,说明伴有轻度ROP的早产儿不治而愈后,视力和视网膜内外层厚度与无ROP早产儿相似。而经新生儿冷凝或激光消融治疗的ROP早产儿,病变往往已发展至第3期,经治疗后视力仍然弱于无ROP早产儿和未治疗ROP早产儿,视网膜内外层厚度较厚。
综上所述,早产儿视网膜内外层厚度明显增加,且视网膜内层总厚度、GCL厚度与视力恶化有关,接受ROP治疗的早产儿视网膜厚度和视力所受影响最大,可为早产儿视网膜发育的病理生理机制研究提供一定参考。
