小儿肺炎支原体感染并发消化系统损害的临床特征及相关危险因素分析
2020-04-17唐爱群唐宇轩杨清广陈娟孙安林邓成清
唐爱群 唐宇轩 杨清广 陈娟 孙安林 邓成清
(射阳县人民医院儿科,江苏 224300)
小儿肺炎支原体感染即感染支原体肺炎的而引起的肺炎,该病主要通过飞沫进行传播,感染率高。因儿童自身免疫力、抵抗力低下,导致小儿肺炎支原体感染率呈不断上升趋势。据相关调查统计,在小儿呼吸道感染中肺炎支原体感染率约占10%[1]。肺炎支原体引发小儿呼吸道感染的同时,极易导致多种肺外器官组织损害,如神经系统、皮肤系统、血液系统及消化系统等。而其中肺炎支原体引发的消化系统损伤发生率约在30%以上[2]。因肺炎支原体感染好发于低龄段儿童,加之消化系统损害存在非特异性、症状不明显等特点,导致临床中易出现误诊或漏诊现象,严重影响着患儿治疗预后。因此,密切观察小儿肺炎支原体感染患儿并发消化系统损害后其临床特征,分析出现消化系统损害的相关危险因素十分重要。本次研究就选择了58例本院收治的小儿肺炎支原体感染并发消化系统损害患儿作为研究对象,并与小儿肺炎支原体感染未并发消化系统损害患儿进行对照研究,旨在观察分析患儿临床特征及相关危险因素,现将结果报道如下。
1 资料与方法
1.1 一般资料 选取2014年1月至2016年12月在本院接受治疗的小儿肺炎支原体感染并发消化系统损害患儿58例作为本次研究的观察组,另选取同一时间段内在本院接受治疗的小儿肺炎支原体感染未并发消化系统损害患儿58例作为本次研究的对照组。观察组中,男孩33例,女孩25例,年龄4个月~13 岁,平均(8.7±0.8)岁,病程 3~18d,平均(11.1±2.7)d;对照组中,男孩32例,女孩26例,年龄3个月~12岁,平均(8.9±1.1)岁,病程 2~30d,平均(12.3±3.9)d。两组患儿在性别、年龄、病程等方面比较差异无统计学意义(P>0.05),具有组间比较价值。
1.2 纳入标准与排除标准
1.2.1 纳入标准(1)所有患儿均符合《诸福棠实用儿科学》[3]中相关诊断标准,且伴有发热、咳嗽等临床症状。(2)经CT检查或胸部X线片确诊为小儿肺炎支原体感染者。(3)临床表现为腹泻、呕吐及腹痛等消化系统症状。(4)经实验室指标检测:血淀粉酶、血总胆红素、血清转氨酶中任意1项或多项异常。(5)本次研究经医学伦理会审核批准,患儿家属知情同意并签署知情书。
1.2.2 排除标准(1)临床资料不全者。(2)有其他呼吸道感染疾病或遗传病史。(3)有先天性心脏病或肝肾功能不全者。(4)中途退出本次研究者。
1.3 研究方法 对两组患儿的临床资料进行收集并统计,包括性别、年龄、病程、发热程度、发热时间及临床体征等基本资料。两组患儿均给予退热化痰、止咳平喘等药物治疗,均行大环内酯类抗生素阿奇霉素注射液静脉滴注,10mg/(kg·d)。对比两组患儿的血沉(ESR)、C-反应蛋白(CRP)及大环内酯类抗生素应用起始时间,分析导致小儿肺炎支原体感染合并消化系统损害的相关危险因素。
1.4 统计学方法 所有研究数据均纳入SPSS20.0软件包进行统计学处理,计数资料以率(%)表示,计量资料以(±s)表示,单因素分析采用x2或t检验,多因素分析采用Logistic回归性分析。以P<0.05为差异有统计学意义。
2 结果
2.1 肺炎支原体感染并发消化系统损害患儿的临床特征 58例肺炎支原体感染并发消化系统损害患儿中,临床特征表现为恶心呕吐、腹泻、腹痛、急性肝炎、急性胰腺炎、急性胆囊炎及肝脾肿大等,其中临床最常见且所占比例最高为恶心呕吐(31.03%),而临床较少见且所占比例最低为肝脾肿大(3.45%)。见表1

表1 肺炎支原体感染并发消化系统损害患儿的临床特征
2.2 两组患儿的一般资料比较 两组患儿年龄、病程、ESR及CRP等一般资料比较,差异无统计学意义(P>0.05),而观察组患儿发热时间及抗生素应用起始时间与对照组比较明显较长,差异有统计学意义(P<0.05)。见表2
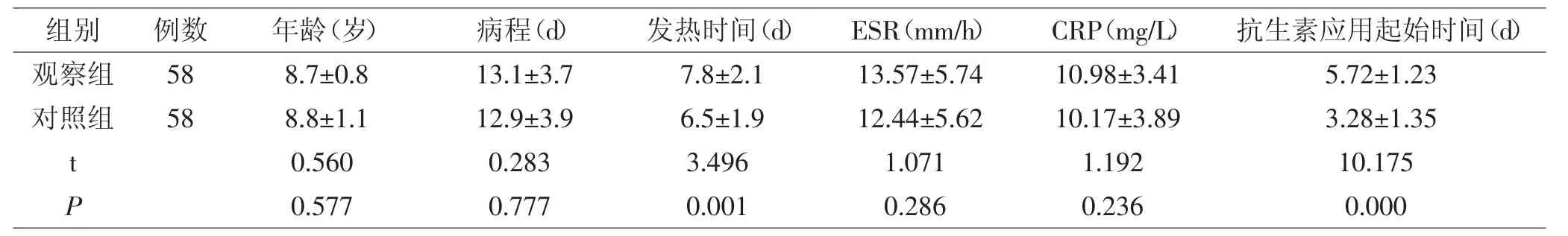
表2 两组患儿的一般资料比较
2.3 相关危险因素单因素分析 经单因素分析显示,存在发热、发热时间>7d及抗生素的应用起始时间>病程的第5d均为导致小儿肺炎支原体感染并发消化系统损害的危险因素(P<0.05)。见表3
2.4 多因素Logistic回归性分析 经多因素Logistic回归性分析表明患儿存在发热、发热时间>7d及抗生素应用起始时间>病程第5d(OR=)与小儿肺炎支原体感染并发消化系统损害呈正相关,为小儿肺炎支原体感染合并消化系统损害的独立危险因素。见表4
3 讨论
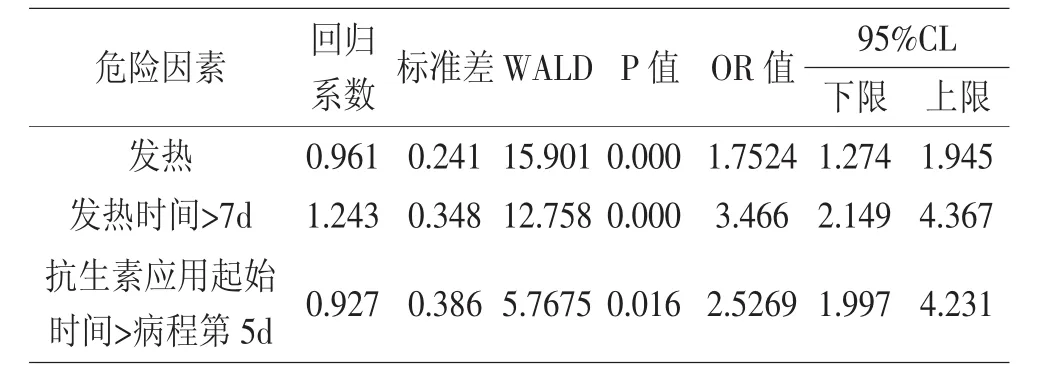
表4 多因素Logistic回归性分析
据相关统计显示,在我国的小儿肺炎支原体感染患儿中,小儿肺炎支原体感染合并肺外损害患儿约有10%~30%,而国外约有50%,肺外损害主要包括消化系统损害、肾损害、血液系统损害、皮肤损害及心肌损害,其中合并消化系统损害的患儿约占合并肺外损害患儿人数的42.47%[4-6]。小儿肺炎支原体感染在造成患儿肺功能损害的同时,导致其消化系统和血液损害,从而加重患儿病情,使其病情迁延,诊治难度增加,影响预后[7]。
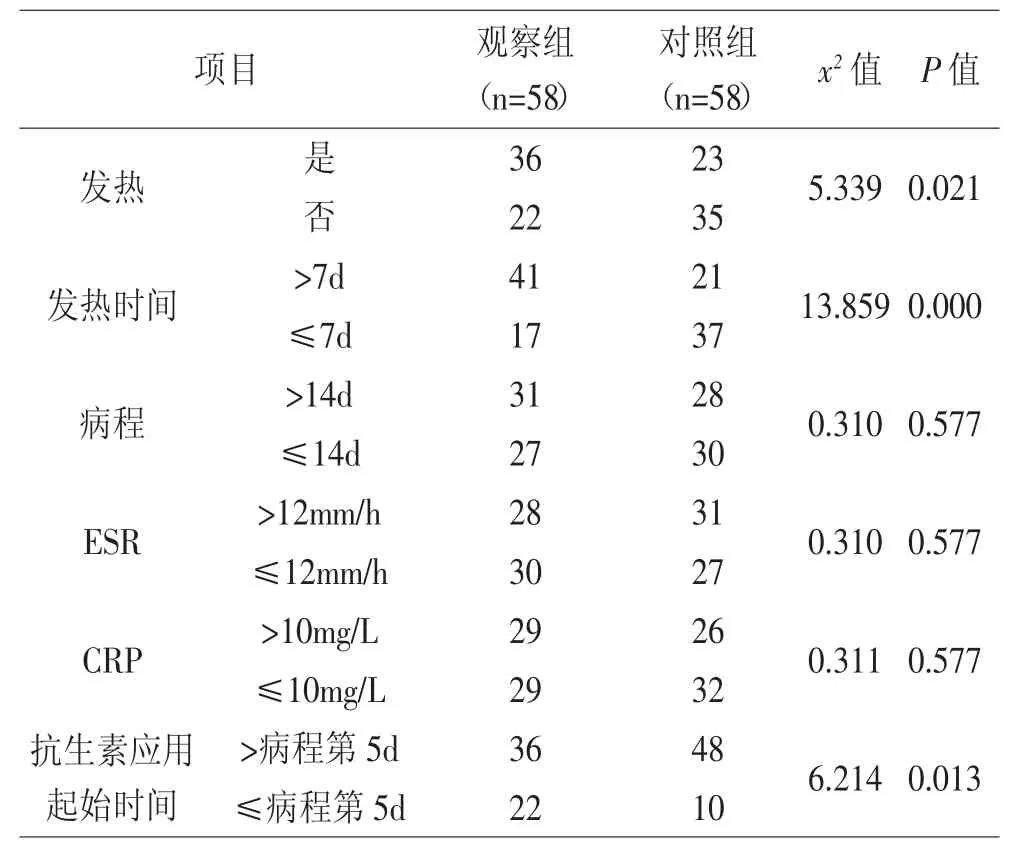
表3 相关危险因素单因素分析
小儿肺炎支原体的临床特征多为头痛、咽痛、发热、恶心呕吐、乏力、食欲减退、肌肉酸痛及阵发性刺激性咳嗽[8]。而本次研究结果显示,小儿肺炎支原体感染并发消化系统损害的临床特征多为恶心呕吐、腹泻、腹痛、急性肝炎、急性胰腺炎、急性胆囊炎及肝脾肿大等,而其中恶心呕吐症状最为常见,占比为31.03%,而肝脾肿大症状明显较少,占比3.45%。结果表明,小儿肺炎支原体感染并发消化系统损害临床特征无特异性,易与小儿肺炎支原体感染的临床症状相混淆,诊断困难。因此,治疗过程中应加强对小儿肺炎支原体感染患儿消化系统损害的监测,尤其是明显存在恶心呕吐、腹泻腹痛等消化道症状的患儿,及时给予相关检查,以及时诊断治疗,避免误诊和漏诊。
肺炎支原体是一种原核型微生物,无细胞壁主要包含核糖核酸(RNA)与脱氧核糖核酸(DNA),其大小介于病毒与细胞之间,能在有氧或无氧环境中独立生活[9]。临床普遍认为小儿肺炎支原体感染多因毒素、肺炎支原体、免疫介入综合所致[10]。而小儿肺炎支原体感染引起消化系统损害的发病机制尚未明确,临床多认为与以下机制有关(1)肺炎支原体通过淋巴液、血液及腹腔积液等直接侵入消化系统各组织。(2)肺炎支原体分泌毒素,并通过血液循环损害各器官组织;(3)肺炎支原体与部分脏器结合组成共同抗原,促使淋巴细胞激活而生成相应抗体,导致器官损害或毛细血管基底部的免疫复合物引起消化系统各组织出现免疫损害[11]。本次研究结果显示,导致小儿肺炎支原体感染并发消化系统损害的危险因素单因素分析结果显示,观察组患儿存在发热、发热时间>7d、ESR、CRP及抗生素的应用起始时间>病程的第5d与对照组比较均有显著差异;导致小儿肺炎支原体感染并发消化系统损害的危险因素多因素Logistic回归性分析结果显示,观察组患儿的发热、发热时间>7d、抗生素应用起始时间>病程第5d(OR=)与小儿肺炎支原体感染并发消化系统损害呈正相关。结果表明,存在发热、发热时间>7d、ESR、CRP及抗生素的应用起始时间>病程的第5d是导致小儿肺炎支原体感染并发消化系统损害的主要危险因素,而发热、发热时间>7d及抗生素应用起始时间>病程第5d是导致小儿肺炎支原体感染并发消化系统损害的独立危险因素。
综上所述,小儿肺炎支原体感染并发消化系统损害的临床特征常表现为恶心呕吐、腹痛腹泻,而其相关危险因素主要包括存在发热、发热时间>7d及抗生素的应用起始时间超过病程的第5d。
