单操作孔胸腔镜下支气管袖式切除术3例分析
2020-04-16刘永志陈剑刘建陈大庆王啸
刘永志,陈剑,刘建,陈大庆,王啸
随着胸腔镜微创外科快速发展,从辅助小切口、四孔、三孔、单操作孔到单孔胸腔镜技术的推广及应用,胸腔镜手术适应证越来越广,复杂的支气管袖式切除重建术已可以在单操作孔甚至单孔胸腔镜下完成[1-5]。安徽医科大学附属安庆医院开展3例单操作孔胸腔镜下支气管袖式切除术治疗中央型肺癌,并跟踪随访20~26个月,效果满意,现报告如下。
1 资料与方法
1.1 一般资料 安徽医科大学附属安庆医院心胸外科自2016年7—12月,共开展3例单操作孔胸腔镜下支气管袖式切除术治疗中央型肺癌,3例病人分别编号A、B、C,均为男性,年龄分别为48岁、64岁、70岁,既往均有长期吸烟史,入院原因均为刺激性干咳,其中1例有痰中带血。术前行CT+支气管三维成像检查均为中央型肺癌伴肺不张,均行纤维支气管镜检查示中央型肺癌,其中左上肺1例累及上叶支气管开口,左下肺1例累及上叶支气管及左主支气管,右上肺1例累及右主支气管,其中2例为鳞状细胞癌,另1例术前两次行纤维支气管镜刷片及活检病理示异型细胞巢,倾向癌细胞,未能明确病理类型,院外病理会诊示坏死组织内残留细胞退变炎症,微组织结构不清,不排除肿瘤,建议PET-CT,病人及家属拒绝,要求手术切除后病理明确。术前血常规、生化、凝血象、心脏彩超、肺功能(FEV1均大于1.0以上,MVV%均大于40%)正常。颅脑MRI、肾上腺彩超、全身骨显像未见明显远处转移。病人或其近亲属知情同意,本研究符合《世界医学协会赫尔辛基宣言》相关要求。病人详细资料详见表1。
1.2 手术方式 均在全麻双腔气管插管麻醉配合下单操作孔胸腔镜下行支气管袖式切除术:(1)切口选择:左(右)上肺袖式切除选择左(右)侧腋前线第4肋间,观测孔选择在腋中线第7肋间;左下肺袖式切除术选择左侧腋前线第5肋间,观测孔选择在腋后线第9肋间;(2)主操作孔切口大小约2.5~3.0 cm;(3)首先松解下肺韧带,打开前后纵隔胸膜,再根据肺裂发育情况,肺裂发育良好者,按传统手术方式优先处理肺动脉;如肺裂发育不良,选择使用单向式手术方式,由浅入深处理;(4)支气管袖式吻合前,行纵隔淋巴结清扫,注意保护喉返神经、支气管动脉尤其是主支气管动脉的保护;(5)在左或右上叶支气管管口上下各5~10 mm处切断主支气管及叶间支气管;左下肺袖式切除者,在距离左肺上叶支气管开口上方约1 cm处切开左主支气管,切缘要垂直于其长轴。左上叶支气管分出舌段支气管与固有段支气管前3 mm前将上叶支气管离断,因左上叶支气管较短,避免将舌段支气管与固有段支气管分离,造成吻合复杂化;拟吻合支气管切缘送术中快速冰冻病理检查,确保吻合口处无肿瘤残留;如两端支气管径差别较大,可行主支气管膜部环缩或者下端支气管行“V”字形处理增大吻合面积,吸尽主支气管及叶间支气管腔内痰液或血液,使用3-0 Prolene连续或3/0 Vicryl间断端端吻合,第一针从膜部与软骨交界处缝合,缝合叶间支气管时腔外进针、腔内出针,针距2 mm,边距2.5~3.0 mm;主支气管腔内进针、腔外出针,针距2~3 mm,距支气管边距3~4 mm;首先缝合后壁,后壁缝合后逐针收紧缝线,检查支气管黏膜对合整齐;然后再缝合支气管前壁,进针时应注意为外翻缝合。将主支气管与叶间支气管全层缝合一周,收紧缝合线,温生理盐水冲洗胸腔,嘱麻醉师吸痰膨肺,证实支气管吻合口无漏气后打结。(6)吻合口减张措施:右侧支气管袖式切除后游离带蒂奇静脉弓覆盖固定吻合口,左侧可以游离相应带蒂肋间壁层胸膜或游离部分心包片覆盖固定吻合口;(7)术毕,麻醉未清醒,单腔气管插管通气返监护病房接呼吸机辅助呼吸。
2 结果
3例均在单操作孔全胸腔镜下顺利完成,手术时间265~315 min,平均281.67 min,支气管吻合时间23~41 min,平均31.33 min,术中出血约150~300 mL,平均250 mL,清扫淋巴结7~15枚,平均11.33枚,术后呼吸机辅助呼吸时间124~355 min,平均229.70 min,胸引管拔除时间3~5 d,术后复查胸部CT余肺复张良好,支气管吻合口通畅,均未出现肺不张、支气管吻合口瘘等并发症,均顺利出院,术后住院时间10~13 d,平均11.33 d。
3例病人术后病理及分期:病人A(左上肺袖式切除术)病理示:外生型乳头状鳞状细胞癌,高分化,大小1.5 cm×1.0 cm×0.8 cm,侵犯黏膜下层,局灶累及支气管腺导管组织,主支气管及叶间支气管切缘未见癌累及,未见明确脉管内癌栓,胸膜未见癌累及。清除5组15枚淋巴结均未见明显转移。术前CT伴有左上肺不张。病理分期:pT2N0M0;病人B(左下肺袖式切除术)病理:大小4 cm×2.5 cm×2 cm,未见明确脉管内癌栓及神经累及。支气管切缘及胸膜未见癌累及。标本支气管旁见癌结节一枚,余送检5组12枚淋巴结未见癌转移;免疫组织化学标记结果(CK(+),TTF-1(灶+),CK7(灶+),CD56(部分+),CgA(灶+),SyN(灶+));病理结合免疫组织化学标记结果考虑未分类癌。病理分期:pT3N0M0。病人C(右上肺袖式切除术)病理示:中央型鳞状细胞癌,中分化,癌肿大小3 cm×3 cm×2.5 cm,未见神经累及,送检切缘未见癌累及,清扫4组7枚淋巴结,第10组淋巴结(1/1)见癌转移。病理分期:pT1cN1M0。
3例病人术后半年内均行4次正规化疗,方案含吉西他滨+顺铂、紫杉醇+顺铂、培美曲塞+顺铂;其中病人A,术后携手术病理等相关资料,至上级三甲肿瘤专科医院肿瘤内科就诊,会诊意见:因癌肿累及支气管腺导管组织,术前伴有肺不张,病理分期pT2N0M0,建议辅助化疗,方案推荐吉西他滨+顺铂(GP方案);随访20~26月,半年内每月随访1次,之后3个月随访1次(观察内容详见表1),随访率100%,胸部CT检查未见明显转移及复发,支气管通畅未见明显狭窄;其中病人B,术后5个月,痰中带血,行纤维支气管镜检查,吻合口处黏膜轻度充血,吻合口未见狭窄;术后3个月内本组病人均有轻微干咳,病人C为夜间干咳较重,使用舒利迭喷雾及口服酮替芬1片口服,每晚1次,治疗1周后干咳消失;本组3例术后随访期间均无声嘶、呛咳;病人A术后1月即参加正常文职工作;另2例病人,术后半年基本活动不受限。
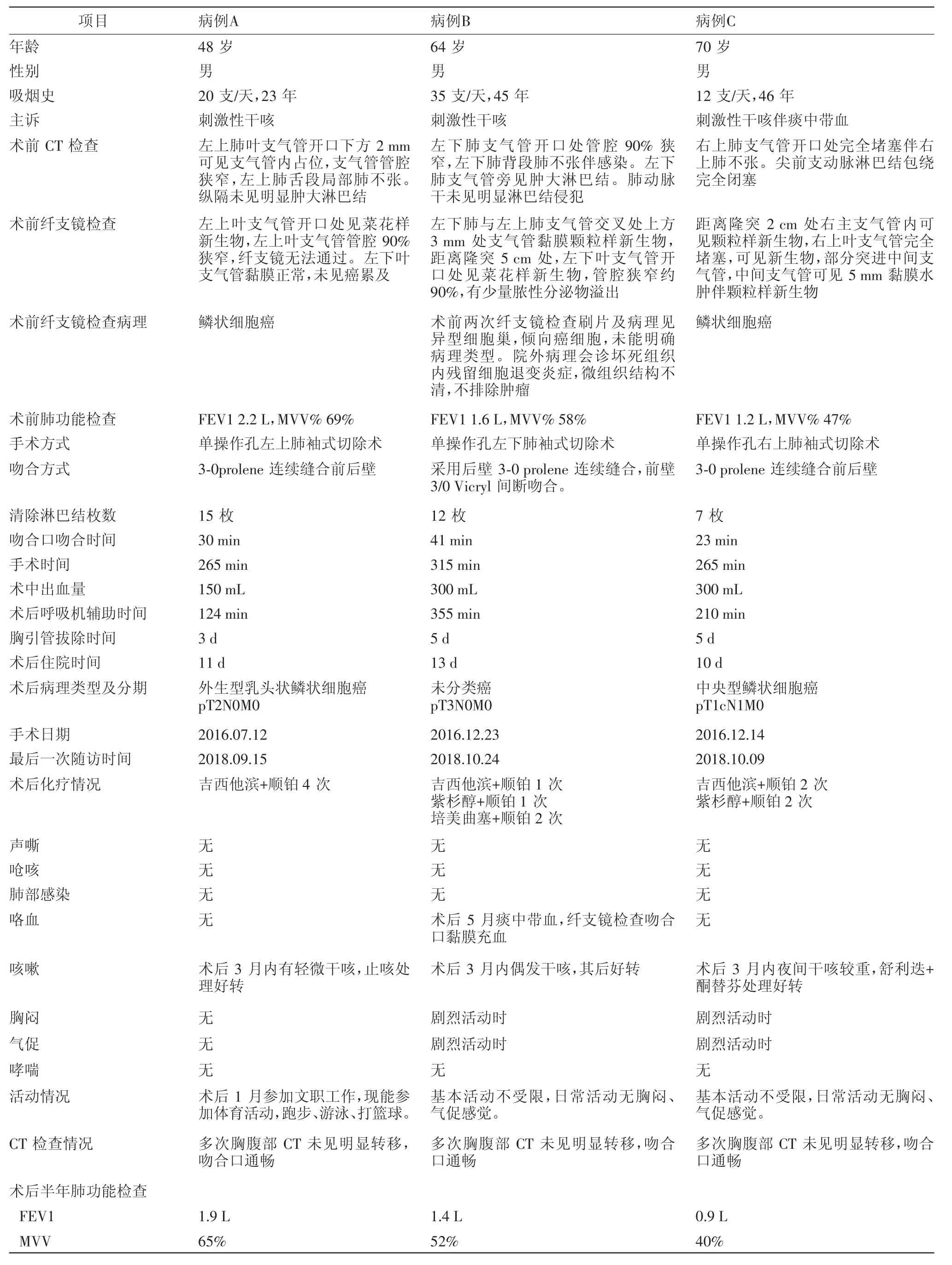
表1 单操作孔胸腔镜下支气管袖式切除术3例中央型肺癌病例资料
3 讨论
胸腔镜支气管袖式肺叶切除自2002年由Santambrogio等[6]首次报道以来,国内相继在四孔、三孔、单操作孔、单孔胸腔镜支气管袖式切除方面做出不少临床实践[7-8],该项技术已基本成熟,适应证主要是中央型肺癌,肿瘤大小<5 cm,病变距离叶支气管开口<5 mm或者在叶支气管开口以上距离正常肺叶开口>10 mm,距离隆突>15 mm,重要的血管未明显受侵犯,周围重要脏器未明显侵犯,手术可将原发肿瘤及转移性淋巴结R0切除,并可行支气管重建,不需要行血管成形或袖式切除[8-10]。本组病例选择均符合上述要求,在R0切除同时完成支气管袖式切除术。
单操作孔支气管袖式切除术中最重要的步骤是支气管重建,支气管重建的好坏决定术后有无支气管吻合口瘘、吻合口狭窄等严重并发症;笔者体会应该注意以下几点。(1)吻合前需充分游离下肺韧带,保证支气管吻合口无张力,对预防术后吻合口瘘有重要意义。(2)支气管吻合前,完成肺门、纵隔淋巴结的清扫,以免吻合后再行淋巴结清扫对吻合口造成严重的损伤;淋巴结清扫过程需要保护支气管动脉及喉返神经,尤其是左侧喉返神经的保护,以免造成术后声嘶、咳痰无力、痰液潴留、吻合口感染以及支气管胸膜瘘等严重并发症。李保林等[11]报道1例左上肺癌袖式切除术中因电刀热灼伤致左侧喉返神经,术后发生声音嘶哑病例。(3)主支气管游离长度一般5~8 mm为宜,不超过10 mm,以免支气管吻合口血供差,造成手术失败,再次手术。(4)支气管切缘行术中快速冰冻病理检查,如切缘阳性,需改变手术方式,行半隆突切除、隆突切除重建等手术,术前需做好充分的手术预案。(5)预吻合支气管口径差距较大者,可将口径较大者行膜部环缩或者将口径较小者修剪成V字形扩大口径,尽量使两者口径相当再吻合;如差距较大,注意两端针距控制,主支气管侧可以2.5~3 mm,支气管侧2 mm,避免吻合失败。(6)上叶袖式吻合,要注意成形后支气管的角度变化,吻合前修剪支气管时要注意内侧壁少切一些,外侧壁多切一部分;不能成较小的锐角,以免术后排痰不畅、肺不张造成手术失败再次手术。(7)吻合方式:使用3-0Prolene或3/0Vicryl首先缝合支气管后壁,然后再前壁吻合,可以连续缝合[12-14]或者间断缝合[15]或者两种方法结合[2],全层外翻吻合,在支气管管腔外打结,预防线结刺激及炎症反应,对预防术后干咳、支气管吻合口炎、支气管吻合口狭窄有重要意义;本组病例2例采用3-0prolene连续缝合,1例采用后壁3-0prolene连续缝合,前壁3/0Vicryl间断缝合,效果均满意。(8)针距、边距的控制:主支气管,针距2~3 mm;边距(距支气管边缘)3~4 mm;支气管,针距2 mm;边距2.5~3 mm。(9)单操作孔下操作,缝合时需注意避免绕线,尤其是连续缝合,绕线后造成打结不紧,术后出现支气管胸膜瘘。(10)所有缝合完成后,先收紧缝线,试水膨肺,证实吻合确切无漏气再打结,确保一次吻合成功,胸腔镜下操作加针尤其是后壁加针困难。(11)吻合口包埋固定:右侧吻合口可以游离奇静脉弓、左侧吻合口可以用带蒂胸膜或者取部分自体心包片包埋固定[16]。本组病例均做了上述方法包埋固定,其中右上肺支气管袖式切除术,游离奇静脉弓上下各约2.5 cm纵隔胸膜,奇静脉弓未断,将带奇静脉弓胸膜包绕吻合口后丝线缝合固定,保护吻合口,有效减少张力,预防吻合口缺血坏死、张力较大等问题,效果满意,术后均未出现支气管胸膜瘘。
单操作孔支气管袖式切除术后气道管理对预防术后肺部感染、肺不张、吻合口瘘、支气管胸膜瘘至关重要[17-19]。术后麻醉清醒前,需呼吸机辅助呼吸,原则上使用最低潮气量(6~8 mL/kg)及适当PEEP(3~5 cmH2O),使肺泡呼气末处于轻度膨胀状态,护士需勤吸痰,如痰液较多或合并气道内出血较多,可以使用床旁纤维支气管镜吸痰、支气管肺泡灌洗,出血较多可以喷洒少量肾上腺素及止血药物,必要时冷冻或电凝止血等。
对于高龄、术后声音嘶哑、咳痰无力病人,应早期行气道干预,干预措施包括:延长无创呼吸机辅助呼吸时间,必要时再次气管插管,充分镇静下辅助呼吸,减少病人躁动;尽早积极行纤维支气管镜检查、吸痰等。本组病例1例拔除气管插管前行纤支镜检查吸净痰液及血液后拔除气管插管,术后均未出现大咯血、声嘶、咳痰无力、肺不张,早期复查胸部CT,支气管通畅,余肺复张良好。
支气管袖式切除术后支气管吻合口狭窄仍是该术式常见并发症[16],针对此问题的预防,笔者体会术中吻合技术至关重要,吻合时黏膜对合良好,保证良好血供,减少吻合口张力以及术后积极预防肺不张,是预防术后吻合口狭窄的关键点。本研究病例术后随访20~26个月未见明显吻合口狭窄发生。
本研究单操作孔胸腔镜下支气管袖式切除术3例,手术效果满意,术后均正规化疗,随访率100%,病人生存及生活质量良好,初步证实单操作孔胸腔镜下支气管袖式切除术治疗中央型肺癌是安全、有效、可行的。
