应用微创植骨术治疗二壁骨下袋的临床疗效观察
2020-04-16张医军汪涌
张医军,汪涌,2
随着显微外科技术的不断发展,微创技术已逐渐应用于口腔的各个领域[1],目前国内较多应用于微创拔牙[2]、微创根尖手术[3]和显微根管治疗[4]等,且均获得良好的疗效,但其在牙周手术治疗中尚未广泛应用。秉承着“微创”的理念,笔者将微创技术应用于牙周植骨术治疗二壁骨下袋,并与传统术式进行对比,降低了术后反应,更好地实现了牙周组织的再生效果,现报告如下。
1 资料和方法
1.1 一般资料 选取2017年8月至2019年1月因慢性牙周炎于来合肥市口腔医院牙周黏膜科就诊的病人36例,采用随机数字表组法分为微创技术组和传统术式组各18例,其中微创技术组男性9例,女性9例,年龄范围24~52岁,年龄(37.61±9.15)岁;传统术式组男性11例,女性7例,年龄范围23~53岁,年龄(35.56±9.10)岁;两组患者年龄比较差异无统计学意义(t=0.676,P>0.05),性别比较差异无统计学意义(P>0.05)。在基础治疗后6周进行复查,共计36颗邻面具有5 mm及以上二壁骨下袋的患牙需进行植骨术。纳入标准:(1)血常规、凝血功能、血糖血脂及肝肾功能检查均未见异常,且无全身系统性疾病;(2)3个月内未服用抗菌类药物及其他免疫抑制剂;(3)病人知情同意;(4)患者依从性较好(菌斑控制情况良好,不吸烟)。
1.2 方法
1.2.1 术前 拍摄X线片,了解根长及牙槽骨的情况,病人知情同意,所有病人的手术均由同一医师完成,表格记录情况均由另一医师完成。本研究符合《世界医学协会赫尔辛基宣言》相关要求。
1.2.2 微创 技术组术前常规消毒,铺巾,用无痛局麻仪(DHT公司,法国)对术区进行局部浸润麻醉,术者头戴放大镜(×3,德国海涅),用显微牙周器械(福克斯公司,美国)在患牙唇(颊)或舌侧行入路切口,翻开唇(颊)或舌侧组织瓣[5],以骨缺损为中点,最小限度地向近远中延伸并保留龈乳头[6](切口设计:①改良龈乳头保留术:牙间宽度>2 mm的邻间隙;②简化龈乳头保留术:牙间宽度≤2 mm的邻间隙),龈下刮治及根面平整,彻底清除感染物质;置Bio-oss骨粉后,将龈瓣复位,用5-0可吸收缝线行改良褥式缝合。上牙周塞治剂保护创面。
传统术式组采用传统手术方式及手术器械(豪孚迪医疗器械有限公司,美国)。
1.2.3 术后护理[7]口腔卫生宣教,嘱24 h内食温凉软食,刷牙时避开术区。氯己定含漱液含漱,术后常规服用3~5 d头孢氨苄缓释片(江苏豪森药业集团有限公司,生产批号190501)口服0.5 g,一天两次,和奥硝唑分散片(湖南九典制药股份有限公司,生产批号190901)口服0.5 g,一天两次。若出现活动性出血及塞治剂脱落或其他不适症状,及时来院就诊。
1.3 随访时间及检测指标
1.3.1 视觉模拟评分法(visual analogue scale,VAS)[8]于治疗后的 1、3、7 d 对病人进行疼痛评估。分为0~10度,“0”无痛苦,“2”轻度疼痛,“4”中度疼痛,“6”重度疼痛,“8”非常疼痛,“10”无法忍受的痛苦;在图表下从“0”开始划线评分。
1.3.2 牙周临床指标 记录两组病人术前(基线)及术后3、6个月时的菌斑指数(PLI)、探诊深度(PD)、临床牙周附着丧失(CAL)、牙龈退缩量(REC)的变化。
1.3.3 骨密度测量 采用计算机X线成像技术[9]对病变区牙槽骨密度降低区域随机取8处区域进行测量,取平均值:术前及术后不同观察期采取相同拍摄条件,在术前,术后3、6个月时测量骨密度(bone mineral density,BMD)。
1.4 统计学方法 使用SPSS17.0软件进行统计学分析,近似正态分布的计量资料数据采用±s描述;微创技术组与传统术式组间均数的比较采用两独立样本资料的t检验,微创技术组、传统术式组,手术治疗前后指标均数的比较采用配对t检验。P<0.05差异有统计学意义。
2 结果
微创技术组与传统术式组在基线时各临床指标相比较(PD比较,t=0.302,P=0.765;PLI比较,t=0.338,P=0.738;REC 比较,t=0.439,P=0.663;CAL比较,t=0.514,P=0.610),差异无统计意义(P>0.05),两组间具有可比性。见表1。
微创技术组VAS值在治疗后1、3 d优于传统术式组,两组间差异有统计学意义(P<0.05),而在治疗后7 d,两组间差异无统计学意义(P>0.05),见表2。
两组病人术后经口腔卫生宣教,PLI值均较术前降低。微创技术组和传统术式组治疗后的3、6个月PD水平较治疗前好转,且微创技术组优于传统术式组(P<0.05)。治疗后的3、6个月REC水平差异有统计学意义(P<0.05)。微创技术组和传统术式组的CAL水平在治疗后的3、6个月均有好转,且微创技术组与传统术式组间差异有统计学意义(P<0.05),见表1。
表1 慢性牙周炎36例治疗前及治疗后3、6个月牙周各项临床指标比较/±s
注:两组各为18例;PD为探诊深度,PLI为菌斑指数,REC为牙龈退缩量,CAL为临床牙周附着丧失
0.610 0.001 0.001项目PD/mm基线术后3个月术后6个月PLI/分基线术后3个月术后6个月REC/mm基线术后3个月术后6个月CAL/mm基线术后3个月术后6个月传统术式组 微创技术组t值P值5.83±1.15 2.61±0.70 2.67±0.59 5.94±1.06 2.17±0.38 2.28±0.46 0.302-2.368-2.194 0.765 0.024 0.035 1.61±0.50 1.22±0.43 1.17±0.38 1.67±0.49 1.28±0.46 1.11±0.32 0.338 0.375 0.470 0.738 0.710 0.641 1.64±0.59 2.33±0.51 2.72±0.57 1.72±0.55 1.97±0.44 2.31±0.39 0.439-2.201-2.548 0.663 0.035 0.016 7.47±1.17 4.94±0.62 5.39±0.61 7.67±1.10 4.14±0.70 4.58±0.69 0.514-3.657-3.713
表2 慢性牙周炎36例治疗后视觉模拟评分法比较/(分,±s)
组别传统术式组微创技术组t值P值例数18 18术后1 d 6.56±1.34 5.11±0.96-3.717 0.001术后3 d 3.22±0.88 2.56±0.51-2.783 0.009术后7 d 0.89±0.76 0.61±0.50-1.296 0.204
另外微创技术组与传统术式组在治疗后的3、6个月BMD均较基线时增加,两组相比,微创技术组的改善优于传统术式组(P<0.05),见表3。
表3 慢性牙周炎36例治疗前后牙槽骨骨密度(BMD)的变化/(g/cm3,±s)

表3 慢性牙周炎36例治疗前后牙槽骨骨密度(BMD)的变化/(g/cm3,±s)
术后6个月1 695.83±16.48 1 677.83±13.20 3.618 0.001组别微创技术组传统术式组t值P值例数18 18基线880.28±5.26 882.00±5.65-0.947 0.350术后3个月1 277.11±16.68 1 260.89±14.47 3.117 0.004
典型病例:女,24岁。主诉:要求治疗右上前牙,自觉松动移位,术前术后X线摄片见图1。口内检查:全口口腔卫生尚可,右上侧切牙PD:6 mm,CAL:9 mm,牙龈出血指数:2,松动度:Ⅰ度。诊断:慢性牙龈炎;右上侧切牙慢性牙周炎。治疗计划:口腔卫生宣教(oral hygiene instruction,OHI);全口龈上洁治;基础治疗6周后PD≥5 mm,行微创牙周植骨术(图2)。术后随访。
3 讨论
牙周炎是成年人牙齿丧失的首位原因[10],牙周组织再生是牙周治疗的理想结果。目的在于获得牙周组织再生的手术治疗方法称为再生性手术[11],如引导性组织再生术、植骨术、引导性组织再生术结合植骨术等。国外有文献报道[12-14],随着微创技术在牙周领域的不断发展,通过微创手术使牙周组织再生能更佳的帮助重度牙周炎病人改善牙周情况。在引导性组织再生术中,覆盖生物膜对术区有一定的要求,同时为了防止植骨区上皮形成及防止生物膜暴露而引起加速吸收,需适当地扩大手术范围,而微创技术下牙周再生手术创口较小,不宜覆盖生物膜,可避免骨膜大面积剥离。同时有研究表明,在牙周植骨术中无覆盖生物膜仍可取得良好的疗效[15]。
本研究通过随机、盲法、对照的方法探讨了微创技术相对于传统手术在牙周植骨术中的临床疗效。术者在微创技术组中使用头戴放大镜手术佩戴光源,可明显改善视区照射和视野,便于术者的操作与观察,同时使用微创手术器械彻底清除缺损内的肉芽组织以及感染物质[16-17],有效的克服了传统术式下手术创伤大,软组织损伤多、骨组织大面积暴露等缺陷,最大限度保留了软组织和周围健康牙齿的牙周附着结构,一定程度上提高了术后伤口的稳定性,促进其早期愈合,可减少术后的牙龈退缩量,同时为牙周组织再生提供更为有利的条件[18-19]。结果显示相对于术前,微创技术组与传统术式组在术后3、6个月时骨缺损处的牙槽骨密度均明显增加,且微创技术组明显优于传统术式组(P<0.05)。两组术后3、6个月时PD、CAL较术前明显好转,且微创技术组优于传统术式组(P<0.05)。术后3、6个月时两组间REC水平差异有统计学意义(P<0.05),术后1、3 d微创技术组病人的疼痛度也明显低于传统术式组(P<0.05),增加了病人的满意度。
微创技术应用于二壁骨下袋的植骨术具有创伤小,愈合好及降低了术后各种并发症的发生率等优势,更易于被病人所接受。微创技术有望成为未来常规牙周手术用于牙周再生治疗。
(本文图1,2见插图4-3)
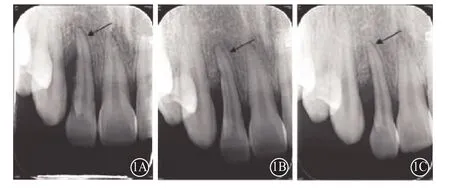
图1 右上侧切牙慢性牙周炎术前及术后X线片:1A为术前,1B为术后3个月,1C为术后6个月

图2 右上侧切牙慢性牙周炎术中照:2A为探诊(探诊深度5mm,)2B为术中翻瓣(龈下刮治及根面平整,彻底清除感染物质),2C为放置Bio-oss骨粉,2D为龈瓣复位(用5-0可吸收缝线行改良褥式缝合)
