神经外科身体约束管理的系统评价
2020-04-14许妮娜杨中善詹昱新
许妮娜 杨中善 詹昱新 乐 虹
身体约束是指使用物理或机械性设备、材料或工具附加在或邻近病人的身体,病人不能轻易将其移除,限制病人的自由活动或使病人不能正常接近自己的身体[1]。临床上,对住院病人使用身体约束主要目的是预防非计划性拔管,预防病人自伤或伤害他人。然而,越来越多的研究显示身体约束给护患都带来了不同程度的身心副作用[2,3]。加拿大安大略省注册护士协会明确提出临床应使约束最小化[4]。澳大利亚政府亦发表声明:保护人权、促进零约束文化的形成[5]。然而,国内暂无相关指南。神经外科病人由于疾病部位特殊性,常伴随躁动、谵妄症状,身体约束使用率高。因药物约束影响意识判断,损害病人智力,其疗效的有效性和安全性有待进一步研究,国际上对神经外科病人的药物镇静没有达成共识[6],保护性身体约束在神经外科仍起着非常重要的作用。为了解神经外科身体约束的现状,本文采用系统评价的方法,综述国内外神经外科身体约束相关的研究,为进一步规范神经外科医务人员身体约束行为提供参考。
1 资料与方法
1.1 文献检索策略 计算机检索Cochrane Library、PubMed、Web of Science、CINAHL、WANFANG、CNKI、CBM 等中英文数据库,收集关于神经外科身体约束的原始研究。英文检索词为“neurosurgery/neurosurgical unit*/neurosurgical ward*/brain tumor/traumaticbrain injury*”AND“restraint*/ physical re⁃straint*/physical immobilization/behaviorcontrol/protec⁃tive device*/bedrail*/containment measure*”,中文检索词为“神经外科/脑外科”和“约束/身体约束/约束器具/约束带/约束手套”。检索时间为建库至2019年5月。
1.2 文献纳入与排除标准 纳入标准:①研究对象为神经外科病人、病人家属、护士、医生;②研究类型为原始研究;③干预措施为身体约束;④结局指标有身体约束使用率、身体约束相关并发症、身体约束知信行、身体约束的感受或体验;⑤发表语言为中、英文。排除标准:①重复发表的文献;②文章内容不全,且联系作者无果的文献;③约束工具专利设计且无应用的文献、综述、经验总结、个案报道、非临床研究。
1.3 文献质量评价 采用2017 版澳大利亚循证卫生保健中心的质量评价标准[7]对不同研究类型用对应评价工具进行文献质量评价,由2 名有资质的研究员采取背对背形式独立进行评价,有分歧时请第3名研究者一起商讨决定。满足所有标准的文献质量等级为A,满足50%以上标准的文献质量等级为B,满足少于50%标准的文献质量等级为C。本研究只纳入质量等级为A和B的文献。
1.4 文献筛选、资料提取与分析方法 由2 名研究者独立按照纳入和排除标准进行文献筛选,对纳入的文献按资料提取表格进行内容提取。资料提取内容包括:作者、发表年份、研究类型、样本量、干预措施、结局指标。由于纳入的文献研究类型、研究内容差异性较大,本系统评价仅采用描述性分析。
2 结果
2.1 文献检索结果 根据检索策略初步检索到433篇文献,经去重、严格筛选、质量评价后,最终纳入16篇文献,其中5篇随机对照试验[8~12]、4篇类实验研究[13~16]、5 篇现况调查[17~21]、1 篇队列研究[22]、1 篇质性研究[23]。
2.2 文献质量评价和基本特征 纳入文献质量评价结果和文献基本内容详见表1。分析结果显示,神经外科身体约束率高(19.7%~76.5%),身体约束评估工具有待统一,身体约束对病人造成身心不良影响,护士巡视、记录的意识需加强,神经外科护士和病人的身体约束知信行有待提高。
3 讨论
3.1 研究的局限性与必要性 本文纳入的16 篇文献质量总体评价均为B级,5篇随机对照试验均未做到分配隐藏和盲法;随机对照试验和类实验研究均无随访。纳入英文文献较少,可能与排除了个案报道以及国外身体约束的报道多在重症监护室、精神科和养老院等特殊机构,并且推荐零约束的护理文化[4],专科病房报道可能相对较少。虽然专家共识推荐优先寻找躁动原因,对症处理,尽可能减少不必要的身体约束[24],然而国内人力资源相对不足,在神经外科药物镇静没有达成共识的基础上[25],为保证病人自身安全与治疗的顺利进行,身体约束仍必不可少。从检索到的文献也可看出神经外科病人身体约束率高,约束时间长。如何规范神经外科身体约束的管理,最小化身体约束,最大化保证病人安全,是我们急需求证的方案。
3.2 神经外科身体约束现状
3.2.1 神经外科身体约束评估工具有待统一 评估是护理程序的第一步,正确客观的评估才能给予正确的护理,改善结局。本文纳入的文献中明确提到约束评估工具并根据评估结果采取对应约束策略的只有2 个:躁动等级[9]和约束决策轮[12]。这两个评估工具均未经过信效度检测,约束决策轮是引用国外的评估工具,未经过汉化,该工具原始使用人群为ICU 病人。姚秋近等[26]综述了神经外科重症病人身体约束评估工具,包括GCS评分、躁动-镇静评分、谵妄和认知评分等,但是单一的评估工具均存在不足。另外,定向力对解除身体约束的重要作用[22]。建议根据使用身体约束的目的,结合神经外科病人特点综合构建或改良已有的评估量表,并检验其信效度,使其特异性适用于神经外科病人。
3.2.2 完善神经外科身体约束流程制度有助于提高约束护理质量 专家共识推荐医院必须有关于身体约束使用的书面政策,政策包括医嘱规范、知情同意、替代方案等[27]。有文献报道通过创建约束巡视记录单和保护性约束临床路径应用于颅脑损伤躁动病人的安全管理,降低了约束期间病人并发症的发生率,提高了护理书写质量和病人及家属的满意度[8,9]。马慧等[13]通过完善身体约束流程,明确约束评估内容及间隔时间、巡视频次、观察和记录内容,同样减少了约束相关并发症,缩短约束天数,提高护理质量;明确的政策制度是医务人员的行为指南,标准的流程有助于统一护士的行为,提高护士的执行率。上述研究虽在一定程度上制定了约束的政策,但仍不完善,缺乏知情同意、替代方案、培训等内容。临床上,应结合自身现有条件参考最新指南共识尽可能制定全面、具体可执行的身体约束制度。
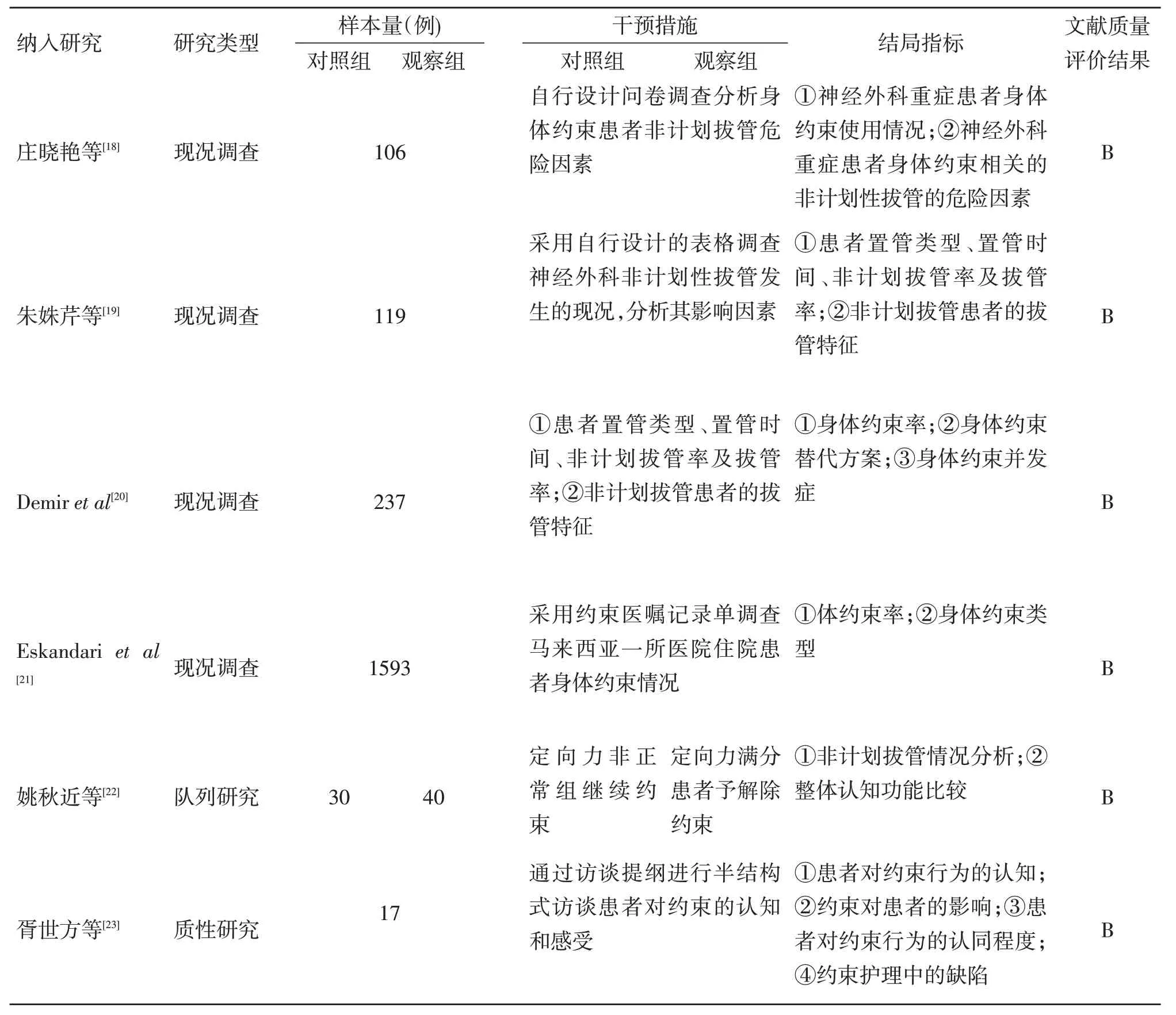
续表1
3.2.3 神经外科身体约束相关培训有待加强 Meta分析显示教育培训可减少身体约束的使用,且受教育时间越长、次数越多,减少身体约束使用的效果越好[28]。本文纳入的文献中,有一篇现况调查发现神经外科护士身体约束知识属于中等水平,而身体约束适用性答对率只有37.5%[17]。护士身体约束的知识越丰富、态度越正确、身体约束的行为就会越规范,越能正向影响病人的结局。神经外科管理者需制定强制性的培训计划,通过多种方式对医护人员及病人和家属进行身体约束相关的使用知识、法律伦理、替代方案等内容进行培训,规范医护人员的行为,获得病人和家属的理解和配合。
总之,神经外科病人尤其是颅脑损伤和额叶肿瘤病人,常有躁动、谵妄、精神异常兴奋等症状,存在自伤和伤害他人情况时,使用身体约束利大于弊。临床上,应根据最佳证据不断完善身体约束制度,在保障病人安全的前提下促进最小约束文化的形成[29]。
