神经内镜手术治疗高血压性脑出血的疗效分析
2020-04-14郑燎原
钟 琪 何 林 刘 平 郑燎原
高血压性脑出血发病急、病情重、致残率和病死率高,是高血压病人的一种常见并发症,其主要病理生理机制为高血压性动脉粥样硬化导致血管破裂,从而引起脑内出血及其继发性脑损伤[1,2]。高血压性脑出血的出血部位多在基底节区,使病人出现恶心呕吐、意识模糊与头晕等症状[3]。目前,高血压性脑出血呈现普遍化、年轻化趋势,社会负担逐年加重,严重威胁人们的生命健康,降低人们的生活质量[4]。手术治疗是高血压性脑出血较为有效的治疗方法。有研究证实对出血量较大且出现脑疝征象的高血压性基底节区出血病人,手术治疗的效果及预后均优于保守治疗[5]。对于高血压性脑出血,传统手术方法采用大骨瓣开颅血肿清除术,但开颅时间长,手术创伤大,可加重病人的神经功能障碍[6,7]。神经内镜手术在直视下快速清除颅内血肿,创伤小、时间短、恢复快[8~10]。本文探讨神经内镜手术治疗高血压性脑出血的疗效。
1 资料与方法
1.1 研究对象 入选标准:①脑出血经MRI 或CT 确诊;②病人或家属签署知情同意书。
排除标准:①非高血压引起的脑出血;②合并严重心、肺、肝肾功能异常;③合并急慢性感染疾病;④孕妇及妊娠期病人。
回顾性分析2016 年1 月至 2017 年1 月收治的100 例高血压性脑出血的临床资料,50 例采用开颅血肿清除术(对照组),50 例采用神经内镜手术(观察组)。观察组男25 例,女25 例;年龄54~71 岁,平均(63.40±4.25)岁;脑干出血6 例,小脑出血4 例,丘脑出血15 例,基底节内囊区出血13 例,脑叶出血5例,外囊区出血7例。对照组男30例,女20例;年龄52~73 岁,平均(62.64±4.57)岁;脑干出血7 例,小脑出血5例,丘脑出血14例,基底节内囊区出血14例,脑叶出血6例,外囊区出血6。两组病人一般资料无统计学差异(P>0.05)。
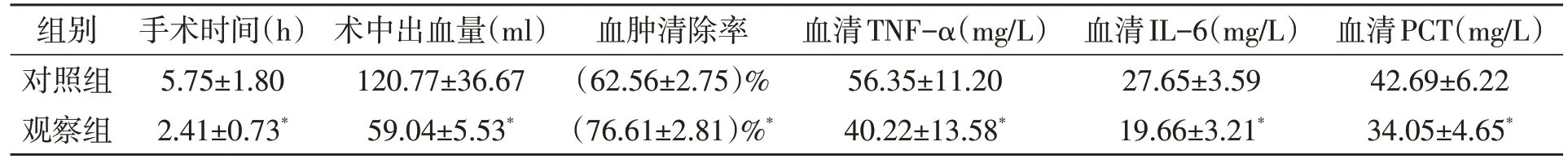
表1 两组手术效果比较
1.2 手术方式
1.2.1 对照组 采用开颅血肿清除术。切口尽量避开脑重要功能及血管区,血肿距头皮处切口。在显微镜下清除血肿,必要时去骨瓣减压。对于幕下小脑出血,则行颅后窝血肿清术。有脑室积血或脑室系统扩大的病人,则先行侧脑室外引流术。
1.2.2 观察组 采用神经内镜手术。采用德国Zeppelin 公司与STORZ 公司 0°、30°硬质神经内镜及配套系统。根据血肿量最多的CT 层面和血肿中心距颅骨内板最近处,作一长3~4 cm 的直切口,然后颅骨钻一直径1~1.5 cm 骨孔。切开硬膜后,采用一次性脑穿刺套管沿CT提示方向穿刺建立手术通道,通过留置的脑穿刺外套管,在神经内镜直视下清除脑内血肿。
1.3 观察指标 出院时,采集空腹静脉血检测血清TNF-α、IL-6、PCT 水平。比较两组手术时间、术中出血量和血肿清除率。术后3个月按GOS评分评估预后:1~3分为预后不良,4~5分为预后良好。
1.4 统计学分析 采用SPSS 22.0软件进行分析,计量资料用表示,采用t检验;计数资料采用χ2检验;以P<0.05为具有统计学差异。
2 结果
2.1 两组手术效果比较 与对照组相比,观察组手术时间明显缩短(P<0.05),术中出血量明显减少(P<0.05),血肿清除率明显提高(P<0.05),术后血清TNF-α、IL-6、PCT明显降低(P<0.05)。见表1。
2.2 两组预后比较 观察组预后良好率(74.00%,37/50)明显高于对照组(40.00%,20/50;P<0.05)。
3 讨论
高血压性脑出血形成颅内血肿,对脑组织及脑内血管的直接压迫、血肿引起的脑脊液循环受阻导致的颅内压增高,以及血肿对周围脑组织产生继发性炎性反应等,均可造成脑细胞的坏死及凋亡,最终导致病人神经功能缺失,甚至死亡。保守治疗如神经营养药物及脱水药物的应用,可在一定程度上缓解高血压性脑出血引起的神经功能损害,但无法短时间迅速解除血肿的物理压迫,并且在治疗过程中常伴有并发症的发生[6]。临床上,一般建议将手术作为出血量30 ml 以上的高血压性脑出血病人的首选治疗方法,以解除或减轻血肿占位效应对脑组织造成的有害影响[7]。对于高血压性脑出血,手术治疗方法较多,不同手术治疗方法也有着不同特点[3]。传统大骨瓣开颅术,虽然手术视野大,便于迅速找到血肿位置,快速清除血肿,但创伤大,术后并发症多,预后效果差,极易造成神经功能严重缺损。另外,传统的开颅血肿清除术多为颞侧马蹄形骨瓣,颞叶皮层造瘘清除血肿,多数去骨瓣减压,手术时间相对较长,术中出血多,麻醉时间长,手术打击大,长时间操作会继发脑组织肿胀,反复电灼操作会损伤正常功能脑组织,再次造成神经功能的二次损伤;而且,常在3个月后行颅骨成形术,造成病人身心损伤[8]。
随着神经内镜技术的发展,神经内镜手术被广泛应用于临床。神经内镜能快速切除粘连组织并清除脑内血肿,而且在神经内镜指导下,手术视野也较好,能最大限度地减少对病人正常脑组织的损伤,为临床颅内血肿清除术提供了一个新的途径[9]。另外,该手术方法还有麻醉时间短、手术切口小、术后并发症少等优点,为病人身体的早日康复奠定良好基础。胡黎等[8]将60例高血压性脑出血分为传统开颅组、穿刺引流组、神经内镜组,发现神经内镜组在血肿清除率、GCS 评分、ICU 住院天数、术后颅内感染方面明显优于传统开颅组和穿刺引流组,而且神经内镜组只有3 例病人出现坠积性肺炎,神经内镜组风险明显降低,认为神经内镜手术治疗高血压性脑出血具有微创快速精准、安全高效清除血肿的优势,明显改善病人的预后。另有学者对31 例高血压性基底节区出血病人,在神经内镜下由皮层穿刺行血肿清除,术后平均随访6 个月以上,日常生活活动能力评分为Ⅰ级 17 例、Ⅱ级 4 例、Ⅲ级 5 例、Ⅳ级 3 例,认为神经内镜在高血压性脑出血清除术中具有创伤小、对脑组织激惹较小及术后恢复快的优点,可提高手术效率并减少副损伤[6]。
脑出血术后并发症是影响病人预后的重要因素,常规开颅手术由于手术时间长,或术后长时间引流增加了颅内感染的风险,进而增加坠积性肺炎、深静脉血栓等并发症的风险[13]。另外,神经功能缺损引起的肢体功能障碍、认知功能下降是高血压性脑出血病人的常见后遗症,也是影响病人生存质量的主要原因[14]。石海平等[15]发现,传统开颅组和神经内镜组病人术后4 周及术后3 个月的NIHSS 评分均逐渐降低,而神经内镜组NIHSS 评分均低于对应时间的开颅手术组。本文观察组手术时间明显缩短,术中出血量明显减少,血肿清除率明显提高。这说明神经内镜手术治疗高血压性脑出血,手术时间短,手术创伤小。
TNF-α、IL-6 和PCT 可刺激急性期蛋白分泌,促进黏附分子与其他炎症介子表达,加重炎症反应。本文观察组术后血清TNF-α、IL-6 和PCT 含量显著降低,说明神经内镜手术对机体影响相较开颅手术更小,有利于病人康复。本文观察组术后3 个月预后良好率明显提高。
综上所述,神经内镜手术治疗高血压性脑出血的疗效较好。
