股骨后髁偏率对后稳定型TKA术后功能恢复的影响
2020-04-09李超王业华李亚军
李超,王业华,李亚军
(徐州医科大学附属医院骨科,江苏 徐州 221000)
对TKA疗效的评价不仅包括膝关节活动范围,还包括疼痛、僵硬、日常活动完成情况,但很少有人就PCO或PCOR对以上评价指标的影响进行研究[8]。我们通过回顾2016年1月至2018年1月53例采用后稳定(posterior stabilized,PS)型假体行TKA患者的临床资料,采用Johal的测量方法,以股骨后髁偏率的改变值评估后髁形态变化,探讨术后PCOR的改变对屈曲角度、美国膝关节协会评分(knee society score,KSS)、西大略湖麦克马斯特大学(Western Ontario McMaster Universities,WOMAC)评分的影响,以期为手术中后髁截骨及假体选择提供参考,现报告如下。
1 资料与方法
1.1 一般资料 回顾性收集2016年1月至2018年1月在徐州医科大学附属医院接受单侧后稳定型全膝关节置换术治疗的53例(53膝)女性患者的临床资料,左膝25例,右膝28例;年龄56~75岁,平均(63.57±5.90)岁,身体质量指数(body mass index,BMI)为20.45~34.64 kg/m2,平均27.13 kg/m2。手术由徐州医科大学附属医院骨科同一组医生使用DePuy后交叉韧带替代型假体系统完成。所有患者均获得随访。随访时间12~15个月,平均13个月。
1.2 纳入标准 (1)拟行单侧TKA患者;(2)BMI 20~35 kg/m2;(3)术前伸膝受限小于15°;(4)术前屈曲范围≥90°;(5)无影响下肢功能的其他疾病;(6)双膝内外翻畸形≤10°。
1.3 排除标准 (1)骨密度≤-2.5伴骨折;(2)随访时间小于1年;(3)术前术后正侧位X线片不标准;(4)后方存在骨赘影响运动;(5)随访过程中出现感染、异位骨化、深静脉血栓、肺栓塞等并发症。
1.4 手术方法 麻醉方式为全身麻醉。于患膝安放止血带,工作压力为300 mm Hg。使用正中切口,髌旁内侧入路。首先进行股骨侧截骨,确定股骨髁假体大小后再进行胫骨侧截骨,股骨、胫骨截骨面均垂直于冠状面机械轴,且截骨时矢状位胫骨近端后倾3°。截骨后安装胫骨试模,测量下肢力线。去除试模后行滑膜切除,去除多余骨赘。冲洗枪冲洗后除去截骨面血液及软组织。依次安放胫骨侧、股骨侧假体及衬垫。刮除多余骨水泥。安放引流管,缝合伤口并向关节腔内注射氨甲环酸。加压包扎。
1.5 术后处理 术后患肢抬高、冰敷。使用静脉镇痛泵联合帕瑞希布钠控制疼痛,卧床期间皮下注射低分子肝素钠预防血栓。术后第1天使用持续被动运动仪进行伸屈训练。术后第2天拔除引流管,嘱患者扶助行器下地行走,开始由家属协助练习主动被动屈曲。术后第7天时根据患者屈膝情况由高年资医生行患膝大角度手法松解术。术后2周拆线出院,并指导进行出院后康复训练。
1.6 随访方法及临床评价指标 本研究中所有患者均获得12个月以上随访。末次门诊就诊时拍摄膝关节标准正侧位X线片,采用KSS功能评分(包括行走、爬楼评分)和WOMAC评分对患者膝关节功能进行评价。门诊医生使用精度为0.1°的电子量角器分别测量膝关节主、被动ROM,记录并计算改善值。
1.7 影像学评价 将患者影像学资料导入PACS系统,测量并记录术后胫股角(femorotibial angle,FTA)、胫骨平台后倾角(posterior slope angle,PSA)。在术前侧位X线片作股骨远端1/4处前后皮质的切线,再作股骨后髁最凸点的切线,股骨后皮质切线到股骨后髁最凸点距离A为PCO,股骨前皮质至后髁最凸点的距离B为股骨前后距(anterior-posteriordimension,ACP)。计算A与B的比值即为股骨后髁偏率[7],比较手术前后X线片,计算改善值并记录以上参数。
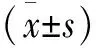
在调查区布置了1∶2000地面高精度磁法测量和视电阻率测深,磁法异常主要分布在调查区东部,面积较大,磁性特征为正负异常伴生(图4),最高值约520nT,最低值约-220nT,经过现场查证,异常范围内出露有大面积橄榄玄武岩。为了解异常深部特征,在异常上布设有视电阻率测深剖面,剖面长120m,走向331°,其中70号点位于橄榄玄武岩出露的边界处。由视电阻率等值线断面图(图5)可知,地表以下不同深度内均分布有低阻异常,顺层产出于高阻异常中,倾向NW,低阻异常位置与磁异常位置对应较好,推测该异常为橄榄玄武岩引起。根据刘效才等[6],鲁西地区金伯利岩地面磁测异常强度一般在200~500nT之间。
2 结 果
2.1 基本资料比较 根据患者术后后髁偏率的变化将患者分为A组(不变或增大)、B组(减小)。本研究中共23例患者PCOR不变或增大,30例减小。A、B两组患者年龄、BMI、术前KSS功能评分、术前WOMAC评分、患膝屈曲范围、PCO、股骨远端前后距、后髁偏率差异均无统计学意义(P>0.05),具有可比性(见表1~2)。
2.2 末次随访影像学资料比较 A、B两组患者股胫角、平台后倾角差异均无统计学意义(均P>0.05),A组患者末次随访时后髁偏率平均值为(0.50±0.02),B组患者平均值为(0.44±0.03)。改善值分别为(0.03±0.02)及(-0.03±0.02),差异具有统计学意义(P<0.05,见表3)。

表1 两组术前一般资料比较

表2 两组术前膝关节功能比较

表3 两组末次随访影像学指标比较
2.3 末次随访结果比较 所有患者均获得良好疗效,活动范围及各项评分优于术前。A、B两组末次随访时膝关节主、被动屈曲度及其改善值比较差异无统计学意义(P>0.05,见表4)。A组患者术后KSS行走、爬楼评分分别为(41.96±5.17)分及(45.22±4.88)分,B组平均为(36.17±5.52)分及(39.67±4.14)分,两组术后WOMAC评分分别为(18.34±6.91)分及(23.57±9.26)分,均较术前明显改善且A组优于B组,差异有统计学意义(P<0.05,见表5)。
表4 两组末次随访ROM及其改善值比较
表5 两组末次随访膝关节评分比较分)
2.4 相关性分析 后髁偏率改善值与末次随访时的膝关节主动、被动屈曲角度及其改善值、WOMAC评分均无相关性(P>0.05)。后髁偏率改善值与末次随访KSS行走评分呈正相关(P<0.05),与末次随访KSS爬楼评分呈正相关(P<0.01,见表6)。

表6 PCOR改善值与膝关节ROM、功能评分相关性分析
2.5 典型病例 69岁女性患者,因“右膝疼痛伴活动受限3年余”于2017年7月18日入院。入院时患膝疼痛明显,KSS行走评分20分,爬楼评分15分。术前侧位X线片示右膝关节间隙变窄,关节面骨质硬化、骨赘形成。测得术前PCOR(A/B)为0.47。完善检查,排除手术禁忌后行右膝关节置换术。2018年7月25日末次随访时恢复良好,行走评分为45分,爬楼评分为45分。正侧位X线片显示股骨、胫骨假体在位。测得患者术后PCOR为0.49,PSA为5.1°,FTA为176.5°。手术前后影像学资料见图1~2。
3 讨 论
我国约有8.1%的人口罹患膝关节炎,女性患病率高于男性。随着老年人口的增多,生活质量的改善,患病率逐年上升[9]。骨关节炎的治疗原则是个体化、阶梯化。TKA作为治疗终末期膝关节炎最有效的方法,目的是减轻疼痛、恢复关节功能。其疗效受术前、术中、术后等多种因素的影响。
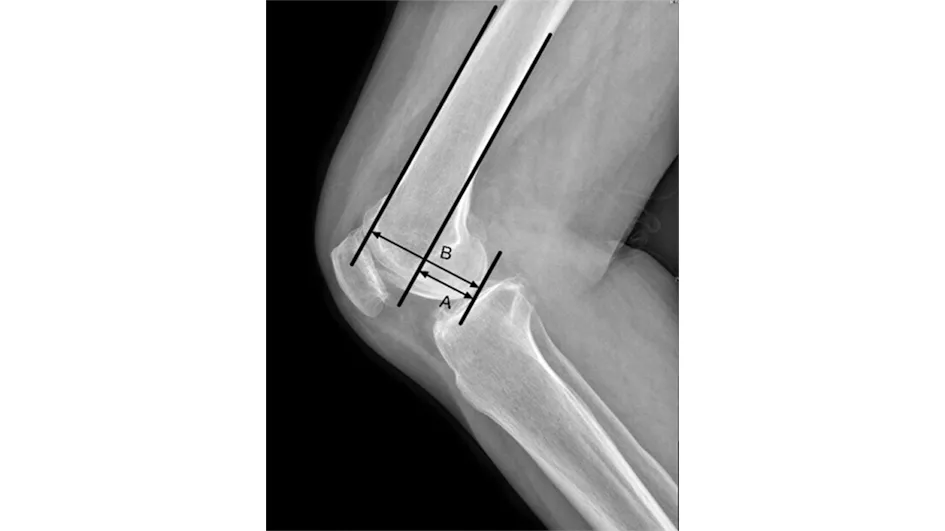
图1 术前侧位X线片示右膝关节间隙变窄,关节面骨质硬化、骨赘形成

图2 术后1年正侧位X线片显示股骨、胫骨假体在位
假体大小的选择、截骨线的确定是TKA手术成功的关键[10]。
2002年,Bellemans等[11]学者首次定义了PCO的概念,并在研究中发现PCO与ROM存在相关性。此后国内外学者进行了大量研究,但结果仍存在争议。这是因为测量后髁偏距时易产生误差。以往的研究大多根据术前、术后X线片测量,临床上许多患者就诊时携带于外院拍摄的X线片,图片放大率不同,影像资料无可比性。为了消除这一干扰因素,Bellemans采用股骨关节面近端10 cm处股骨干直径加以校正,但是股骨形态存在较大的个体差异,所以此方法容易放大误差。Soda等[6]提出了一个与PS型TKA术后屈曲有关的新参数PCOR,定义为后髁偏距与前后髁最大距离的比值,但是此比值受前髁厚度与假体大小的影响。Johal[7]等认为PCO不是研究膝关节屈曲的最佳几何特征,应使用一个可量化且不依赖于术前X线片的比值,并提出测量PCOR的另一种方法:计算股骨后髁偏距与股骨远端前后距的比值。这种方法排除了股骨形态差异与不同放大倍率对测量结果的干扰。我国学者王伟[12]采用此方法研究国人股骨后髁偏率并提供了正常值:男性为(0.46±0.03),女性为(0.47±0.04),这与本研究中术前测量结果一致。这一指标更稳定,具有可重复性,可以代替PCO观察膝关节后方空间和股骨后髁矢状位形态学变化。
Song[2]在研究CR型TKA中PCO对ROM的影响时发现恢复PCO有利于增加术后屈曲角度。但也有学者认为对于使用PS型假体的患者术后ROM与PCO无相关性,与术后PSA显著相关[5]。Yang[13]等基于MRI后髁全层软骨的研究显示:在PS型TKA中,PCO对术后最大屈曲度无影响。Kim[5]通过研究发现后稳定型TKA术后ROM与股骨后髁偏率及其改善值无关,这与本研究结果一致。分析原因可能是CR型TKA与PS型TKA生物力学机制不同,使用CR假体的患者术后屈膝时出现股骨相对于胫骨的反常前移,这使胫骨垫片后唇与股骨干后皮质发生碰撞。更大的PCO可以推迟撞击的发生,使患者获得更大的术后屈曲角度。但正常膝关节的运动存在股骨的滚动和滑动,屈膝时股骨后移,伴有胫骨内旋[14]。Nakamura[15]等在研究后稳定型TKA术后假体运动学时发现,膝关节屈曲时,股骨内外髁均相对于胫骨做不对称后移运动。这是因为立柱-凸轮结构可以模拟正常膝关节并提供了更大的股骨后滚,这种结构降低了胫股后方撞击的发生率[16]从而弱化了PCO、PCOR对最大屈曲角度的影响。并且,膝关节后方的软组织存在一定的弹性,在胫骨股骨碰撞之前就可以使膝关节屈曲停止,临床上许多肥胖患者术后膝关节的屈曲程度不理想,关节僵硬、术后疼痛程度都较正常患者更为严重[17],这是因为后方软组织过厚,阻碍了膝关节获得最大屈曲度。另外,PS型假体膝关节前方的伸膝装置不能无限伸长,在膝关节屈曲过程中长度达到了最大值,阻止膝关节获得更大ROM。因此,PS假体中限制膝关节屈曲范围的不再是股骨假体与胫骨后唇的碰撞,而是轮-柱结构、伸膝装置张力及后方软组织。后髁矢状位形态变化对PS假体TKA术后ROM无明显影响。
本研究中,A组患者WOMAC及行走爬楼评分明显优于B组,这可能与伸膝装置功能有关,伸膝装置是膝关节重要的动态驱动部分,能使膝关节完成由屈至伸的转化,胫股(tibiofemoral,TF)关节接触点到髌骨轴线的距离为伸膝装置的力臂。Kang等[18]人的一项有限元模型研究指出,TKA术后随着后髁增大,TF关节接触位置发生后移,伸膝装置力臂增加。也有学者发现股骨后髁过度截骨的患者伸膝力臂减小,不利于TKA术后功能恢复[19-20]。术后TF关节接触位置向后移动,使股四头肌力臂延长,可以减少伸膝时股四头肌做功,尤其是在膝关节高度屈曲时[21],这使患者术后进行行走、爬楼等日常活动时股四头肌的效能提高。髌股关节结构复杂,TKA中不恰当的处理会改变髌骨轨迹,引起力学异常,严重时可出现膝前疼痛和髌骨假体的磨损等并发症[22]。随着股骨胫骨假体存活率上升,髌关节并发症成为了手术失败及翻修的重要原因。髌股关节接触压与股四头肌及髌韧带的拉力有关,增加股四头肌力臂,能减少完成相同屈曲时股四头肌需额外做的功,降低髌股关节接触压力。而髌骨假体磨损和松动,膝前痛的发生都与髌股关节接触压升高有关。张宇[23]在一项研究中发现,膝关节活动度良好的女性患者上楼自如,在下楼出现不同程度的膝前痛,分析认为下楼时股骨发生相对前移,减少了股四头肌力臂,使屈膝时股四头肌需要额外做功,髌股接触压力增加,发生膝前疼痛。这也与本实验的结果相符,后髁偏率增大的患者可以获得更高的KSS及WOMAC评分。
综上所述,后髁偏率的变化对后稳定型TKA术后的主动、被动屈曲角度无显著影响。然而在进行后髁截骨及假体选择时,恢复或将适当增加患者后髁偏率,有助于获得更佳的膝关节功能。
本研究也存在不足之处,由于部分患者经济负担过重或体内有金属内植物不能接受MRI检查,而采用正侧位X线片来测量影像学指标,该方法无法分别计算内外后髁的偏率和后髁软骨厚度。Wang等[24]学者的研究认为PCO对不同负重状态的屈曲影响不同,本实验仅研究了PCOR对非负重位主、被动屈曲的影响,并未考虑负重因素,今后应作进一步研究。
