创伤骨折患者术中导致DVT风险增高的危险因素分析
2020-04-09王亚馨肖亚娟李雪许磊
王亚馨,肖亚娟,李雪,许磊*
(1.中国人民解放军联勤保障部队第940医院麻醉手术室,甘肃 兰州 730000;2.重庆护理职业学院,重庆 400016)
深静脉血栓(deep venous thrombosis,DVT)是创伤骨折患者术后常见的并发症。有文献报道[1-3],欧、美国家DVT发生率为2.22%~3.29%,亚洲国家DVT发生率为1.40%,国内DVT发生率为1.8%~2.9%。而DVT形成所导致的肺动脉栓塞是临床常见的死亡原因之一,因此,DVT是制约创伤骨折患者预后的严重不良因素。而引起创伤骨折患者术后DVT的危险因素复杂多样,有文献报道[1,3-6],患者肥胖(身体质量指数>40 kg/m2)、高龄(>75岁),术前吸烟史、糖尿病等慢性病史,以及术后制动、高凝状态等都是导致DVT的关键因素,而患者手术过程中所接受的麻醉方式、术中出血量、血液回收量、术中止血带使用等医疗护理措施是否在一定程度上也能够影响DVT的形成,还需要进一步分析。因此,本研究对2018年4月至2019年5月进入中国人民解放军联勤保障部队第940医院麻醉手术室实施手术的创伤骨折患者的病例资料进行统计分析,探讨创伤骨折患者手术过程中导致DVT风险增高的可能危险因素,为预防围手术期患者DVT的形成提供参考,现报告如下。
1 资料与方法
1.1 一般资料 纳入标准:年龄≥18岁的创伤骨折手术患者;排除标准:创伤骨折患者但未进行内或外固定。最终纳入106例,男68例,女38例;年龄18~83岁,平均(43.11±17.97)岁。手指、掌骨骨折19例,尺或/和桡骨骨折12例,肱骨骨折4例,锁骨骨折5例,距骨骨折1例,跟骨骨折2例,踝骨骨折3例,胫骨或/和腓骨骨折19例,髌骨骨折2例,股骨骨折27例,骨盆骨折12例。
1.2 DVT风险的判断 根据美国2018年血液病医学会关于静脉血栓管理指南意见[7],以患者术后第3天D-二聚体的数值判断DVT风险的高低,DVT低风险组:D-二聚体数值<500 μg/L;DVT高风险组:D-二聚体数值≥500 μg/L。
1.3 研究方法
1.3.1 资料收集 根据术前访视记录,按照自行设计的临床病例资料收集表,登记患者的性别,年龄,吸烟史,慢性疾病史(高血压、糖尿病、肿瘤),记录术前红细胞计数、血小板计数、胆固醇、甘油三脂、高密度脂蛋白、低密度脂蛋白,并统计术中患者的骨折部位、麻醉方式、手术时间、输入红细胞量、输入血浆量、血液回收量、止血带使用时间、止血带压力、手术体位、内植物类型、出血量、补液量、抗生素使用、手术切口类型等病例资料信息。
1.3.2 分类方法 对所收集的分类资料指标进行分类,性别(女,男)、吸烟史(无,有)、慢性疾病(无,有)、术前红细胞计数(<4.5×1012/L,4.5×1012/L~5.5×1012/L,>5.5×1012/L)、术前血小板计数(≤300×109/L,>300×109/L)、麻醉方式(区域神经阻滞,椎管内麻醉,全身麻醉)、手术时间(≤120 min,>120 min)、手术体位(仰卧位,俯卧位,侧卧位)、骨折部位(上肢及锁骨部位,下肢部位,骨盆部位)、内植物类型(克氏针或空心钉,钢板,髓内针)、抗生素使用(未用,使用)、手术切口类型(Ⅰ类,Ⅱ类,Ⅲ类),其余计量资料按照实际数值进行统计分析。
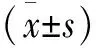
2 结 果
2.1 一般资料统计结果 所有纳入的创伤骨折患者中DVT高风险组共35例(33.02%),年龄18~83岁,平均(43.74±17.09)岁;其中女17例(48.57%),平均年龄(46.47±18.90)岁;男18例(51.43%),平均年龄(41.17±15.27)岁;D-二聚体值508~2 544 μg/L,平均值(890±411)μg/L。DVT低风险组共71例(66.98%),年龄18~83岁,平均(42.80±18.50)岁;其中女21例(29.58%),平均年龄(52.10±20.86)岁;男50例(70.42%),平均年龄(38.90±16.09)岁;D-二聚体值9~470 μg/L,平均值(172±141)μg/L。
2.2 DVT风险危险因素的单因素分析结果 单因素分析结果显示:患者骨折部位,术前红细胞计数,术中麻醉方式、出血量、补液量差异具有统计学意义(P<0.05)。其余指标差异无统计学意义(P>0.05,见表1~2)。

表1 DVT风险危险因素单因素分析结果(计量资料)

表2 DVT风险危险因素单因素分析结果(计数资料)
2.3 DVT风险危险因素的Logistic回归分析 将单因素分析中P<0.05的指标纳入Logistic回归模型,其中将术前红细胞计数(红细胞计数正常:4.5×1012/L~5.5×1012/L;红细胞计数偏低:<4.5×1012/L;红细胞计数偏高:>5.5×1012/L)、麻醉方式(区域神经阻滞,椎管内麻醉,全身麻醉)、骨折部位(上肢及锁骨部位,下肢部位,骨盆部位)三个指标设哑变量。结果显示:下肢骨折(P=0.044,OR=6.552,95% CI为1.051~40.857)、术前红细胞计数偏高(P=0.006,OR=14.259,95% CI为2.118~96.018)、椎管内麻醉(P=0.010,OR=7.292,95% CI为1.612~32.989)、全身麻醉(P=0.006,OR=8.034,95% CI为1.799~35.875),4个指标具有统计学意义(见表3)。

表3 DVT风险危险因素的Logistic回归分析结果
3 讨 论
3.1 创伤骨折患者骨折部位对DVT风险的影响 本研究单因素分析发现,下肢骨折(46.30%)和骨盆骨折(66.67%)患者DVT高风险发生率显著高于上肢骨折患者(5.00%),多因素分析显示下肢骨折患者DVT高风险发生率接近上肢骨折患者的7倍(OR=6.552)。而有文献报道[8],下肢骨折是引起DVT的危险因素。中华医学会2016年发表的《中国骨科大手术静脉血栓栓塞症预防指南》意见表明[1]:“下肢骨折”、“骨盆骨折”项目在评估DVT的发生中占5分,达到最高分值,是其发生的关键危险因素。因此,以上研究提示,在围手术期评估骨折患者DVT风险大小,需要密切关注下肢骨折、骨盆骨折患者,以期早发现DVT的症状,及时处理,减少不良事件发生。
3.2 创伤骨折患者术前红细胞计数对DVT风险的影响 本研究单因素分析显示,术前红细胞计数>5.5×1012/L的创伤骨折患者DVT高风险发生率(72.22%)明显高于红细胞计数正常的患者(11.11%)。而多因素分析进一步显示,术前红细胞计数>5.5×1012/L的患者DVT高风险发生率是术前红细胞计数正常患者发生率的14倍(OR=14.259)。有文献报道[9-11],红细胞计数偏高能够引起机体血液黏稠度增高,一方面通过促进血小板向血管内皮聚集,增加血小板与血栓的相互作用,增强血小板的黏附和活化,另一方面能够促进凝血酶增殖以及纤维蛋白沉积,进而增加DVT的风险。综合以上研究发现,对于创伤骨折患者,关注患者术前红细胞计数的高低,采取针对措施对降低DVT风险具有重要意义。
3.3 创伤骨折患者术中麻醉方式对DVT风险的影响 通过对比两组患者的麻醉方式发现,椎管内麻醉(47.83%)以及全身麻醉(67.86%)患者的DVT高风险发生率明显高于区域神经阻滞(9.09%),而多因素分析进一步显示,椎管内麻醉患者DVT高风险发生率是区域神经阻滞患者的7倍(OR=7.292),全身麻醉患者的发生率达到区域神经阻滞的8倍(OR=8.034)。而有文献报道[12-13],椎管内麻醉或全身麻醉后机体组织因子、纤溶酶原激活物抑制因子显著升高,能够引起患者血液黏度增高,并出现高凝低纤溶状态,进而导致DVT的形成。以上研究提示,对于创伤骨折患者尽可能选择区域神经阻滞以降低DVT的风险,同时也要关注椎管内麻醉、全身麻醉患者肢体血液循环情况,警惕DVT的发生。
总之,创伤骨科患者术中引起DVT高风险的因素很多,本研究发现,患者下肢骨折、术前红细胞计数偏高、术中选择椎管内麻醉或全身麻醉是手术过程中引起DVT高风险的主要危险因素,值得医护人员在术中给予及时的关注。由于条件限制,本研究也存在一些不足,我们是根据美国2018年血液病医学会静脉血栓管理指南意见,通过患者术后3 d D-二聚体值判断DVT风险大小,没有通过静脉照影或多普勒彩超明确诊断DVT的发生,因此在以后的研究中值得再进一步完善。
