血肿内麻醉关节镜下清理纱包固定治疗四肢皮下血肿
2020-04-09李海滨王铭杨学桥刘会欣郭殿军邓广明付洪睿
李海滨,王铭,杨学桥,刘会欣,郭殿军,邓广明,付洪睿
(青县人民医院骨关节科,河北 青县 062650)
皮下血肿发生在皮肤与深筋膜之间的浅筋膜层,该层次的组织结构属于疏松结缔组织,质地松软,具有良好的弹性及活动度,外伤后易形成潜在腔隙,局部血管破例出血,在张力作用下,逐渐增大,形成血肿。早期多采用冰敷、制动等处理,但是如果积血较多,往往不能完全吸收,疼痛肿胀,甚至引起感染。切开手术是以往最常用的治疗办法,切口长度需等于或接近血肿长轴,手术创伤大,出血较多,术后易形成皮肤瘢痕,尤其是软组织相对薄弱的位置,如小腿、膝关节前方、尺骨鹰嘴后方,一旦形成瘢痕会牢牢的固定在骨表面,影响外观及关节活动功能。我科室2013年11月至2018年12月采用血肿内麻醉关节镜下清理纱包固定治疗四肢皮下创伤性血肿取得了良好的临床效果,现报告如下。
1 资料与方法
1.1 一般资料 纳入患者共31例,其中男22例,女9例;年龄21~68岁,平均44.5岁。皮下创伤性血肿发生部位分布:肘后5例,臀部4例,大腿3例,髌前13例,胫前5例,足底1例。致伤原因:汽车撞伤12例,骑自行车(包括电动自行车)摔伤13例,硬物磕碰伤5例,足部砸伤1例。皮下血肿形成时间14~60 d,平均28 d。皮下血肿面积4 cm×3 cm~15 cm×10 cm。
1.2 手术与治疗方法 采取血肿内麻醉,沿血肿长轴两侧或利于手术器械操作的一侧定位两个穿刺点,以0.5%利多卡因行穿刺口周围浸润麻醉并逐层刺入血肿内,抽出积血(液)后,向血肿内注入2%利多卡因5~20 mL,注入量与血肿大小有关,以使血肿隆起,略有弹性为宜。手术无需止血带,麻药浸润5~10 min,于拟定穿刺点做皮肤切口,长约0.5 cm,止血钳穿刺进入血肿内,两侧交替置入关节镜及器械,用刨削刀清除血肿、黏连带及膜化的血肿内壁,使皮下组织及深筋膜表面形成新鲜创面以利于愈合,有出血点随时以射频电凝止血。撤镜,沿血肿周缘用10号丝线全层缝合,进出针点相距1~2 cm,针距2~3 cm不打结,按照植皮后打包的方法,以凡士林纱布覆盖血肿,纱布团均匀压迫血肿表面后,缝线对角分别打结,如血肿过大,可以于血肿中部贯穿缝合数针,要求挂住深筋膜,再与周缘缝线打结。穿刺孔不缝合。无菌敷料包扎。术后常规冰敷,每日两次,指导患者进行踝泵及股四头肌等长收缩等锻炼,预防下肢深静脉血栓及肌肉萎缩。切口隔日更换敷料,术后3~5 d鼓励患者在不引起明显不适的情况下,离床自由活动。术后10~12 d,平均11 d拆除纱包,同时拆线。
2 结 果
所有患者均获随访,随访时间3~24个月,平均10个月。手术时间25~45 min,平均30 min。术中出血少,随冲洗液流走,未做统计。术后复查所有患者术后血红蛋白及红细胞压积未见明显改变。所有血肿被完全清除,无复发。血肿部位局部无瘢痕形成,皮肤弹性及活动度良好,未观察到疼痛、瘙痒及功能障碍等不良反应。
典型病例为一65岁男性患者,外伤致左小腿血肿形成,伤后2周,血肿吸收困难来诊,给予在血肿内麻醉下行关节镜清理纱包固定术治疗,术后定期换药,保持纱包周围清洁干燥,术后10 d拆除纱包,血肿消失,局部无明显瘢痕形成。手术前后图片资料见图1~4。
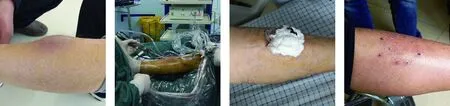
图1 术前大体照示小腿血肿 图2 术中镜下以刨削器清理血肿 图3 术后纱包固定 图4 术后3周血肿消失,局部无明显瘢痕形成
3 讨 论
3.1 解剖特点 浅筋膜层位于皮肤与深筋膜之间,由疏松结缔组织构成,其质地疏松有弹性,允许皮肤在深层组织表面做各个方向一定范围的运动,可吸收作用于皮肤或肌肉收缩产生的机械刺激,同时还具有隔热、保护和支持血管神经、淋巴引流、区分深浅感觉等作用。由于外伤暴力作用(如碾挫伤)造成皮肤与深筋膜之间的位移超过了其生理极限,导致浅筋膜纤维结构断裂,局部血管破裂出血导致液压扩张,形成血肿。到达深筋膜的全层皮肤损伤,在愈合过程中会形成瘢痕,使皮肤与深筋膜之间产生黏连,使皮肤失去活动性及保护功能,不但影响外观,同时会造成明显的不适[1]。
3.2 治疗方式 急性期给予冰敷制动处理,1周后可以热敷、烤电等,促进血肿消散及吸收,大部分小的血肿可以逐渐吸收,并通过血肿机化重建皮下组织与深筋膜之间的联系。但是如果血肿较大,不能完全吸收,血肿往往由急性变成慢性,内壁光滑类似滑囊炎,失去愈合能力。对于不能自愈的血肿,传统治疗方法包括:(1)局部穿刺抽吸,向血肿内注射激素类药物,局部加压包扎。此种治疗方法虽创伤小,但往往需要多次穿刺治疗,并且有感染的风险,对治疗无效的病例,最终仍需要手术处理;(2)血肿切开、内壁切除局部加压包扎是治疗较大的慢性皮下血肿的常用方法。此种治疗方法创伤大、愈合慢,而且一旦囊腔处理不当,术后早期会出现血肿复发,且愈合后局部皮肤常形成瘢痕。尤其是软组织相对薄弱的位置,如小腿前方、膝关节前方及肘关节后方,一旦形成贴骨瘢痕,影响外观及关节活动功能,患者会主观感觉不适。
近年来,随着微创外科理念的发展及患者对功能、美观的要求不断提高,同时关节镜技术的不断发展,其在临床应用范围越来越广泛,如使用关节镜治疗滑囊炎[2]、肱骨内外上髁炎、臀肌挛缩、Baker’s囊肿[3]、取内固定等,都取得了非常好的效果。Yeow等[4]首先报道了内窥镜下手术清除医源性血肿并获得成功。张羽飞等报道了用内窥治疗四肢皮下血肿,取得了令人满意的临床效果。杜生富等[5]认为对于直径>5 cm血肿的治疗,内窥镜下手术可作为首选。
3.3 血肿内麻醉关节镜手术技术特点及技巧 (1)血肿内麻醉的优点。术中术后患者视觉模拟量表[6]疼痛评分1~3分,满足手术要求同时具有以下优点:①较椎管内麻醉及全麻风险小,并发症少,安全系数高;②术前、术后无需禁食水,对于接台手术的老年、体弱、基础病多的患者尤其有利;③麻醉范围小,对于邻近神经干的血肿,在刨刀或射频接近神经组织时,患者可以感觉到并及时向术者反馈,从而避免神经损伤的发生;④手术无需下尿管,术后无尿潴留;⑤缩短住院时间,麻醉简单,节约费用。(2)非止血带下手术的优点。止血带的使用会带来相关的血管系统的损伤,血液的粘稠度增加,出现止血带相关性的血液高凝状态,进一步导致血栓形成[7]。笔者采取在冲洗液中加入少量肾上腺素(每3 000 mL加入1 mg肾上腺素),冲洗液高于手术层面约1 m左右,利用水的压力及肾上腺素收缩血管的作用,可用良好的控制手术野出血,同时对于点状出血,及时应用射频电凝止血,本组无一例因不能控制的出血导致手术终止。避免了止血带并发症,如深静脉血栓形成,局部压迫性水疱、肌肉疼痛、瘀斑等。(3)关节镜对组织结构有放大作用,监视下能精确分辨病变组织、解剖层次,用刨削刀对膜化的血肿内壁进行彻底清理,使其新鲜化,为其与深筋膜层愈合提供良好的组织床。术前用记号笔标记血肿的边界及周围重要血管神经走形,以利于术中定位,避免误伤。关节镜入路应选择远离血肿边缘一定距离,笔者以临床经验认为约1 cm处较合适,太近会因缺乏充足的软组织覆盖镜孔,冲洗液外漏,血肿难以达到充分膨胀,太远会影响器械翻转操作。全范围清理血肿内壁,并新鲜化,是确保手术成功的关键[8]。(4)血肿周缘缝合打纱包固定,使皮下组织与深筋膜紧密接触,不留死腔,利于愈合,其固定效果较其他外固定材料或方法更可靠。对于血肿内做的缝合,需在关节镜监视下确保每一针均能牢固缝合在深筋膜下[9],并牵拉缝线,感觉不到皮肤漂浮方可。对于关节伸侧的血肿,需在半屈曲位缝合固定,使清理后松弛的皮肤均匀伸展,避免术后皮肤臃肿褶皱。做纱包的材料可以是纱布(全部抖开)或棉花,确保加压均匀,不会因局部压力过大造成压疮。(5)皮肤较深或全层损伤、面积较大的创伤或烧伤是瘢痕形成的高危因素[10]。关节镜手术因其创口小,不会形成全层损伤,故术后不会形成明显的瘢痕,更不会出现瘢痕挛缩、黏连、瘢痕疙瘩、瘙痒等改变,外形美观,功能好,皮肤活动度良好(见图5~6)。
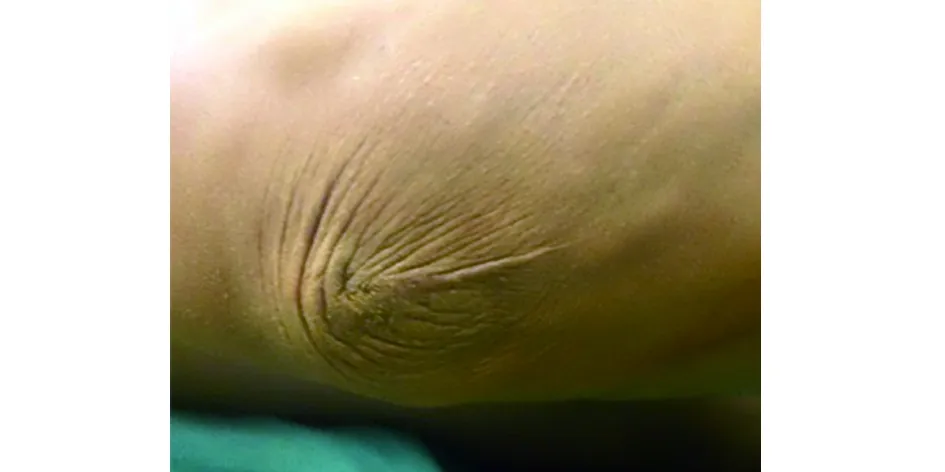
图5 肘后开放手术后贴骨瘢痕
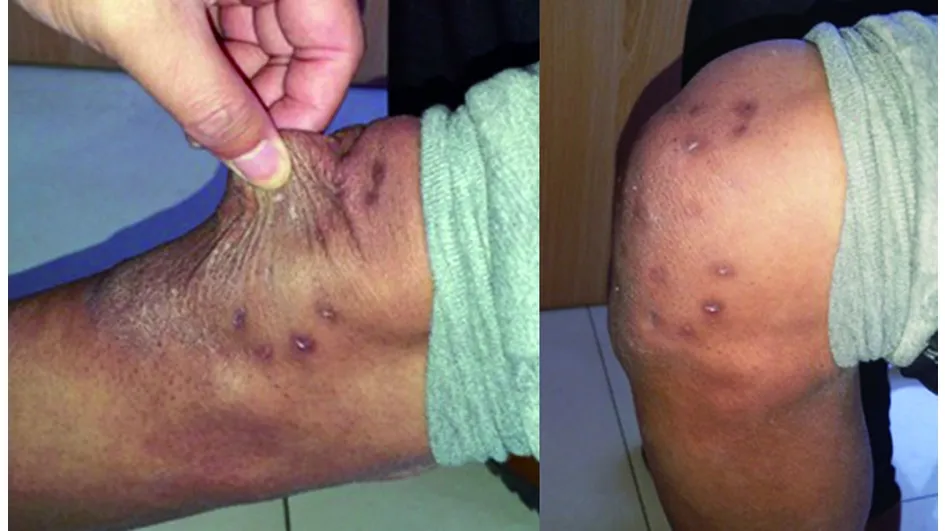
图6 关节镜手术后皮肤活动度及弹性良好
3.4 不足与缺点 本研究病例少,随访时间尚短,对于血肿愈合的组织病理学机制尚缺乏认识。且该手术需要一定关节镜操作技术及设备,不适合社区等基层医疗机构内开展。
总之,血肿内麻醉关节镜下清理纱包固定治疗四肢皮下创伤性血肿,术后无需制动,减少复发,创伤小、切口美观、痛苦少、恢复迅速、费用低,患者易于接受,临床效果满意,值得推广。
