抗γ干扰素自身抗体阳性伴Sweet综合征的马尔尼菲篮状菌病九例临床分析
2020-04-03付玉姣郭静史娜娜宁心强韦芳林郑艳青郑冬燕曹存巍
付玉姣 郭静 史娜娜 宁心强 韦芳林 郑艳青 郑冬燕 曹存巍
广西医科大学第一附属医院皮肤性病科,南宁 530021
马尔尼菲篮状菌病(talaromycosis marneffei,TSM)是由马尔尼菲篮状菌(Talaromyces marneffei,TM)引起的机会性真菌感染。既往认为,TSM多发生在艾滋病、恶性肿瘤等免疫受损人群,而近年来发现“免疫正常”人群也可患此病[1]。我们在临床中观察到数例HIV阴性TSM患者,这些患者同时还合并Sweet综合征。既往文献中,合并Sweet综合征的感染以非结核分枝杆菌(non-tuberculous mycobacteria,NTM)多见[2],合并TSM的报道极少,一些学者提出一种由抗γ干扰素(IFN-γ)自身抗体所致的、成人发病的免疫缺陷疾病[3-5]。本研究拟通过总结我院HIV阴性伴Sweet综合征的TSM患者临床及实验室资料,提示临床关注Sweet综合征与HIV阴性TSM的关系及这一新兴的抗IFN-γ自身抗体导致的免疫缺陷性疾病。
病例资料
2013年4月至2018年4月广西医科大学第一附属医院确诊的9例HIV阴性TSM合并Sweet综合征患者,Sweet综合征的诊断依据1986年Su和Liu修订的诊断标准[6],TSM的诊断依据临床无菌标本在双相真菌培养出TM。排除与自身结缔组织病、肿瘤、妊娠、药物相关的Sweet综合征患者。本研究通过广西医科大学第一附属医院伦理委员会批准[批号:2013(KY-E-008)]。所有受试者均签署知情同意书。
9例患者中男5例,女4例,平均发病年龄50岁,3例患者有竹鼠接触或食用史。患者均呈播散性感染,其共同表现为长期不规则发热(体温>38℃)、反复多部位淋巴结肿大、咳嗽、咳痰、皮疹、消瘦、贫血;常见首发症状为颈部淋巴结明显肿大(4例),咳嗽、咳痰(3例)或皮疹(2例)。9例患者均有典型Sweet综合征皮疹,急性发作,伴明显疼痛,好发于四肢,常多发,可不对称分布(图1);皮损组织病理主要表现为真皮层中性粒细胞浸润,无白细胞碎裂性血管炎表现(图2)。Sweet综合征皮损组织行PAS、抗酸染色均阴性,细菌、真菌、结核及非结核分枝杆菌培养均阴性。Sweet综合征可发生在致病菌确诊之前或之后。患者临床特征见表1。
实验室检查
9例患者HIV抗体、抗核抗体(ANA)、抗双链DNA抗体、抗核提取物抗体(ENA)、类风湿因子、补体(C3、C4)、肿瘤标记物(AFP、CA199、CA125、CA153等)筛查均阴性。CD4、CD8细胞计数正常。白细胞计数、中性粒细胞百分比、C反应蛋白、红细胞沉降率检查结果见表1。6例患者临床标本NTM培养阳性,例6、例7感染的NTM分别经PCR分子鉴定为脓肿分支杆菌、Mycobacterium colombiense。B超或CT提示,全身多发淋巴结肿大,常见累及部位为颈部、腋窝、锁骨上窝、纵膈、肺门、腹股沟、腹主动脉旁。淋巴结活检提示反应性增生(早期)、坏死性肉芽肿性淋巴结炎(后期)。

图1 抗γ干扰素自身抗体阳性伴Sweet综合征的马尔尼菲篮状菌病患者Sweet综合征皮疹表现 1A:例9手部呈境界清楚的红色类圆形斑块,呈假水疱样改变;1B:例3手部水肿性紫红色斑块;1C:例6手部紫红色类圆形斑块

图2 例9手部Sweet综合征皮疹组织病理 真皮乳头水肿,真皮内弥漫性以中性粒细胞为主的炎细胞浸润(HE×50、×100)
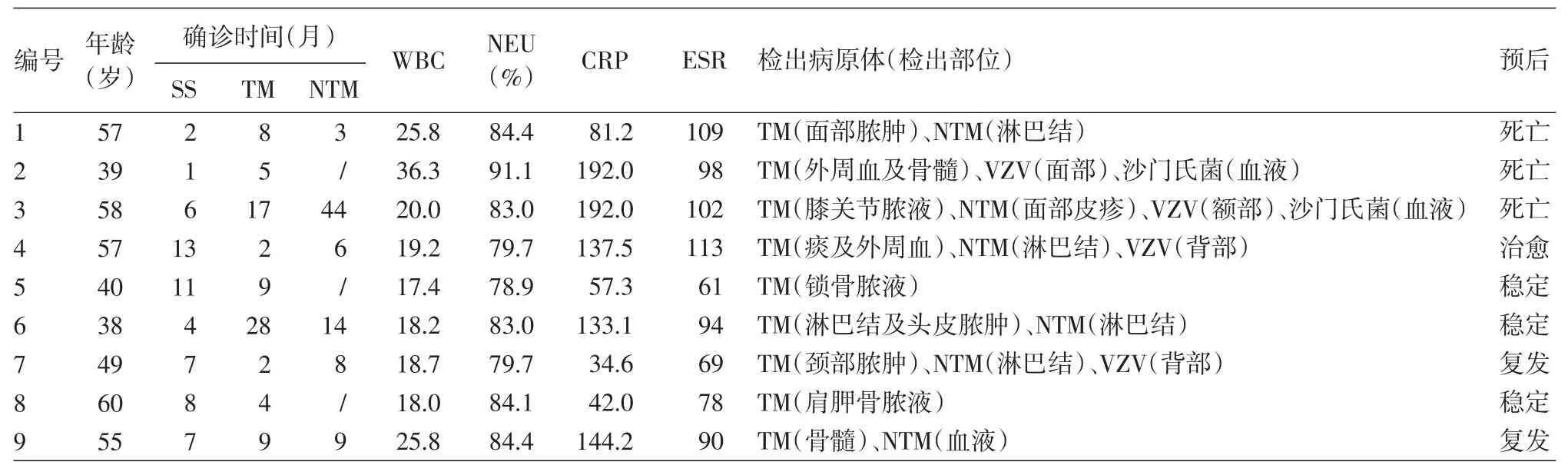
表1 9例抗γ干扰素自身抗体阳性伴Sweet综合征的马尔尼菲篮状菌病患者的临床资料
抗IFN-γ自身抗体检测
于本院体检中心随机入组107例健康人及我科诊治的HIV阳性的TSM患者19例为对照。107例健康人既往无基础疾病史,男55例,女52例;19例HIV阳性TSM患者,男16例,女3例,未见合并Sweet综合征。结果显示,9例患者抗IFN-γ自身抗体均阳性,滴度始终高于1∶100,19例HIV阳性TSM患者及107例健康人均阴性。
治疗及预后
9例患者确诊Sweet综合征后予口服20~30mg/d醋酸泼尼松片治疗2~3周,皮疹消退,停用。所有患者在未明确致病菌前均接受短期抗细菌、抗病毒及试验性抗结核等多种抗感染治疗,效果不佳,明确致病菌后,予以针对性抗感染治疗。抗TM治疗:5例予静脉滴注两性霉素B脂质体50~70 mg/d,3例予静脉滴注伏立康唑(负荷剂量6 mg·kg-1·12 h-1,维持剂量4 mg·kg-1·12 h-1)治疗14 ~ 21 d,改口服伊曲康唑或伏立康唑0.2 g每日2次;1例口服伊曲康唑0.2 g每日2次。每3个月复诊1次,综合判断患者临床指标(临床症状及体征、血液学检查、影像学检查、微生物检查),总疗程不少于12个月。6例抗NTM治疗:2例依据菌种鉴定及药敏结果,予口服盐酸乙胺丁醇片 15 mg·kg-1·d-1、盐酸莫西沙星片0.4 g/d、克拉霉素缓释片0.5 g/d;另4例予经验性选择静脉滴注注射用头孢西丁钠(1.5 g/d),口服盐酸乙胺丁醇片15 mg·kg-1·d-1、盐酸莫西沙星片0.4 g/d、克拉霉素缓释片0.5 g/d等药物中3~4种联合治疗,总疗程不少于12个月。
予针对性抗感染治疗后,随访3个月,8例患者临床指标(临床症状及体征、微生物培养、胸部CT或全身骨显像、白细胞计数、中性粒细胞百分比、C反应蛋白、红细胞沉降率)逐渐好转。持续随访12个月,7例存在新发或复发感染。持续随访36个月,3例死亡(表1)。例2因误诊、延迟诊断,于发病后5个月死于马尔尼菲篮状菌脓毒血症;例1、例3接受抗感染治疗一度好转,但均因经济原因未能坚持长期规律治疗,分别死于发病后39个月、51个月。
讨 论
2004年德国科学家[4-5]提出,抗IFN-γ自身抗体所致的获得性成人免疫缺陷综合征是一种新兴的、成人发病的免疫缺陷疾病。TSM多发生在艾滋病、恶性肿瘤等免疫受损人群,2010年我国香港学者[3]报道了这种抗IFN-γ自身抗体所致免疫缺陷患者合并TM感染的病例,引起了我们的注意。我们在临床工作中收集了9例既往无HIV感染或其他与免疫抑制相关病史的TSM患者,9例患者外周血均多次检测到抗IFN-γ自身抗体,而健康人及TSM合并HIV感染对照患者检测结果均为阴性,这提示抗IFN-γ自身抗体参与本研究中非HIV感染TSM的发病。另外,我们还进行了功能实验、中和实验进一步验证了患者血浆中抗IFN-γ自身抗体的存在。此外本文9例患者除感染TM之外,还合并其他多种感染,病原体包括:NTM(6例)、水痘-带状疱疹病毒(4例)、沙门氏菌(2例)。我们认为,本文9例无HIV感染患者感染TM可能与抗IFN-γ自身抗体所致免疫缺陷有关。
本研究9例患者均合并Sweet综合征,Sweet综合征皮疹典型,而TSM均为成年后起病,累及多个系统,临床症状不典型,诊断困难。9例患者中TSM、NTM感染平均确诊时间分别为9、14个月,存在误诊的情况。一方面,多数临床医生未意识到Sweet综合征与TM、NTM感染的相关性,未开展针对性检查,且TM、NTM等病原菌隐藏部位隐匿,标本难采集,培养阳性率低。另一方面,该类免疫缺陷综合征患者易同时或先后出现多重感染,例6在就诊14个月时确诊NTM感染,予联合抗分支杆菌治疗后病情一度好转,在第28个月新发皮疹、淋巴结肿大伴发热,曾考虑NTM感染复发,但调整抗分支杆菌治疗方案后治疗效果不佳,而后于淋巴结、面部脓肿培养出TM,予抗真菌治疗后临床症状明显好转。既往文献中合并Sweet综合征的感染,致病菌以NTM多见,而本研究9例致病菌是TM,考虑与广西是TSM高发地有关。在TSM的高发地区如我国两广地区,对于此类患者,需考虑TM感染的可能。值得注意的是,分析Sweet综合征发生与致病菌确诊先后顺序及疗效,发现6例患者Sweet综合征的发生早于致病菌的确诊,其中3例死亡,2例复发,1例稳定;其余3例患者Sweet综合征的发生晚于致病菌的确诊,其疗效2例稳定、1例治愈。提示Sweet综合征发生与致病菌确诊先后的顺序可能是决定疗效好坏的因素之一。但Sweet综合征为何发生在抗IFN-γ自身抗体阳性TSM,其具体机制仍待研究。
本文9例患者Sweet综合征经系统应用糖皮质激素治疗,效果良好,对于TM和NTM感染采用针对性抗感染治疗。综合患者临床症状及体征、血清学检查、影像学检查、微生物培养以及停药后随访情况等指标判断患者疗效。多数患者临床症状可缓解,但存在复发、缺乏公认停药标准的问题。有研究提出,环磷酰胺或者利昔妥单抗可做为替代或联合抗感染治疗方案[7-8],但需要进一步的大样本研究。
另外,经观察9例患者外周血抗IFN-γ自身抗体滴度变化较大,考虑与病原体种类、病情严重程度、反复感染次数等多种因素相关。本次研究只初步证实外周血抗IFN-γ自身抗体的存在。而抗IFN-γ自身抗体的滴度变化及相关影响因素、具体致病机制有待进一步研究。
综上,对于合并Sweet综合征,临床表现为发热、反复淋巴结肿大、咳嗽、咳痰、贫血、消瘦的HIV阴性患者,若常规抗感染效果不佳,在排除肿瘤、内分泌、结缔组织病、妊娠、药物等因素后,应考虑抗IFN-γ自身抗体所致的免疫缺陷综合征可能,警惕TM等感染的发生。需采集多部位临床标本行细菌、真菌及非结核分枝杆菌的镜检、培养、病理检查或分子鉴定,从而实现早诊断、早治疗。
利益冲突所有作者均声明不存在利益冲突
