CT容积模型分析儿童腺样体大小与鼻咽腔容积的相关性
2020-04-02师炎敏裴晓婷李润涛吴春燕肖新广刘祥龙姚鹏鹏
师炎敏,裴晓婷,李润涛,吴春燕,肖新广,张 欣,刘祥龙,姚鹏鹏
(1.郑州大学附属郑州中心医院放射科,河南 郑州 450007;2.河南省人民医院 河南省立眼科医院 河南省眼科研究所河南省眼科学与视觉科学重点实验室,河南 郑州 450003)
腺样体肥大是儿童常见上呼吸道疾病之一,也是引起阻塞性睡眠呼吸暂停低通气综合征(obstructive sleep apnea hypopnea syndrome, OSAHS)的主要原因之一[1-2]。腺样体肥大儿童气道狭窄,气流速度增快,软腭振动,导致睡眠时打鼾和张口呼吸[3]。既往研究[4]发现正常儿童和腺样体肥大儿童上气道冠状面截面积存在差异。本研究采用CT多平面重组(multiplanar reformation, MPR)及容积重建(volume rendering, VR)技术重建上气道模型,测量儿童上气道鼻咽腔容积,探究其与腺样体大小的关系,并分析OSAHS对鼻咽腔容积与腺样体大小相关性的影响。
1 资料与方法
1.1 一般资料 收集2019年2—2019年9月109例因咽痛、咳嗽等症状于郑州大学附属郑州中心医院接受鼻咽部CT扫描的患儿。排除标准:①鼻道出血或肿物;②既往有鼻甲或腺样体切除病史;③鼻咽部或颈部肿物或占位性病变累及上呼吸道;④颅底骨折或颅面畸形;⑤软骨发育不全、甲状腺功能低下、肢端肥大症。本研究经郑州大学附属郑州中心医院伦理委员会批准(批准号201978),所有患者家长均签署知情同意书。
1.2 仪器与方法 采用Siemens Somatom go.Now CT扫描仪进行平扫,范围自鼻咽顶至会厌水平。采用MPR技术重建冠状位和矢状位图像(图1),在横轴位软硬腭上缘定位获得正中矢状位图像,测量蝶枕软骨交界处下缘(O点)至软硬腭交界上缘(H点)连线距离,为鼻咽腔宽度(N线)(图1A);沿枕骨下缘做延长线(L),经腺样体最凸点做延长线的垂线(A线),即腺样体厚度(图1A)。于平行下鼻甲矢状位图像上测量左、右下鼻甲后缘至腺样体前缘距离,获得后鼻孔间隙大小(图1B)。于矢状位图像上经腺样体最凸点、垂直于气道长轴重建冠状位图像,得出鼻咽腔最小横截面积(图1C)。在平行下鼻甲轴位图像上,以下鼻甲后缘为前界、鼻咽顶壁为后上界、软腭悬雍垂水平未与口咽相通层面为下界,逐层沿气道边缘勾画ROI(图1D~1F),经软件处理获得上气道鼻咽腔VR图像及容积,即为鼻咽腔容积(图1G~1H)[4-5]。随机由2名中级职称以上影像科医师或技师于双盲条件下处理图像及测量数据,取2者测量结果的平均值为最终结果。A/N表示腺样体大小。将A/N值≤0.60者归为正常组,A/N值>0.60归为肥大组。由1名儿科主治医师及1名耳鼻喉科主治医师根据美国儿科协会和美国睡眠医学学会OSAHS诊断标准[6-7]共同诊断OSAHS,由此将患儿分为OSAHS组和非OSAHS组。

图1 CT测量腺样体与鼻咽腔容积示意图 A.于矢状位图像上测量鼻咽腔宽度(OH)和腺样体厚度(OA); B.于矢状位图像上测量左侧鼻后间隙; C.于冠状位图像上测量鼻咽腔最小截面积; D、E.采用轴位图像勾画鼻咽腔气道范围; F.于矢状位图像上测量鼻咽腔范围; G、H.鼻咽腔容积气道模型矢状位(G)及冠状位(H)VR图
1.3 统计学分析 采用SPSS 23.0统计分析软件。以±s表示符合正态分布的计量资料,以频数和频率表示计数资料。采用χ2检验比较腺样体肥大组和正常组性别分布及OSAHS患病率差异;以t检验比较2组测量指标差异。根据A/N值按十分位数法将所有儿童分为10组,每岁1组,计算各组鼻咽腔容积均值。采用Pearson相关分析不同性别及不同年龄A/N值与鼻咽腔容积的关系,以及OSAHS对A/N值与鼻咽腔容积相关性的影响。P<0.05为差异有统计学意义,P<0.01为差异有显著统计学意义。
2 结果
2.1 2组鼻咽腔容积、鼻后间隙和鼻咽腔最狭窄处面积比较 共纳入109例儿童,男66例,女43例,年龄1~10岁,平均年龄(4.9±2.3)岁。腺样体肥大组36例,其中16例(16/36,44.44%)OSAHS;正常组73例,其中4例(4/73,5.48%)OSAHS。2组间性别差异无统计学意义(χ2=0.01,P=0.93),OSAHS患病率差异有统计学意义(χ2=24.43,P<0.01)。肥大组鼻咽腔容积、鼻后间隙和鼻咽腔最狭窄处面积均小于正常组(表1)。
2.2 不同性别儿童A/N值与鼻咽腔容积的关系 所有儿童鼻咽腔容积均随A/N值升高而降低(图2),男性及女性儿童鼻咽腔容积与A/N值均呈负相关(r男=-0.43,r女=-0.42,P均<0.01)。男性及女性腺样体肥大儿童鼻咽腔容积均小于腺样体正常者(t值分别为3.96及3.78,P均<0.05)。
2.3 不同年龄儿童A/N值与鼻咽腔容积的关系 5岁及以前,腺样体(A/N值)缓慢增大,鼻咽腔容积也缓慢增加;6~8岁,腺样体先增大后缓慢减小,之后维持相对稳定,而鼻咽腔容积于6岁后比较稳定,10岁时有上升趋势(图3)。将所有儿童分为1~5岁组(n=67)和6~10岁组(n=42),1~5岁组A/N值与鼻咽腔容积呈负相关(r=-0.43,P<0.01),腺样体肥大儿童鼻咽腔容积(2 813.91 mm3)小于腺样体正常者(4 013.86 mm3,t=3.61,P<0.01)。6~10岁组A/N值与鼻咽腔容积呈负相关(r=-0.49,P<0.01),腺样体肥大鼻咽腔容积(3 638.46 mm3)亦小于正常者(6 396.90 mm3,t=4.35,P<0.01)。
2.4 OSAHS对A/N值与鼻咽腔容积关系的影响 OSAHS组(n=20)A/N值与鼻咽腔容积呈负相关(r=-0.60,P<0.01),腺样体肥大儿童鼻咽腔容积 (2 985.62 mm3)小于腺样体正常者(5 645.00 mm3,t=2.85,P=0.01)。非OSAHS组(n=89)A/N值与鼻咽腔容积呈负相关(r=-0.33,P<0.01),腺样体肥大儿童鼻咽腔容积(3 212.50 mm3)也小于腺样体正常者(4 920.87 mm3,t=4.92,P<0.01)。
表1 2组鼻咽腔容积、鼻后间隙和鼻咽腔最狭窄处面积比较(±s)

表1 2组鼻咽腔容积、鼻后间隙和鼻咽腔最狭窄处面积比较(±s)
组别鼻咽腔容积(mm3)鼻咽腔最狭窄处面积(mm2)A/N值左鼻后间隙(mm)右鼻后间隙(mm)腺样体正常组(n=73)4 960.55±2 036.1484.56±70.290.45±0.977.82±2.817.61±2.78腺样体肥大组(n=36)3 111.67±1 304.7344.74±44.650.69±0.114.02±2.134.16±1.84t值 5.733.5911.417.147.58P值 <0.010.01<0.01<0.01<0.01
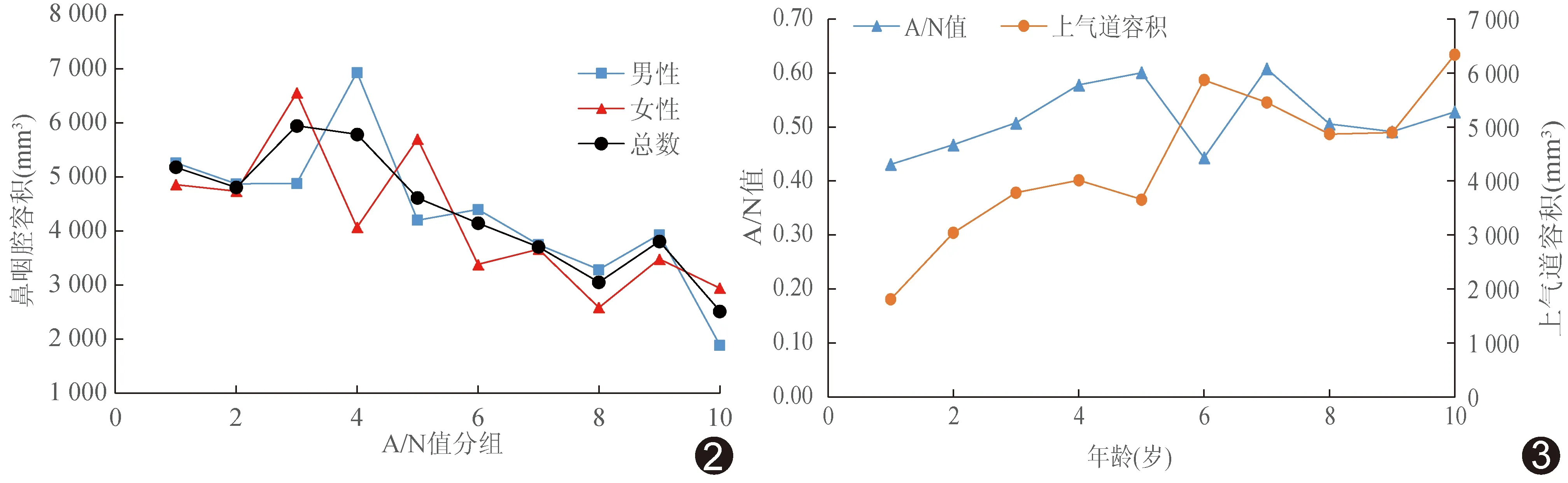
图2 不同性别儿童鼻咽腔容积与A/N值的线图 图3 不同年龄儿童A/N值与鼻咽腔容积的线图
3 讨论
腺样体肥大是导致OSAHS的主要病因,严重者影响儿童正常生理发育。临床诊断腺样体肥大主要依靠CT等影像学检查,可清晰显示腺样体位置及大小等情况,采用CT气道容积模型分析鼻咽腔容积大小,有利于从二维及三维层面呈现上气道结构,提供更多的疾病信息[8]。
为观察儿童上气道鼻咽腔容积,探究其与腺样体大小的关系,分析OSAHS对鼻咽腔容积与腺样体大小相关性的影响,首先以公式(1)计算所需样本量。其中α=0.05,β=0.10,即腺样体正常组与腺样体肥大组样本量比值k=2。根据预调查结果,腺样体肥大组鼻咽腔容积均值x1=3 000,标准差s1=1 300,腺样体正常组鼻咽腔容积均值2=5 000,标准差s2=2 000。
(1)
腺体肥大组所需样本量为32.10,即n肥大=33,n正常=66。考虑到无效样本存在,增加10%的样本量,故肥大组及正常组研究样本量最少分别需要36例及72例。因此,本组针对109例儿童展开研究。
本研究结果显示腺样体肥大儿童A/N值大于正常组,与既往研究[9]结果相符。蔡晓红等[8]采用CT观察鼾症儿童上气道结构形态,发现其A/N增大,腭咽部气道截面积及鼻咽腔气体体积均小于对照组,表明鼾症儿童腺样体及扁桃体肥大导致上气道阻塞。本研究结果与之相似。
本研究发现男性及女性腺样体肥大儿童鼻咽腔容积均小于腺样体正常者,表明儿童A/N值与气道容积关系可能不受性别影响,但与年龄有关。既往研究[10]认为腺样体常于6岁内增至最大,本研究结果与之相一致:6岁前腺样体(A/N值)缓慢增大,鼻咽腔容积也缓慢增加;6岁后腺样体明显减小,且6~10岁儿童A/N值对鼻咽腔容积的影响高于1~5岁儿童。
A/N可在一定程度上反映鼻咽腔通气气道直径。肥大的腺样体体积增大,而鼻咽腔结构相对恒定,A/N比值增大意味着腺样体占据鼻咽腔容积相对更多,鼻咽腔气道口径及容积减小,影响通气量。研究[8]发现原发性鼾症和OSAHS引发鼾症儿童腺样体面积、长度、厚度及体积均大于对照组,OSAHS组腺样体面积比原发性鼾症组更大,而2组鼾症儿童腺样体长度、厚度及体积无明显差异,提示腺样体肥大导致儿童上气道阻塞的严重程度主要与腺样体面积增大有关。本研究发现腺样体肥大儿童鼻咽腔容积小于腺样体正常者,无论是否患OSAHS,A/N值均与鼻咽腔容积呈负相关,且相较于非OSAHS儿童,OSAHS儿童腺样体大小与鼻咽腔容积的相关性更高,腺样体越大,鼻咽腔容积越小。由于腺样体形态多样且不规则,相同体积腺样体之间可能存在较大面积差异,单纯以腺样体面积或体积评估OSAHS鼻咽腔上气道阻塞情况存在一定局限性。本研究采用上气道容积模型测量鼻咽腔容积大小,结果更可靠;A/N值增大与鼻咽腔容积减小可能存在协同效应,两者交互作用,与发生OSAHS相关。
随着计算机技术的日益发展,彩色多普勒、CT和MRI均可辅助临床诊断腺样体肥大合并OASHS及分级评价严重程度[11-13],有望更好地显示术前及术后上气道气流分布,以三维立体角度客观评估腺样体肥大及其对上气道的影响,判断OSAHS患儿肥大腺样体可切除的范围[14],为临床诊断和治疗OSAHS提供更多参考依据。
综上所述,儿童腺样体大小与鼻咽腔容积呈负相关,腺样体肥大儿童鼻咽腔容积小于正常者,其相关性存在年龄差异。相比非OSAHS儿童,OSAHS患儿腺样体大小与鼻咽腔容积的相关性更高。
