再谈儿童骨创伤特殊性、提倡诊治专业化
2020-03-29王恩波张立军李连永
王恩波 张立军 李连永
前言:儿童及青少年骨折是创伤骨科不可分割的一部分,其诊治具有特殊性。目前我国专业的小儿骨科医师较少,且主要集中在我国一、二线城市,很多成人骨科医生兼任儿童骨折的处理。从儿童骨折的诊治特点出发,为骨科医生讲述儿童骨折治疗原则和注意事项,希望广大骨科医生能经历必要的小儿骨科专业培训,并提倡小儿骨科的专业化发展。
儿童及青少年是国家的未来,约占我国总人口的 1 / 4,是骨科医生不可回避的服务对象之一。因此了解儿童骨折的特殊性,掌握其重要的治疗原则,是非专业小儿骨科医生必备的理论基础。这里笔者以常见儿童骨折为例,向大家展示儿童骨创伤的特殊性和重要的治疗原则,以期广大骨科医生读者有所收获。
一、儿童骨折的特殊性
( 1 ) 儿童处于身体发育阶段,骨骼有机成分含量高,且骨膜较厚。因此有很多不同于成人的特殊骨折形式:如青枝骨折,骨膜下骨折,弯曲骨折等。( 2 ) 心理及致伤机理与成人不同,多数儿童骨折来自于活泼好动不自控的天性,常见于意外跌倒,多属于低能量损伤,少粉碎性、开放性骨折。由于跌倒或坠落时上肢下意识的保护,骨折多见于前臂及肘关节附近。( 3 ) 骨骺及骺板损伤:骨骺及骺板是儿童骨发育的特殊结构,因其生物力学性质薄弱容易发生损伤,部分患者会出现骨骺早闭。因此该处骨折不能反复粗暴复位,一般伤后 7 天以上不适于再复位以免早闭发生。骨折后骨骺早闭多见于膝、踝部的高能量损伤后。( 4 ) 软骨成分多,具有特殊的影像学表现:儿童长管状骨的两端是软骨成分较多的骨骺及骺板,普通 X 线片检查往往不能完全显示,这使得该处骨折的 X 线片表现具有隐匿及迷惑性,需要骨科医生熟悉不同年龄阶段的 X 线片表现,结合临床查体进行诊断,防止漏、误诊发生。( 5 ) 儿童表达能力弱:儿童语言表达能力弱及惧怕心理,使得其不配合交流及查体,这时需要骨科医师更为耐心。( 6 ) 儿童骨骼塑形能力强,且容易过度生长。儿童骨代谢快速且有骺板及骨骺发育结构的存在,使其塑形能力明显强于成人。以肱骨近端为例,肱骨近端骺板为肱骨提供约 80% 长度生长潜力,发生在肱骨近端干骺端的骨折多数可以通过自身塑形恢复形态及功能。在下肢,与对侧未受累骨骼比,很多患儿骨折后会出现不同程度的过长现象,以股骨干骨折为例可以过长1~2 cm,所以闭合复位后重叠短缩 1~2 cm 尚可接受。
二、儿童骨折中重要的治疗原则
( 1 ) 首选保守有效的治疗方式:很多儿童骨折可以通过保守治疗获得满意的形态与功能恢复,保守治疗包括单纯石膏外固定及手法整复后外固定。以锁骨骨折为例,儿童锁骨骨折即使重叠、成角移位后只要保证愈合,均可以通过自身发育塑形,切开复位内固定只会增加创伤及并发症发生风险,应坚持原则地与家属沟通,做到充分告知。其切开复位指征有:开放性、合并神经血管损伤及青少年运动员的特殊要求。否则 8 字绷带即可完成治疗。另外笔者给出其他部位骨折儿童保守治疗可以接受的成角及移位程度[1]( 表1~5 ),供骨科医生在临床实践中参考。( 2 ) 尽量采用微创的治疗方式:如果保守治疗难以达到满意的治疗效果,下一步要争取微创治疗。以儿童肱骨髁上骨折为例,全麻下闭合整复经皮穿针固定是目前治疗的金标准,其成功率在 90%以上。没有指征的切开复位是不可取的。此外桡骨颈骨折的撬拨复位,四肢长管状骨骨折闭合复位髓内固定,踝关节周围骨折经皮穿针固定等,多数都可以通过微创方法治疗。( 3 ) 内固定应用的几个问题:① 不允许钢板和 ( 或 ) 螺钉跨越骺板固定,这一点很重要,否则会给骺板带来暂时或永久性损伤。只允许光滑的克氏针经骺板固定,直径一般不超过2.0 mm。在指骨一般应用 0.8~1 mm 直径、上肢长管状骨干骺端应用 1.5~2 mm 直径、下肢长管状骨干骺端应用 2 mm 直径克氏针。虽然克氏针可以跨骺板固定,但反复试验穿针也是不可取的,同样可以损伤骺板导致早闭发生。在保证稳定固定的前提下应用最少的克氏针同时贯穿同一骺板,一般情况下不超过 4 枚。② 对于长管状骨的骨干骨折,首选髓内固定即弹性髓内针,尺桡骨骨折也可以选用克氏针髓内固定,青少年 ( 11 岁及以上 ) 股骨干骨折可应用刚性髓内钉。( 4 ) 石膏制动的应用:外固定石膏的应用对于儿童骨折的治疗十分重要。由于儿童活泼好动,再加上内固定不够坚强,外固定尤为重要。过早的活动甚至负重,会引起骨折端不稳定而出现相关并发症,因此“稀松的内固定,坚强的外固定”是很多小儿骨科医生坚持的原则。这与成人骨折坚强内固定术后早期功能锻炼的理念有所不同。10 岁以下儿童患者关节固定4~6 周,鲜有永久性关节僵硬。儿童外固定石膏多采用塑形良好,长度符合要求的石膏或支具,注意保护骨突部位防止石膏压疮,这一点对于语言表达能力差的患儿更为重要。近来临床已开始应用的高分子石膏美观、轻便、透射线,其良好的塑形效果更适合患儿。( 5 ) 现行的儿童骨折临床指南:现将美国骨科学会 ( AAOS ) 推荐的儿童股骨干骨折及肱骨髁上骨折的临床治疗指南,节略成表6~7 供骨科医生参考,其推荐强度及分级参见原文献[2-3]。
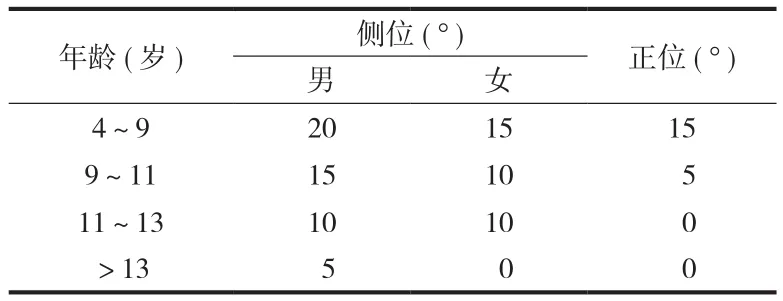
表1 儿童尺桡骨远端骨折可接受成角Tab.1 Acceptable angulation of distal radius and ulna fracture in children
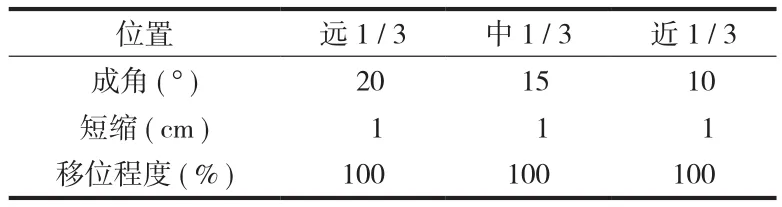
表2 儿童尺桡骨干骨折可接受移位 ( 剩余 2 年以上生长潜力 )Tab.2 Acceptable displacement of radius and ulna shaft fracture in children ( two years of growth remained )

表3 儿童肱骨近端骨折可接受移位Tab.3 Acceptable displacement of proximal humeral fracture in children

表4 儿童股骨干骨折可接受移位Tab.4 Acceptable displacement of femoral shaft fracture in children

表5 儿童胫骨干骨折可接受移位Tab.5 Acceptable displacement of tibia shaft fracture in children
三、处理儿童患者时骨科医生常有的误区
( 1 ) 只“重视”X 线片表现,轻视临床查体:以儿童肘关节为例:肱骨远端骨骺分离和肱骨外髁骨折的骨性成分很少,X 线片观察容易漏诊,而前者还容易误诊为肘关节脱位。儿童孟氏骨折由于肱骨小头骨化中心过小,尺骨可出现弯曲而非完全断裂,容易导致漏诊。要结合查体及 X 线片表现综合判断,对于局部肿胀及疼痛明显的患儿,即使阅片“正常”也不能轻易放过。( 2 ) 儿童骨折愈合快,简易外固定即可,不用随访:简易外固定或石膏塑形差导致制动不确切,患肢过度活动易引起骨折再移位或骨不连等并发症。与成人患者相比患儿可以减少固定时间,但外固定效果必须确切。治疗后随访也非常重要,尤其对没有内固定的患儿,可以早期发现石膏的松动和 ( 或 ) 骨折再移位,给予及时的处理。以肱骨外髁骨折的保守治疗为例,即使采用确切的石膏外固定,仍有再移位可能,固定后近期随访至少 2 周,至骨折愈合。( 3 ) 儿童塑形能力强,可以全部通过塑形恢复:儿童骨折治疗可以接受一定范围内的成角及短缩,但同样不接受旋转移位,因其很难塑形。肱骨远端骺板发育潜力很小,对整个肱骨长度贡献只有 20%,因此塑形能力很低,以肱骨髁上骨折为例:其冠状面塑形能力只有 2~4 度,矢状面 4~8 度,因此愈合后出现的肘内翻和屈肘功能丢失不能通过塑形完全恢复,这要求骨科医生治疗时要尽量解剖复位[4]。另外处于青春期末的青少年 ( 12 岁以上 ),其骨折愈合及塑形能力更接近于成人,这需要骨科医生在治疗策略上要适当做出调整,比如尽量解剖复位,内固定需要更加坚强。还有特殊类型的弯曲骨折 ( Bowing Fracture ),不仅难以复位且不能通过塑形恢复,通常需要截骨矫形。( 4 ) 套用成人骨折的治疗原则与方法:由于缺乏对儿童骨折的基础知识与基本理论,往往通过更大的手术创伤去获得不必要的解剖复位,术后外固定不足或过度康复锻炼导致骨折移位、内固定折断或严重骨化性肌炎等。

表6 儿童股骨干骨折 AAOS 治疗指南 ( 2015 版 )Tab.6 AAOS treatment guideline of pediatric femoral shaft fracture( 2015 )

表7 儿童肱骨髁上骨折 AAOS 治疗指南 ( 2011 版 )Tab.7 AAOS treatment guideline of pediatric humeral supracondylar fracture ( 2011 )
四、处理儿童患者时骨科医生应具备的素质
( 1 ) 足够的小儿骨科基础知识和基本理论:这一点很重要,骨科医师应该经过小儿骨科系统培训,使得在处理骨折患儿时具有良好的知识储备,再加上不断的经验积累,才可以得心应手。( 2 ) 良好的与患儿及其家属的沟通能力:患儿沟通能力弱,医生要有高度的责任心,查体时做到全面、细致、耐心,特别对于儿童高能量损伤,这一点对于避免漏诊尤为重要。患儿伤后家属往往紧张而焦虑,经常会有过度治疗的诉求,比如说要求骨折完全解剖复位,需要医生耐心的解释和疏导,充分和谐的医患沟通可以避免很多纠纷。
五、未来发展需要小儿骨科医生的专业化
2019 年末我国人均 GDP 已经达到中等收入国家水平,随着人民生活水平的提高,要求医疗服务的质量也要不断提高。这对于儿童骨科的未来发展提出了更高的要求,小儿骨科专业性发展势在必行,并且这也与发达国家的专业设置相一致。非常可喜的是在近些年的骨科住院医师培训体系中增加了小儿骨科内容,并且小儿骨科医师的专业培养体系已经开始建立,这些都为小儿骨科的专业化发展提供了有力的制度保障。
致谢:特此感谢天津医院小儿骨科张中礼、广州华新医院小儿骨科燕华及西安红会医院颉强医生为文章提出中肯的意见、建议与帮助。感谢中国医科大学附属盛京医院的刘天婧、安徽省儿童医院的贾国强医生对文章完成的大力支持。
