凶险型前置胎盘患者行剖宫产术的护理配合
2020-03-27许金梅黄娟
许金梅 黄娟
随着剖宫产率递增,凶险型前置胎盘植入发病率随之走高,研究发现:不孕治疗史、剖宫产史、高龄均为诱发前置胎盘的独立危险因素,易导致产前、产时、产后大出血,增加休克和弥漫性血管内凝血等并发症的发生,危及母婴生命安全[1]。剖宫产术作为凶险型前置胎盘产妇终止妊娠的主要术式,虽能安全分娩新生儿,但该手术受制于腹腔粘连程度、胎盘植入程度、出血量及出血速度等不确定因素,易增加手术难度,同时会增加感染及产后出血发生率,为维持产妇生命体征平稳,减轻医患负担,多借助综合护理干预辅助医生处理现存及潜在健康问题,以规避子宫切除问题,利于产后恢复[2-3]。综合护理干预坚持临床看护,以科学理论、手术、护理诊断为指导,全面统筹手术前后所有医疗事宜以完善护理措施,平衡身心,进而获取最佳治疗效果。本文旨在分析综合护理干预在凶险型前置胎盘患者行剖宫产术护理配合中的作用。
1 资料与方法
1.1 临床资料
选取2017年4月—2018年10月前往本院妇产科实施剖宫产手术的76例凶险型前置胎盘产妇,按照双盲法将其分为研究组(n=38)和对照组(n=38)。所有产妇经病史、妊娠晚期无痛性阴道出血、超声检查确诊,排除精神异常、无法正常交流者。研究组产妇年龄24~39岁,平均(30.5±2.4)岁;孕周34~39周,平均(37.5±0.4)周。对照组年龄23~38岁,平均(30.8±2.5)岁;孕周35~39周,平均(37.4±0.6)周。两组资料差异无统计学意义(P>0.05),有可比性。
1.2 研究方法
对照组围手术期采用常规护理,术前给予心理疏导,告知实施剖宫产手术的必要性,简单讲解手术步骤,备皮备血,留置导尿管,青霉素试敏,根据产妇病情及胎儿情况确定手术时间,术前保持充足睡眠,协助入室后辅助医生实施手术,严格无菌操作,术后待生命体征平稳后妥善转运至病房,注意防寒保暖,做好交接工作。
研究组采用综合护理干预:(1)微笑接诊,主动上前沟通,安抚孕妇情绪,指导办理入院手续,分发入院须知,讲解就诊期间常见问题;通知住院部医护人员整理单元床,通风消毒,调节室内温度、湿度和光线;途中介绍就诊环境,告知作息时间,入室后介绍同病房病友;根据家属工作时间协调探视时间[4]。(2)健康检查,与产妇家属沟通,整理产检资料,建立产妇档案;根据孕妇临床表现及病情确定检查时间,尽可能集中检查,根据分娩前诊断(高危因素症状、辅助检查)确定分娩时机,在保证孕妇安全的前提下尽可能延长孕周,以抑制宫缩、止血、纠正贫血、预防感染为处理原则[5-6]。(3)手术方案,主治医生、责任护士、新生儿科、麻醉科医护人员讨论制定手术方案,评估手术风险,协调手术步骤,准备急救物品及设备。(4)安全宣教,告知孕妇术中、术后可能出现的并发症,保证孕妇及家属知情权,术中术后适当讲解,提高遵医性;可组织痊愈产妇为其讲解切身体会,告知手术护理配合的重要性及可行性,提高认知;召开座谈会由专家学者为患者讲解凶险型前置胎盘病因、症状、发病机制,告知剖宫产手术必要性及潜存风险,简单讲解手术步骤。(5)心理疏导,凶险型前置胎盘剖宫产术患者由于自身具有高危因素,多存在紧张和恐惧心理,担心随时发生大出血而导致自身和胎儿的生命安全。故要主动与患者沟通,携带爱心卡至患者床旁,告知家属患者承受的身心压力,通过正面说理、劝导、安慰等方式为孕妇排解因疾病产生的身心困惑,实时看护,根据孕妇及胎儿变化,动态给予鼓励;适时告知孕妇胎儿情况,安抚情绪[7-8]。(6)术前准备。凶险型前置胎盘剖宫产术中出血量及凶险程度远高于一般的剖宫产出血。术前做好备血是关键,术前1 d与输血科联系了解手术患者备血准备情况,手术当天安排专门人员负责血液相关事宜,并提前联系好新生儿科、泌尿外科等相关科室。术前1日做皮肤准备,修剪指甲,每4小时测量1次脉搏和心率,禁食8小时,禁水4小时,保证充足睡眠(指导睡前饮用牛奶,为其按摩四肢或给予芳香疗法,必要时给予镇静药);核对孕妇信息,术前1小时更换清洁衣物,去除假牙及金属饰物交由家人保管,术前监测并记录胎心;平车护送孕妇至手术室,更换手术床用品,并用紫外线消毒。(7)术前30分钟调节手术室温度(21~25℃)湿度(30%~60%),层流消毒,试检医疗设备,保证室内清洁无污染,告知手术室工作人员术中减少手术室门窗开关次数,新生儿科医护人员待诊,稍有异样及时处理[9];(8)术中护理,陪同入室,根据孕妇精神状态及神志适时给予鼓励,过于紧张者可家属陪同分娩;入室后迅速开放静脉通道,协助取平卧位,双手外展固定,注意保暖,消毒术区,铺消毒巾,医护协同实施手术;给予连续腰麻硬膜外联合阻滞,动脉穿刺后监测血压和心率,麻醉起效后实施手术,妥善固定孕妇身体,注意遮挡孕妇暴露躯体,密切监测孕妇各项生命指标,胎儿娩出后剪断脐带,交由新生儿科医护人员处理(若有异样及时抢救),宫体肌注20U缩宫素注射液(国药准字H19993526,河南辅仁怀庆堂制药有限公司,1 mL:10单位)和250μg卡前列素氨丁三醇注射液(国药准字H20094183,常州四药制药有限公司,规格:1 mL:250μg),胎盘娩出后,行子宫动脉上行支结扎术,逐层缝合子宫,必要时行子宫背带式缝合术,检查无误后消毒,关腹,缝合切口并覆盖敷料。期间注意严密观察患者神志、血压、脉搏、呼吸等生命体征,警惕休克及DIC的发生。当术中胎儿娩出后发生出血汹涌,巡回护士要迅速评估、做出判断、立即配合抢救,注意:抢救人员要即刻到位、分工明确;保持患者呼吸道通畅,给予吸氧治疗;准确评估失血量;迅速有效地补充血容量;同时做好保暖措施。术中如遇产妇出血不止、胎盘植入无法分离等情况必需行子宫切除者,立即通知妇科医生会诊,按子宫切除术护理常规进行护理[10]。(9)术后护理,术后及时完善各项抢救记录,做好产妇离室前安全核查,在手术、麻醉医生共同护送下送至产科重症监护室。待产妇生命体征稳定后将产妇转运至病房,事先通知病房护士整理病房,建立绿色通道后快速转运,加大临床监测力度。
表1 比较患者临床指标(
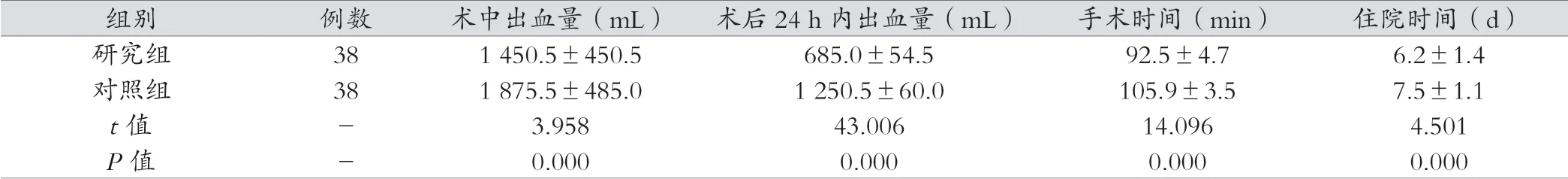
表1 比较患者临床指标(
images/BZ_161_177_331_2265_378.png研究组 38 1 450.5±450.5 685.0±54.5 92.5±4.7 6.2±1.4对照组 38 1 875.5±485.0 1 250.5±60.0 105.9±3.5 7.5±1.1 t值 - 3.958 0.000 43.006 0.00014.096 4.501 P值 - 0.000 0.000

表2 比较患者术中并发症及子宫切除率
1.3 观察指标
(1)观察两组产妇术中及术后24 h内出血量、手术时间、住院时间。
(2)观察术中并发症发生情况(产后出血、子宫撕裂伤、膀胱损伤、输尿管损伤)。
(3)比较两组产妇子宫切除率。
1.4 统计学处理
使用SPSS 20.0处理数据,计量资料采用t检验,计数资料采用χ2检验,P<0.05表示差异有统计学意义。
2 结果
2.1 临床指标
研究组术中及术后24 h内出血量均少于对照组,手术时间及住院时间均短于对照组,差异有统计学意义(P<0.05)。见表1。
2.2 术中并发症及子宫切除率
研究组术中并发症发生率及子宫切除率均低于对照组,差异有统计学意义(P<0.05)。见表2。
3 讨论
据悉,中国总剖宫产率为46.5%,已超出世界警戒线3倍,著名医学杂志《柳叶刀》2010年数据显示,中国约有25%剖宫产并非出自医疗需求,即每年约有500万剖宫产产妇其实可以自然分娩[11-12]。凶险型前置胎盘指在既往剖宫产史的基础上再次妊娠时伴有前置胎盘问题,且在原有子宫瘢痕位置附着胎盘植入,据流行病学调查显示,凶险型前置胎盘孕产妇死亡率达10%,剖宫产术不仅能安全分娩胎儿,还能处理产科并发症,现阶段随着剖宫产手术日渐完善,已成为凶险型前置胎盘产妇重要术式,为保证手术安全性,改善产妇就诊体验,获取最佳医治效果,笔者于孕妇入院后推荐护理干预,借助专业化、规范化、合理化护理服务统筹管控围手术期医疗工作,保证产妇就诊期间均可享受优质服务,在安全分娩新生儿的同时得到精神慰藉[13]。护理作为医疗工作关键环节,常规护理侧重于术中生命体征监护及术后转运,虽能保证医护人员规范操作,但因缺乏术前干预,易滋生孕妇身心应激反应,增加手术风险。综合护理干预作为常规护理的延伸,尊重患者个体差异,综合多项护理措施以便更好地满足孕妇多元化需求,进而整体提升护理服务质量,防范恶性事件,提高护理满意度。实践证实,研究组术中和术后出血量均少于对照组,手术时间及住院时间均短于对照组,术中并发症发生率及子宫切除率均低于对照组,差异有统计学意义(P<0.05),即凶险型前置胎盘患者实施剖宫产术时搭配综合护理干预可降低医疗风险,缩短就诊时间,安全可靠,具有借鉴意义。林瑾[14]等学者推荐PDCA护理模式以减少产妇术后出血量及感染事件,同时护士动态监控产孕妇和胎儿情况,还利于改善其生存质量,笔者结合其研究成果,强化床边看护力度,实时给予医学指导以保证照护的连续性,规避恶性事件,减少医疗纠纷。邱雪[15]等学者指出护理配合不仅能保证剖宫产手术顺利完成,还能减少术中出血量,争取更多抢救时间,便于维护母婴安全,间接证实本研究的可行性。总之,凶险型前置胎盘患者实施剖宫产手术时搭配综合护理干预可提高手术效果,减少术中及术后出血量,减低并发症及子宫切除率。
