肉芽肿性小叶性乳腺炎105例临床诊治分析
2020-03-27翁一尹郭巨江廖洪叶
翁一尹 郭巨江 廖洪叶
肉芽肿性小叶性乳腺炎(granulomatous lobular mastitis,GLM)是一种以非干酪样肉芽肿和局限在乳腺小叶间的微小脓肿病变为病理特征的乳腺炎症性疾病,常见于育龄妇女。因其病因学与发病机制仍不明确,尚不能有效预防,临床表现常与乳腺癌、乳腺结核、急性乳腺炎等相关疾病难以鉴别,从而导致误诊。近年来该病发病率逐渐升高,临床治疗仍存在诸多困难。如治疗不当常导致病灶迁延不愈,反复发作,可继发皮肤破溃或窦道形成,造成乳房外形不同程度的破坏,严重者可导致全乳切除,给患者造成了巨大的精神负担。本文回顾性分析了2009年1月—2014年8月期间本科收治的105例肉芽肿性小叶性乳腺炎患者的临床病理特征、诊治方法和治疗效果,以期能增加临床医生对本病的认识。现总结报道如下。
1 资料与方法
1.1 一般资料
选取2009年1月—2014年8月厦门市妇幼保健院乳腺外科收治的病历资料完整的GLM患者105例。纳入标准:经治疗前空心针穿刺病理或术后常规病理确诊为GLM。均为女性,年龄22~58岁,平均(33.51±5.44)岁。发病至就诊时间1天~5年,中位时间30天。104例(99.05%)患者有生育史,于产后6个月~29年发病(中位时间2年)。30例(28.57%)患者BMI>24 kg/m2。1例女性无生育史但有长期服用抗精神病药物史。13例(12.38%)产后未哺乳。5例在发病前有明确的乳房外伤史,2例为二次妊娠期发病,1例伴有经病理确诊的下肢结节性红斑。本组105例患者均以乳腺肿块就诊,多为急性起病,表现为单纯肿块型57例(54.29%),肿块质地硬,边界不清,形态不规则,伴压痛,病灶直径范围可从0.5~15.0 cm不等,中位病灶直径约5 cm,典型病例表现为从乳头后方向外侧延伸的扇形肿物,可累及一个或多个象限。也可为局限性肿物。均为单侧发病,伴脓肿形成48例(45.71%)。97例(92.38%)伴有不同程度的疼痛。29例(27.62%)伴有乳头内陷。
1.2 治疗方法
糖皮质激素使用方法:甲泼尼龙片起始剂量20 mg/d,每1~2周依次减量至16、12、8、4 mg/d至停药。初诊病灶直径<2 cm或有糖皮质激素使用禁忌证(如活动性消化道溃疡、控制不良的高血压、精神病、真菌或病毒感染)或患者拒绝使用糖皮质激素时,直接手术。超声下以有脓肿形成先行切开引流术。切开引流术在术中超声引导下进行,病灶范围超过一个象限时需全身麻醉,先以血管钳钝性分离贯通各个较大脓腔,再手诊是否有质硬腺体组织,用圆刀放射状纵行剖开质疑腺体及超声下可疑低回声结节/导管扩张观察有无脓灶。因该病多伴有多发微小脓肿,务必做到彻底切开引流。双氧水、稀碘伏水、生理盐水冲洗创面,纱布填塞止血。术后每1~2日换药1次,超声复查,若有可疑病灶需及时在局麻下用血管钳钝性探查引流。病灶切除及麦默通微创手术病灶切除范围包括触诊可扪及的病灶、肉眼可见的坏死肉芽肿样组织、积乳和扩张导管等炎性病灶及皮肤损害、术中超声下任何的可疑低回声结节/导管扩张及周边0.5 cm内的正常组织。
1.3 观察指标
观察不同治疗方式的同侧复发率及对侧再发率。治愈指确诊后到临床症状消失或手术治疗伤口愈合后,经超声检查后未发现病灶;复发是指从最初的临床症状消失或手术切除病灶后患侧乳腺再次出现相同的症状,且经病理学确诊为肉芽肿性乳腺炎。
1.4 统计学方法
采用 SPSS 20.0 数据包处理数据,计量资料采用(s)表示,计数资料采用(n,%)表示。
2 结果
在105例患者中,有90例(85.71%)患者接受了糖皮质激素治疗。其中5例患者经药物治疗后治愈,4例患者在病灶缩小后行麦默通微创旋切术后治愈。4例患者在接受糖皮质激素治疗+切开引流术后治愈。2例患者因病灶范围广泛,侵及几乎整个乳房,接受了皮下腺体切除术,并且其中1位患者接受了II期背阔肌肌瓣乳房再造术。1例患者在切开引流术后行麦默通微创旋切术,其余患者接受了切开引流+病灶切除(伴明显脓肿形成者)或病灶切除(不伴明显脓肿形成或微脓肿无法引流者)。另外未接受糖皮质激素治疗的患者中,4例患者接受了麦默通微创切除手术,其余患者接受了切开引流+病灶切除(伴明显脓肿形成者)或病灶切除(不伴明显脓肿形成或微脓肿无法引流者)。
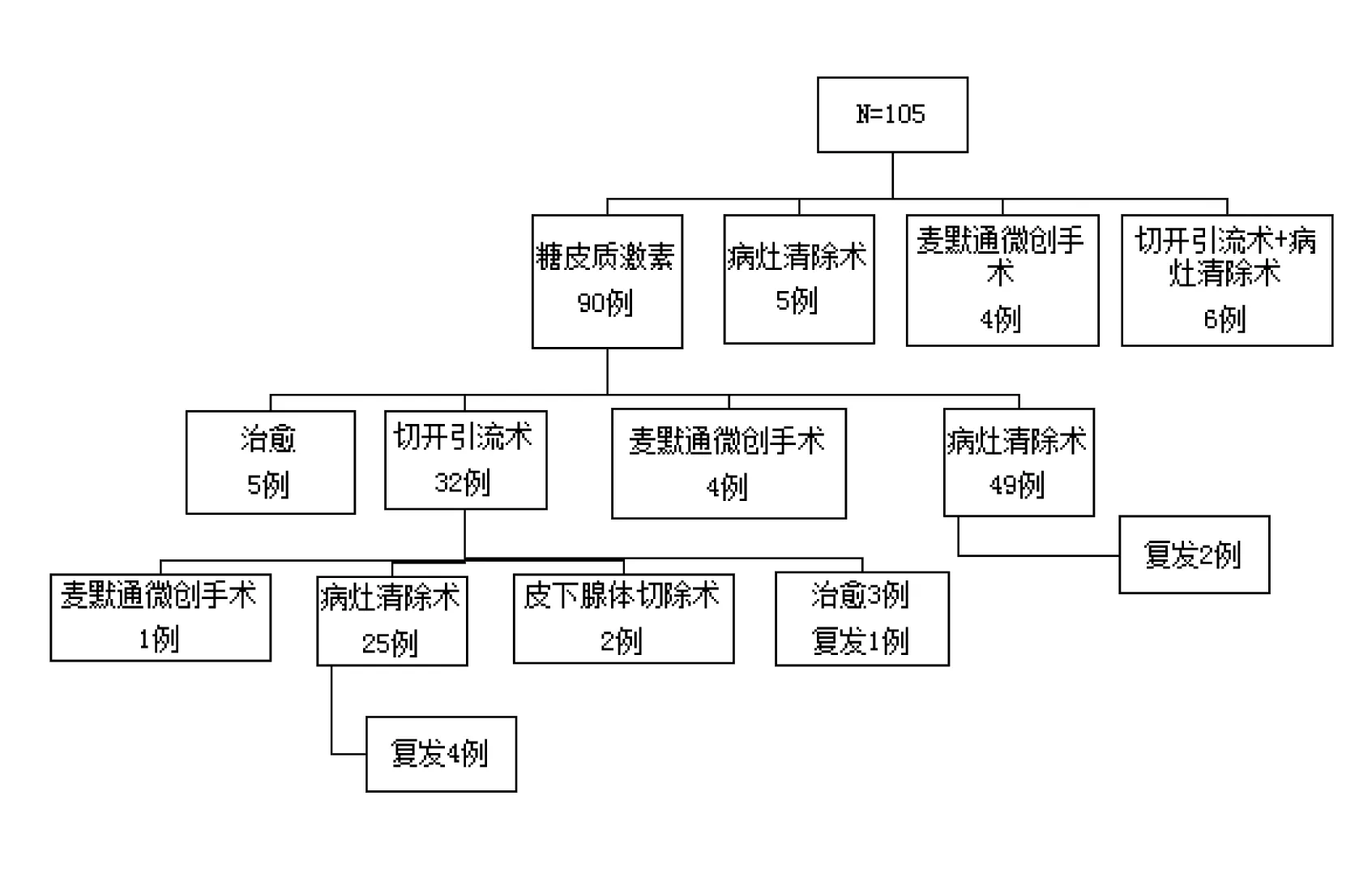
图1 105例GLM患者治疗经过
中位随访时间71个月,7例(7/105,6.67%)患者出现复发,中位复发至手术时间间隔2个月(1~5个月),其中1例患者在二次手术治愈的一年后再次出现同侧复发。10例(10/105,9.52%)患者出现对侧乳腺肉芽肿性小叶炎病灶,中位发病至手术时间间隔10个月(1~26个月)。见图1。
3 讨论
3.1 发病原因
目前引起该病的确切因素尚不清楚,多数学者认为其属于自身免疫性疾病[1],发病机制可能为积存变质的乳汁所致的免疫反应或超敏反应,因此临床上主要应用糖皮质激素治疗,有效率约77%。也有文献提出GLM存在细菌感染的证据,其中kroppenstedtii棒状杆菌与该病的关系似乎较为密切[2]。
3.2 诊断
肉芽肿性小叶性乳腺炎临床及影像学表现易与乳腺癌及乳房结核混淆,术前误诊率可达50%以上。GLM缺乏诊断的金标准,主要结合临床表现、组织病理学和辅助检查进行综合分析,在排除乳腺结核和特异性肉芽肿性病变的基础上作出诊断[3-4]。有文献报道,大部分的患者在产后5年内发病[4]。本组病例与之相符。彩超下向组织间隙伸展呈管道状、条索状分布的低回声病变区以及多个散在分布的薄壁囊状、大小不等、部分形态不规则的无回声区为该病的特异性表现[5-6]。超声造影表现为均匀性高增强伴或不伴无增强,边界较清晰,且高增区局限Cooper韧带内的腺体层中,同时在皮下脂肪层可观察到沿Cooper韧带走行的血管。弹性成像示病灶质地较软,可为与乳腺癌鉴别提供一定诊断价值[7]。本病的钼靶表现缺乏特异性[8]。对于病变范围广泛、药物治疗效果欠佳的病灶,超声、钼靶联合MRI检查有助于鉴别诊断及明确病灶范围和对侧乳腺受累情况[9]。
3.3 治疗
肉芽肿性小叶性乳腺炎的最佳治疗方案尚存争议。多数专家认为应先用激素缩小病灶,然后再手术,不但可切除病灶、减少复发,而且可保持乳房的美观。抗生素虽然可缓解部分患者疼痛,但不能彻底治愈病变。小部分患者(本组病例仅4.76%)可使用单纯皮质类固醇治愈,但不良反应明显,减量或停药后病情容易反复,最终使病情加重难以控制。因此对于就诊时或保守治疗后病变范围局限的GLM应尽早行乳腺病灶切除术。既往文献资料显示,手术后仍有大约25%的局部复发率,尤其是尚处于炎症急性期的病灶,导致两次甚至多次的手术方可彻底治愈[1,3]。本组所有接受手术的病例中,同侧复发率为6.67%。笔者认为降低术后复发率的关键在于术中彻底清除所有病灶。
已有超声引导下真空辅助微创旋切技术用于乳腺炎症性疾病的报道[10],本组病例中有9例患者选用了微创旋切手术,均未见复发,最大程度的保证了患乳的美观。伴有明显脓肿形成的患者,可以在穿刺抽脓的基础上,联用广谱抗生素+甲硝唑联合类固醇激素治疗[11]。亦可见单纯切开引流治愈该病的报道[12-13]。
综上所述,肉芽肿性小叶性乳腺炎的病因学与发病机制仍不明确,尚不能有效预防。具有各种原因引起的具有乳汁淤积基础的非哺乳期女性,在产后5年内出现乳房急性疼痛性肿物或脓肿,应及时考虑到GLM的可能性。皮质类固醇激素联合手术目前仍是治愈GLM的主要手段。如何提高治疗效果、降低治疗后的乳房美学缺憾是临床医生面临的主要困难。对于选择性病例,可以考虑使用超声引导下真空辅助微创旋切技术或乳房重建技术保留乳房外形的美观。
