2型糖尿病患者血尿酸水平与骨密度及骨转换标志物的相关性分析
2020-03-25魏婷董旋高飞
魏婷董旋高飞
山西医科大学第一临床医学院,山西 太原 030001
既往认为高尿酸血症是导致痛风及肾结石的主要危险因素,随着基础研究的深入,认为尿酸代谢与骨代谢及糖代谢相互作用,氧化应激参与了骨代谢的过程,由于尿酸的抗氧化特性,其对骨骼的新陈代谢有良好的作用。本研究旨在回顾性分析2型糖尿病患者血尿酸水平与骨密度(bone mineral density,BMD)及骨转换标志物的关系,探讨尿酸代谢对BMD及骨代谢的影响,并筛选预测骨质疏松的血尿酸水平界值,为临床上骨质疏松症的防治提供一定的依据。
1 对象与方法
1.1 研究对象
选取2017年1月至2018年10月于山西医科大学附属第一医院内分泌科住院的2型糖尿病患者,最终纳入323例,其中男性176例,平均年龄(60.34±9.23)岁,女性147例,平均年龄(62.33±10.12)岁。
纳入标准:按WHO(1999年)糖尿病诊断标准确诊的2型糖尿病患者。排除标准:1型糖尿病及特殊类型糖尿病、糖尿病急性并发症、内分泌代谢性疾病、近期感染、手术、创伤等应激情况、恶性肿瘤及自身免疫系统疾病;严重肝肾功能不全、应用影响骨代谢药物者;应用影响血尿酸的药物等。
1.2 临床资料采集
1.2.1患者基本信息:包括性别、年龄、身高、体重、体质量指数(body mass index,BMI)、糖尿病病程、既往史等。
1.2.2实验室检测:禁食8 h后,于次日清晨空腹采静脉血测相关指标。
1.2.3BMD测定:运用双能X线吸收测定法(DXA)测定BMD,骨质疏松症的诊断标准参照1994年WHO推荐方法:BMD T值≤-2.5SD为骨质疏松,-2.5SD
1.3 方法
(1)根据我院化验室尿酸参考范围(210~440 mmol/L)将患者分为低尿酸组、正常尿酸组、高尿酸组,比较3组间BMD等指标的差异;(2)根据T值水平将患者分为骨量正常组、骨量减少组、骨质疏松组,比较3组间尿酸等指标的差异;(3)采用Pearson相关分析及多元线性回归分析明确尿酸与BMD及骨转换标志物的相关性;(4)利用受试者工作特征(receiver operating characteristic,ROC)曲线判定预测骨质疏松的尿酸水平界值。
1.4 统计学方法

2 结果
2.1 研究对象的基本特征
男性与女性的年龄、糖尿病病程、BMI、FPG、Hcy、β-CTX、PINP、PTH、LDL、HDL、Ca2+、P、Mg2+指标差异无统计学意义(P>0.05),男性HbAlc、UA、T值、OC、25(OH)D、TG高于女性,TC、ALP低于女性,差异有统计学意义(P<0.05)。见表1。

表1 研究对象的基本特征Table 1 Basic characteristics of the research subjects
续表1研究对象的基本特征
Continuedtable1Basic characteristics of the research subjects
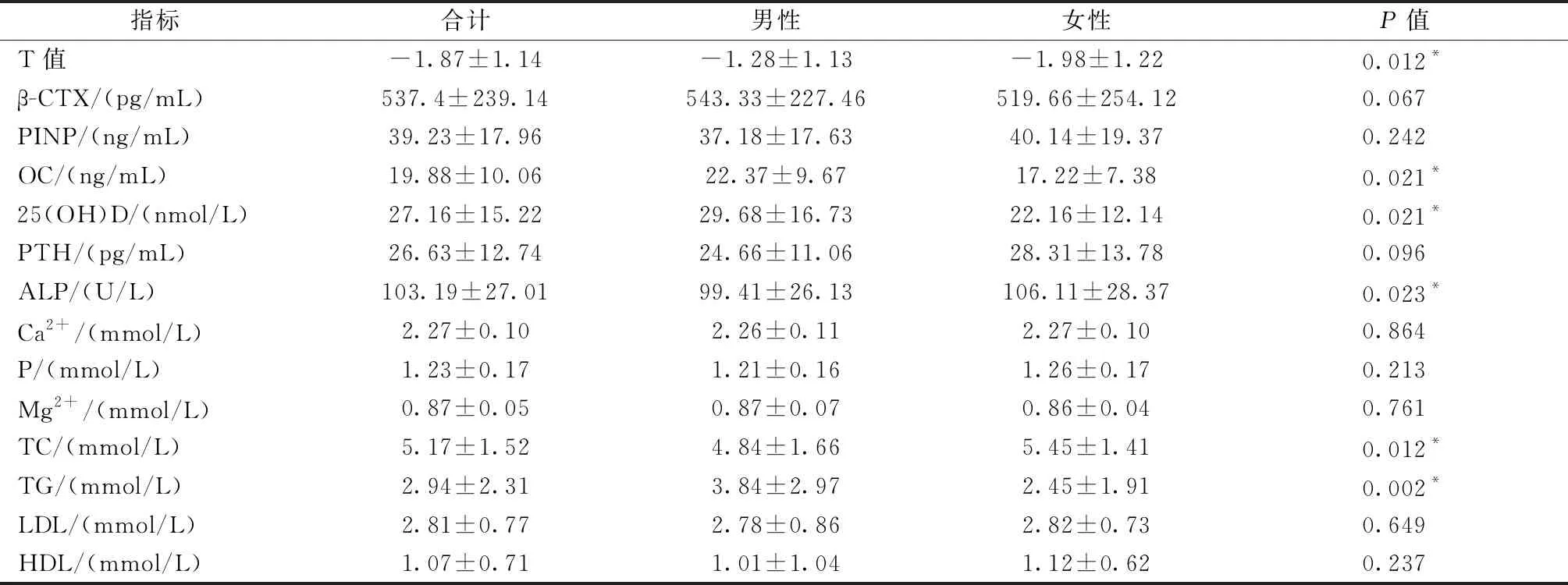
指标合计男性女性P值T值-1.87±1.14-1.28±1.13-1.98±1.220.012*β-CTX/(pg/mL)537.4±239.14543.33±227.46519.66±254.120.067PINP/(ng/mL)39.23±17.9637.18±17.6340.14±19.370.242OC/(ng/mL)19.88±10.0622.37±9.6717.22±7.380.021*25(OH)D/(nmol/L)27.16±15.2229.68±16.7322.16±12.140.021*PTH/(pg/mL)26.63±12.7424.66±11.0628.31±13.780.096ALP/(U/L)103.19±27.0199.41±26.13106.11±28.370.023*Ca2+/(mmol/L)2.27±0.102.26±0.112.27±0.100.864P/(mmol/L)1.23±0.171.21±0.161.26±0.170.213Mg2+/(mmol/L)0.87±0.050.87±0.070.86±0.040.761TC/(mmol/L)5.17±1.524.84±1.665.45±1.410.012*TG/(mmol/L)2.94±2.313.84±2.972.45±1.910.002*LDL/(mmol/L)2.81±0.772.78±0.862.82±0.730.649HDL/(mmol/L)1.07±0.711.01±1.041.12±0.620.237
注:*P<0.05。
2.2 不同血尿酸水平各研究指标比较
男性中,糖尿病病程、T值、TC在3组间差异有统计学意义(P<0.05),其他指标在3组间差异无统计学意义(P>0.05)。其中高尿酸组糖尿病病程、T值、TC均高于低尿酸组。女性中,高尿酸组在BMI、FPG、Hcy、T值、β-CTX、25(OH)D、PTH、TC均高于低尿酸组,差异有统计学意义(P<0.05),其他指标3组间差异无统计学意义(P>0.05)。见表2。
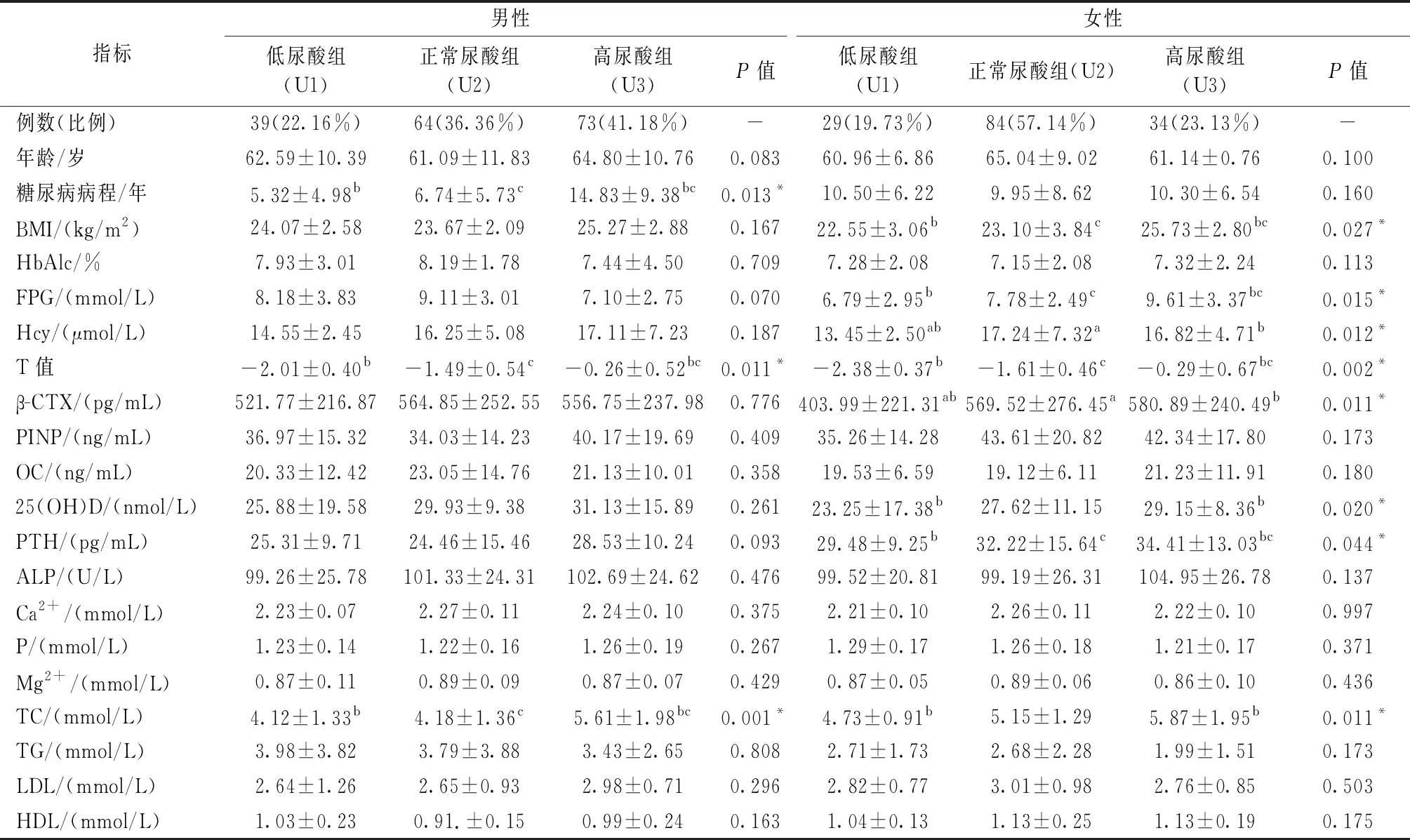
表2 不同血尿酸水平各指标比较Table 2 Comparison of uric acid levels in different blood samples
注:a:U1与U2比较,P<0.05;b:U1与U3比较,P<0.05;c:U2与U3比较,P<0.05;*P<0.05。
2.3 不同BMD水平各研究指标比较
男性中,T3组在年龄、糖尿病病程、Hcy、TC高于T1组,BMI、UA、25(OH)D低于T1组,差异有统计学意义(P<0.05);其余指标3组间差异无统计学意义(P>0.05)。女性中,T3组在年龄、糖尿病病程、HbAlc、FPG、Hcy、β-CTX、OC、TC高于T1组,BMI、UA、25(OH)VD、PTH低于T1组,差异有统计学意义(P<0.05);其余指标在3组间差异无统计学意义(P>0.05)。见表3。

表3 不同骨密度水平各指标比较Table 3 The indexes of different BMD levels were compared
注:a:T1与T2比较,P<0.05;b:T1与T3比较,P<0.05;c:T2与T3比较,P<0.05;*P<0.05。
2.4 各指标与骨密度及骨转换标志物的相关性
男性中,年龄、糖尿病病程、HbAlc、TC与T值呈负相关,相关系数分别为r=-0.237、-0.225、-0.091、-0.385,P<0.05;BMI、UA与T值呈正相关,相关系数分别为r=0.063、0.283,P<0.05。UA与25(OH)D、PTH、OC呈正相关,r=0.117、0.175、0.128,P<0.05。女性中,年龄、糖尿病病程、HbAlc、FPG、Hcy、TC与T值呈负相关,相关系数分别为r=-0.132、-0.161、-0.178、-0.266、-0.168、-0.234,P<0.05;BMI、UA与T值呈正相关,相关系数分别为r=0.225、0.211,P<0.05。UA与25(OH)D、PTH、OC呈正相关,r=0.122、0.261、0.219,P<0.05。见表4。

表4 各指标与骨密度及骨转换标志物的相关性Table 4 Correlation between each index and BMD and bone turnover markers
续表4各指标与骨密度及骨转换标志物的相关性
Continuedtable4Correlation between each index and BMD and bone turnover markers
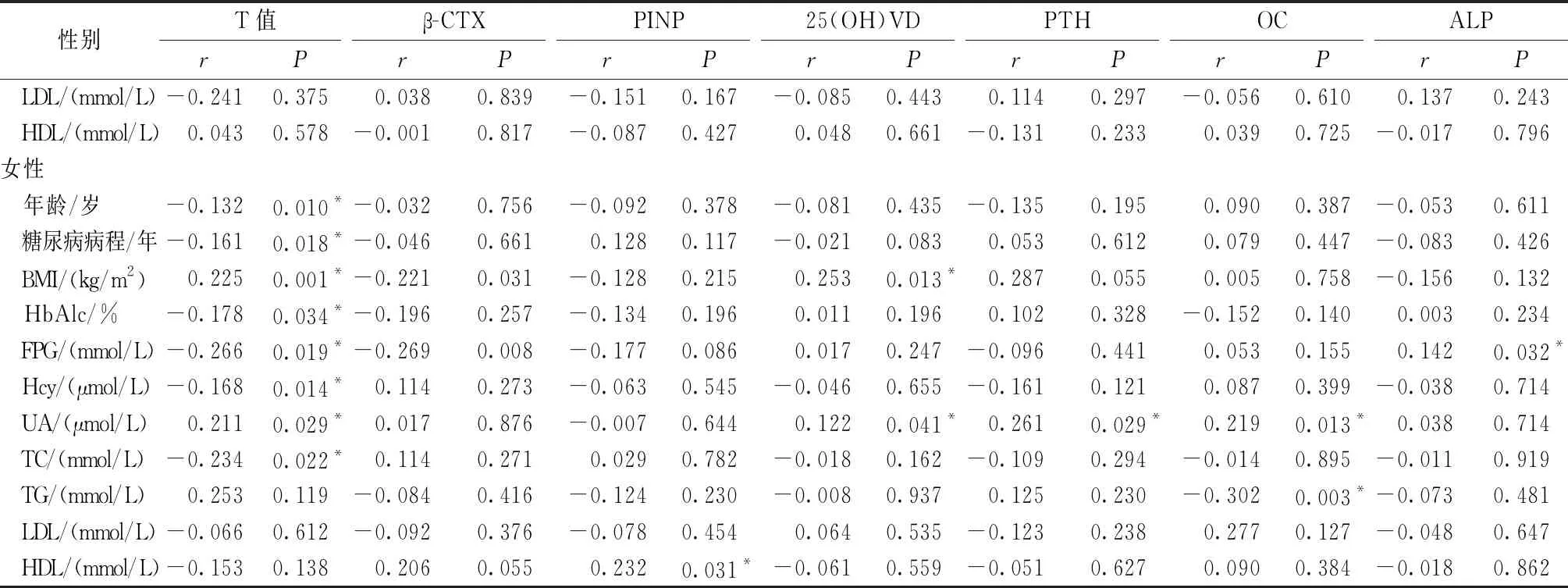
性别T值β-CTXPINP25(OH)VDPTHOCALPrPrPrPrPrPrPrP LDL/(mmol/L)-0.2410.3750.0380.839-0.1510.167-0.0850.4430.1140.297-0.0560.6100.1370.243 HDL/(mmol/L)0.0430.578-0.0010.817-0.0870.4270.0480.661-0.1310.2330.0390.725-0.0170.796女性 年龄/岁-0.1320.010*-0.0320.756-0.0920.378-0.0810.435-0.1350.1950.0900.387-0.0530.611 糖尿病病程/年-0.1610.018*-0.0460.6610.1280.117-0.0210.0830.0530.6120.0790.447-0.0830.426 BMI/(kg/m2)0.2250.001*-0.2210.031-0.1280.2150.2530.013*0.2870.0550.0050.758-0.1560.132 HbAlc/%-0.1780.034*-0.1960.257-0.1340.1960.0110.1960.1020.328-0.1520.1400.0030.234 FPG/(mmol/L)-0.2660.019*-0.2690.008-0.1770.0860.0170.247-0.0960.4410.0530.1550.1420.032* Hcy/(μmol/L)-0.1680.014*0.1140.273-0.0630.545-0.0460.655-0.1610.1210.0870.399-0.0380.714 UA/(μmol/L)0.2110.029*0.0170.876-0.0070.6440.1220.041*0.2610.029*0.2190.013*0.0380.714 TC/(mmol/L)-0.2340.022*0.1140.2710.0290.782-0.0180.162-0.1090.294-0.0140.895-0.0110.919 TG/(mmol/L)0.2530.119-0.0840.416-0.1240.230-0.0080.9370.1250.230-0.3020.003*-0.0730.481 LDL/(mmol/L)-0.0660.612-0.0920.376-0.0780.4540.0640.535-0.1230.2380.2770.127-0.0480.647 HDL/(mmol/L)-0.1530.1380.2060.0550.2320.031*-0.0610.559-0.0510.6270.0900.384-0.0180.862
注:*P<0.05。
2.5 尿酸与骨密度的多元线性回归分析
男性中,模型1为未控制模型,尿酸与腰椎BMD呈正相关,调整R2=0.266,P<0.05;在模型1的基础上控制年龄、糖尿病病程、BMI的影响,模型2中调整R2=0.297,P<0.05;模型3中,在模型2的基础上再控制HbAlc、TC,调整R2=0.446,P<0.05,尿酸与腰椎骨密度仍呈正相关。女性中,模型1中尿酸与腰椎BMD呈正相关,调整R2=0.244,P<0.05;控制年龄、糖尿病病程、BMI后,模型2中调整R2=0.287,P<0.05;模型3中,再控制HbAlc、FPG、Hcy、TC,调整R2=0.446,P<0.05,尿酸与腰椎骨密度仍呈正相关。见表5。
表5骨密度与血尿酸的多元线性回归分析
Table5Multivariate linear regression analysis of BMD and uric acid
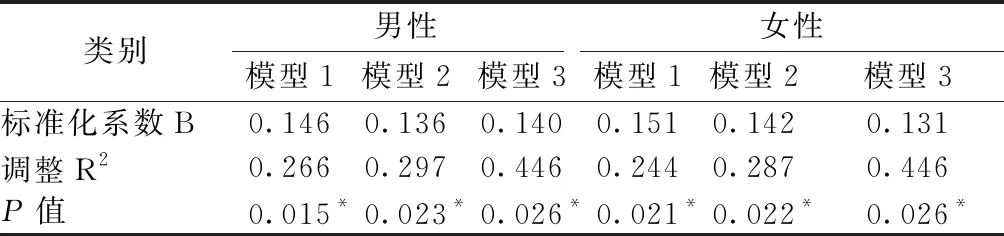
类别男性女性模型1模型2模型3模型1模型2模型3标准化系数B0.1460.1360.1400.1510.1420.131调整R20.2660.2970.4460.2440.2870.446P值0.015*0.023*0.026*0.021*0.022*0.026*
注:*P<0.05。
2.6 血尿酸与骨密度的ROC工作曲线
男性中,以血尿酸为检验变量,以是否存在骨质疏松为状态变量,行ROC曲线分析,得出曲线下面积(AUC)为0.653,P=0.017,提示血尿酸对骨质疏松有预测价值。Youden指数最大为0.349,对应的UA水平为345 μmol/L,灵敏度为52.0%,特异度为82.9%。见图1。女性中,AUC为0.725,P=0.001,Youden指数最大为0.461,对应的UA水平为315 μmol/L,灵敏度为60.4%,特异度为14.3%。见图2。
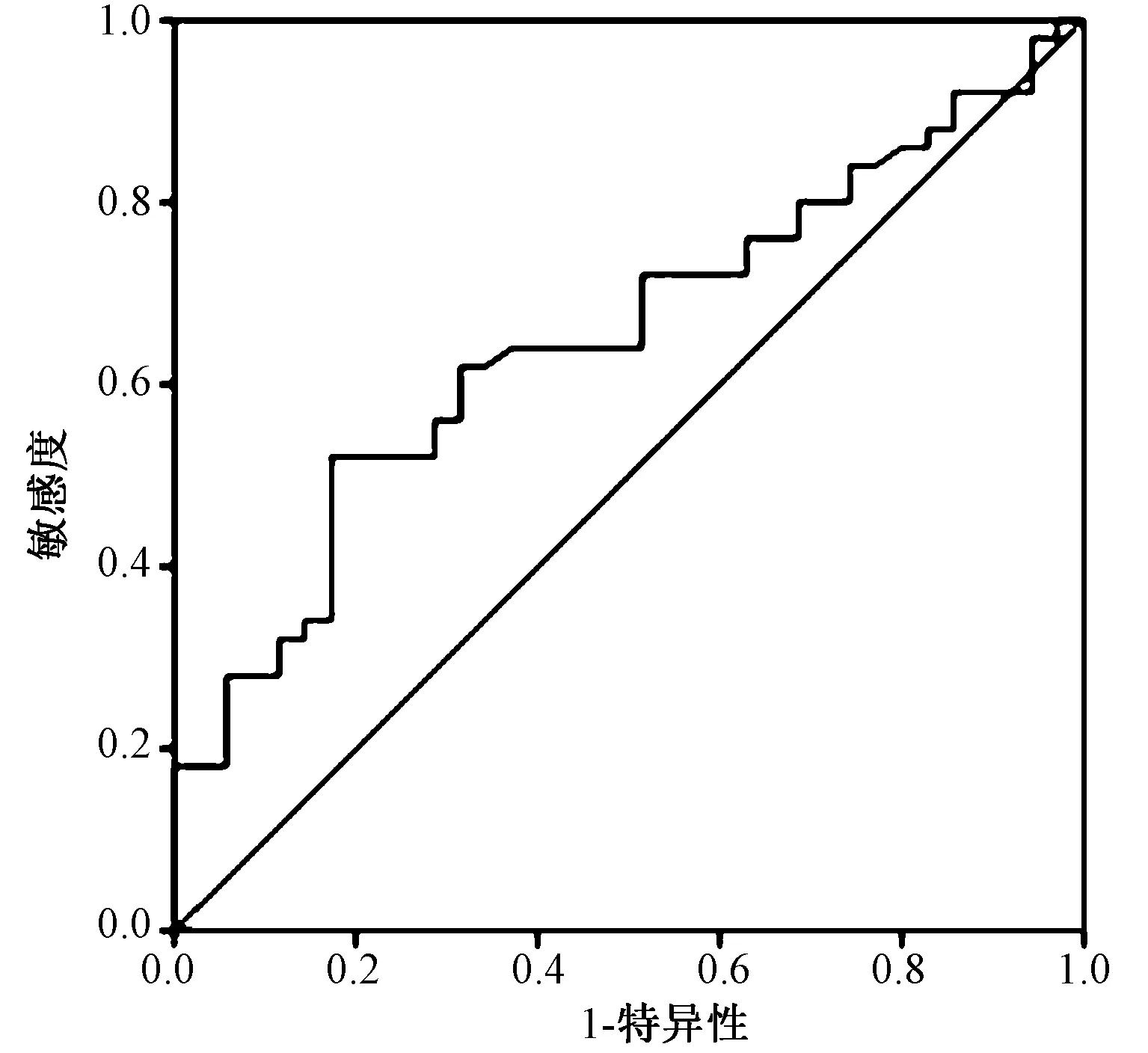
图1 男性尿酸与骨密度ROC曲线Fig.1 ROC curve of uric acid and bone mineral density in males
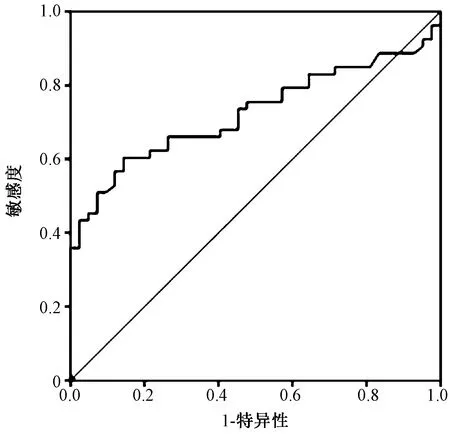
图2 女性尿酸与骨密度ROC曲线Fig.2 ROC curve of uric acid and bone mineral density in females
3 讨论
代谢综合征(metabolic syndrome,MS)是一组以中心性肥胖、血脂代谢紊乱、高血压、胰岛素抵抗为主要特点的代谢症候群。其中,高尿酸血症与糖代谢紊乱及骨代谢的关系引起国内外广泛的关注。
目前尿酸与骨密度的关系尚无统一定论。Muka等[1]指出,高水平的血清UA与较高的BMD有关,并可能是骨骼新陈代谢的一个保护性因素。Nabipour等[2]认为,血清UA水平与不同骨骼部位的骨密度及骨代谢指标[Ca2+、PTH、25(OH)D]呈正相关,且较高的血清UA水平可使椎体及非椎体骨折发生率下降。其他研究[3-4]也证实了尿酸的骨保护作用。然而,Mehta等[5]发现,尿酸和男性髋骨骨折之间呈“U”型关系,尿酸在最高四分位数和参考值之间时,髋部骨折风险发生率明显提高。而Veronese等[6]、Lane等[7]认为尿酸与随访多年的骨质疏松性骨折之间无明显关系。本研究得出无论男女,尿酸与腰椎骨密度均呈正相关,但未研究其与骨折发病率的关系。
尿酸引起骨密度增加的机制尚未完全明了。目前普遍接受的是与尿酸的抗氧化性有关[4],其作为一种内源性抗氧化因子,通过清除氧自由基,抑制氧化应激,减少破骨细胞前体氧自由基的生成,抑制破骨细胞产生,从而降低骨转换率。我国学者从分子及细胞层面进一步阐述了可能原因。朱晓琳等[8]实验说明在体外尿酸对人骨髓间充质干细胞(hBMSCs)的成脂分化有负向调控作用;李百举等[9]认为,尿酸通过下调11β-HSD1 mRNA的表达促进hBMSCs向成骨细胞的增殖和分化,且具有浓度和时间依赖性。张山山等[10]、王潇丽等[11]进一步提出尿酸可能通过Wnt信号通路及促进Cbfcd/Runx2的高表达而促进hBMSCs的成骨分化。
由于骨转换指标较高的敏感性及特异性,其对骨质疏松症的早期诊断、疗效评估、预测骨折风险等方面具有重要作用。现普遍推崇分别用β-CTX和PINP作为骨吸收和骨形成的最敏感标志物[12]。PTH、25(OH)2D3、骨钙素则具有两重性[13]。持续大剂量的PTH可促进骨吸收,间歇性小剂量PTH促进骨形成;生理剂量的25(OH)D3可促进成骨细胞的增殖、分化及骨基质形成,过量则激活破骨细胞活化,诱导骨吸收。骨钙素同时参与了骨形成及骨吸收过程。ALP则由于其分布广泛,单纯检测缺乏特异性,仅作为辅助性指标。
本实验由于样本量偏少,病源单一,没有控制不同降糖方案、肾脏损害程度等其他混杂因素,具体实验设计仍有待改进。虽然越来越多的证据表明正常偏高的血尿酸水平更有利于骨量的维持,然而两者的确切关系、可能机制以及2型糖尿病患者合适的血尿酸阈值等问题仍有待于更多基础研究及更为严谨的实验设计进一步完善。
