膝关节置换术引流管位置对疼痛的影响
2020-03-18田晓霞刘磊李静田更双白伟侠
田晓霞 刘磊 李静 田更双 白伟侠
随着人口老龄化进展,膝骨性关节炎发病率日益增高,已成为影响中老年人群生活质量、加重社会和家庭经济负担的主要疾病之一[1]。膝骨性关节炎又称增生性膝关节炎、老年性膝关节炎,是膝关节关节软骨发生原发性或继发性退变引起的慢性退行性骨关节病。膝骨性关节炎多发生在中老年人群,起病缓慢,女性多于男性,发病率随年龄而增加, 60岁以上人群中患病率可达50%,75岁以上人群可达80%。人工全膝关节置换术可以解除关节疼痛,改善膝关节稳定性和活动度,提高患者生活质量,是重度膝骨关节炎的有效治疗方法。研究发现约有90%的骨关节炎患者可通过人工膝关节置换缓解疼痛,重建关节功能[2]。关节置换术后疼痛、感染、血肿、伤口不愈合等不良并发症随之而来。术后早期常伴随大量的血液流失。由于伤口内血肿是感染细菌的良好培养基,因此许多学者认为术中放置引流管能够降低血肿和伤口感染等并发症的发生率,而在人工关节置换术中得到广泛应用[3,4]。由于膝关节置换手术创面大,软组织损伤多,术后早期常带伴有伤口的中重度疼痛,然而膝关节置换术后置管引起的疼痛也是不容忽视的,为进一步评价引流管在人工膝关节置换中的作用,本研究分析术中引流管放置位置的不同对术后不同时间段伤口疼痛程度的影响,报告如下。
1 资料与方法
1.1 一般资料 选取2018年5~7月在我科行全膝关节置换的患者57例,其中男8例,女49例;年龄55~81岁。采用随机数字表法将引流管放置在外侧的患者30例为试验组,引流管放置在内侧的患者27例为对照组,2组患者年龄、性别比差异无统计学意义(P>0.05)。见表1。

表1 2组一般资料情况 n=57
1.2 纳入与排除标准
1.2.1 纳入标准:①确诊为膝关节重度骨性关节炎,无严重内外翻畸形,保守治疗无效,行全膝关节置换术;②腰硬联合麻醉;③手术均由同一组医师完成;④除膝关节疼痛外无影响患者疼痛水平的其他疾病;⑤能正常沟通交流并积极配合疼痛评估的患者。
1.2.2 排除标准:①长期服用抗炎镇痛药者;②有精神障碍,无法配合评分者;③类风湿和强直性脊柱炎等免疫性疾病的患者;④二次翻修的患者。
1.3 手术要点及术后处理 患者采用腰硬联合麻醉,术前30 min给予抗生素输注1次,手术入路采用膝关节前正中切口, 经髌旁内侧入路显露,股骨侧髓内定位,定位杆入髓点在植入假体前用骨栓封闭,胫骨侧髓外定位,置入膝关节表面置换假体,骨水泥固定,修整髌骨关节面不置换髌骨。试验组引流管置于切口近端外侧,从股外侧肌肌层穿入关节囊,外接一次性负压引流袋。对照组引流管置于切口近端内侧,从股内侧肌肌层穿入关节囊,外接一次性负压引流袋。闭合切口前伤口周围局部罗哌卡因浸润。依次缝合关节囊、皮下组织及皮肤。关节囊缝合完毕后,关节腔内注射氨甲环酸1 g。纱布覆盖,伤口弹力绷带包扎,膝关节周围再次弹力绷带加压包扎。术后引流管夹闭6 h,术后8 h松解外层弹力绷带,术后24 h拔除引流管。术后12 h起应用利伐沙班5 mg抗凝治疗,之后改为10 mg,每晚1次,预防术后发生深静脉血栓。
1.3.1 早期疼痛管理:①疼痛教育:对患者开展个体化的疼痛教育,使患者了解和掌握更多疼痛管理的相关知识,在疼痛早期开始应用止疼药物,消除止疼药物影响伤口愈合的错误观念,预防患者长期慢性疼痛的发生。②止疼药物的应用:患者术前1 d均常规口服依托考昔60 mg,术后均常规口服依托考昔60 mg每晚1次,主诉疼痛者临时应用帕瑞昔布钠40 mg肌内注射,增加口服曲马多100 mg每早1次。
1.3.2 功能锻炼:患者术毕回房后给予气压治疗,以后每天2次,促进血液回流,消除肿胀。术毕回房即开始进行踝泵运动10个/组,每组间隔1 min,5组/次,4次/d;直腿抬高运动(家属可辅助)5个/组,每组间隔1 min,5组/次,4次/d。术后24 h拔除引流管后开始逐渐下地活动,在康复护士的指导下进行膝关节的屈曲练习,10 min/次,3次/d,屈曲练习结束后给予冰敷30 min,以减轻疼痛,缓解肿胀。功能锻炼遵循循序渐进原则。
1.4 观察指标 (1)疼痛评估采用VAS评分,将疼痛程度用0~10共11个数字表示,0表示无痛,10代表最痛。于术后12 h、24 h、48 h、72 h记录引流管处伤口的VAS评分。(2)测量术侧膝关节术后12 h、24 h、48 h、72 h的肿胀情况,测量方法为(膝关节上10 cm+下10 cm腿围)/2。(3)术后24 h拔除引流管时记录引流量。(4)关节综合评分:采用AKS膝关节功能评分(the american knee society knee score),该评分包含两大部分:(1)膝关节评分,包括膝关节疼痛、膝关节活动度以及膝关节稳定性的定量评分;(2)膝关节功能评分,包括行走能力和上下楼的能力,评分包括疼痛、功能、关节活动度、肌力及屈曲畸形和关节稳定性等方面,膝关节评分和膝关节功能评分满分分别为100分,患者于术后14 d、3个月及6个月随访时测量患膝关节评分,分组比较。患者均在6个月随访时进行膝关节功能评分进行比较。
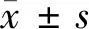
2 结果
2.1 2组患者VAS评分比较 试验组24 h VAS评分为0.0(4.0)、48 h VAS评分为0,均低于对照组,差异有统计学意义(P<0.05)。12 h VAS、72 h VAS比较差异无统计学意义(P>0.05)。见表2。

表2 2组患者VAS评分比较 M(QR)
2.2 2组患者AKS评分比较 2组患者术后6个月的膝关节功能评分和2组患者术后14 d、3个月、6个月的膝关节评分比较差异均无统计学意义(P>0.05)。见表3。
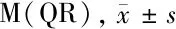
表3 2组患者AKS评分比较 n=57,分,
2.3 2组患者肿胀值、引流液水平比较 2组肿胀值和引流液水平比较,差异无统计学意义(P>0.05)。见表4。
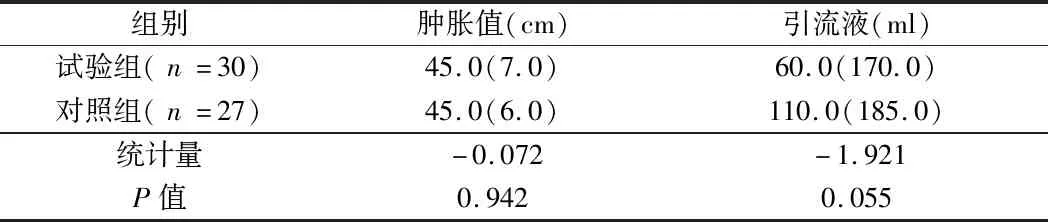
表4 2组肿胀值和引流液水平比较 M(QR)
3 讨论
伤口引流是外科治疗中的一项常规技术。Waugh等[4]最早提出负压引流在骨科手术中的应用,在骨科手术后使用引流管时观察到使用引流管的患者疼痛肿胀和感染等并发症的发生率更低,同时软组织愈合情况和下肢活动情况更好。此后闭式引流开始常规用于预防血肿形成,降低感染风险并加速伤口愈合。在随后时间里,许多研究开始比较初次全膝关节置换术后是否使用闭式引流的临床效果。虽然术后引流并不能增加膝关节置换术后患者的整体获益[5],但是大部分学者认为使用闭式引流可以限制血肿的形成,降低感染的风险,并改善手术后的关节运动范围,有助于患者功能康复[6-9]。研究显示膝关节置换术的总失血量包括隐性失血和引流管引流的伤口局部出血,平均可达1 400 ml,而引流管对于防治术后关节积液、伤口肿胀等并发症具有重要意义[10]。Kim等[7,11]一项纳入96例髋关节置换的研究发现,放置引流管能显著降低关节血肿、皮下淤斑和伤口周围软组织肿胀的发生率,由此推荐髋关节置换常规放置引流;同样,在针对膝关节置换的研究中,发现未放置引流管的伤口渗出量会明显增加,伤口周围有更多的血肿及淤斑形成,还出现2例继发性感染。因此作者推荐在膝关节置换常规放置引流,以减少膝关节深部感染的发生率。但是有关引流管放置位置的研究笔者所见相对较少,大部分医生传统将引流管放置在内侧。本研究结果显示,引流管至于膝外侧可以显著降低患者的疼痛,试验组与对照组肿胀值和引流量比较差异无统计学意义,表明外侧置入引流管也可以充分引流。
疼痛是组织损伤或潜在组织损伤所引起的不愉快感觉和情感体验,疼痛会引起机体明显的应激反应,会导致强烈的情绪反应,还会使人体蛋白下降,使机体免疫机能下降[12]。疼痛已经成为继体温、脉搏、呼吸、血压四大生命体征之后的第五大生命体征[13]。全膝关节置换术患者年龄老龄化,机体抵抗性及耐受性相对较低,术后疼痛是导致患者满意度下降的主要原因。术后剧烈疼痛主要是由于术中骨质骨膜及软组织的创伤、假体的植入、术后炎性反应及术后早期功能锻炼引起。因此,术后减少患者的疼痛,不仅可以提高患者的功能锻炼效果,也能促进患者的早日康复。人工膝关节置换的主要目的是减轻疼痛,改善功能、矫正畸形等,其术后疼痛是影响功能恢复的主要因素,Browne等[14]研究表明人工全膝关节置换后约60%的患者有严重影响,大约30%的患者有中度疼痛,患者由于疼痛而减少主动锻炼或不敢进行早期康复训练,同时增加卧床时间,导致下肢深静脉血栓发生率增加。本研究结果表明全膝关节置换术中引流管放置在膝关节外侧比内侧更能减轻患者引流管伤口处的疼痛,促进了患者的功能锻炼和膝关节功能恢复。
引流管放置在外侧可减少疼痛,可能与膝关节上内侧神经分布相比于外侧更密集有关。膝关节部神经分布可以分为浅 、深2层 。浅层由股部前方皮神经和股后皮神经组成 , 深层由关节支组成。膝内侧部浅层神经为股内侧皮神经、隐神经分支等分布。深层神经分布到关节周围韧带、关节囊及进入关节内的关节支。膝后外侧区主要由腓总神经关节支支配。膝内侧主要由隐神经分支支配。膝上内侧神经相比于外侧神经分布更广,可能是内侧放置引流管比外侧疼痛的原因之一。
引流管放置在外侧可减少疼痛的另一个原因可能与术后患者直腿抬高练习有关。股四头肌包括股内侧肌、股外侧肌、股直肌、股中间肌四个部分,分别有不同的起点而又有共同的止点止于髌骨边缘,根据这些形态结构的特征,推测各部分肌在功能上有其独立性。Hallisey等在1987年提出股外侧肌斜束,该研究认为斜束与股外侧肌主要肌束分开,是解剖结构的一个独立组成。在附着于髌骨之前,外侧肌间隔与股外侧肌斜束之间呈指状交叉,使其为伸膝装置提供了一个直接向外侧牵拉髌骨的力量。股内侧肌对维持髌骨稳定性有很重要的作用,股内侧肌肌纤维分为上部的纵头和下部的斜头两部分,纵头肌纤维收缩时牵拉髌骨向上,主要参与伸膝运动;斜头肌纤维收缩时牵拉髌骨向内,固定髌骨并抵消股外侧肌对髌骨向外的拉力[15]。因此,直腿抬高练习时股内侧肌比股外侧肌的收缩力更强,可能是内侧放置引流管比外侧疼痛的原因。
AKS评分系统是在John N.Insall等专家牵头下,美国膝关节协会(the American Knee Society)于1989年提出的一项膝关节综合评分标准系统,评分内容包括膝关节评分和功能评分两大项。相比于之前广泛使用的美国特种外科医院膝关节评分(Hospital for Special surgery Knee Score,HSS),该评分系统解决了后者因为患者年龄增大导致评分显著下降造成的明显偏移,自从问世以来被广泛应用于膝关节置换术前和术后的膝关节评分。AKS评分将膝关节评分和膝关节功能评分分开。膝关节功能评分仅包含疼痛、稳定性和活动范围三个打分项,屈曲挛缩、伸直滞缺和下肢力线不正作为减分项;获得满分的膝关节要求下肢力线良好、患膝不痛、活动范围达到125°且膝关节前后和侧方保持稳定。膝关节功能评分只包含行走距离和爬楼梯能力的评定,任何辅助行走的工具都被视为减分项;该大项获得满分要求膝关节行走距离不受限制且无需扶手自由上下楼梯。本研究中心两组患者术后6个月随访时,AKS评分无显著差异,可以说明外侧放置引流管也可以充分引流关节腔积液,促进患者早日进行康复锻炼,获得满意的膝关节及功能评分,提高生活质量。
然而,这项研究也有一定的局限性。首先,样本量较小,未纳入更多的临床数据。其次,患者疼痛阈值不一,且部分患者联合应用多种镇痛药物,VAS评分结果出现偏倚。此外,患者随访时间较短,也可能对结果造成偏移,影响实验结果。如需得到更精确的研究结论可能需要进一步增加收集的病例数。
结果显示,与引流管放置于内侧相比,外侧置管术
后12 h和72 h的VAS评分、肿胀值和引流量、AKS评分比较无统计学差异,而术后24 h和48 h的VAS评分低于内侧置管组,差异有统计学意义。研究表明,引流管放置在外侧可以减轻患者引流管伤口处的疼痛,有助于患者的快速康复。
