104例药物性肝损伤的病例分析
2020-03-13宋艳艳张江红杨新强杨志福文爱东山西省长治市人民医院药剂科山西长治0000山西省长治市北大医疗潞安医院药剂科山西长治00武汉市第三医院药学部湖北武汉000解放军第9医院新疆库尔勒8000解放军第97医院新疆喀什800空军军医大学西京医院药剂科陕西西安700
王 洁,宋艳艳,李 颖,张江红,杨新强,乔 逸,杨志福,文爱东(.山西省长治市人民医院药剂科,山西 长治0000;.山西省长治市北大医疗潞安医院药剂科,山西 长治 00;.武汉市第三医院药学部,湖北 武汉 000;.解放军第9医院,新疆 库尔勒 8000;.解放军第97医院,新疆 喀什 800;.空军军医大学西京医院药剂科,陕西 西安 700)
药物性肝损伤(drug-induced liver injury,DILI)是指由各类处方或非处方的化学药物、生物制剂、传统中药(traditional Chinese medicine,TCM)、天然药物(natural medicine,NM)、保健品(healthcare products,HP)、膳食补充剂(dietary supplement,DS)及其代谢产物乃至辅料等所诱发的肝损伤[1]。近年来,由于药物种类的不断增加,新药的不断涌现及各类保健药物的应用,药物性肝损害的发病率明显增高。笔者对本院104例药物性肝损伤住院病历进行回顾性分析,探讨药物性肝损伤的临床特点,以期为临床合理用药提供参考。
1 材料与方法
1.1 一般资料
收集整理2016年1月-2018年12月我院消化内科住院收治并确诊的药物性肝损伤患者病历信息,共计104例,其中男性41例(39.42%),女性63例(60.58%),年龄18~71岁,平均年龄(46.8±13.4)岁,其中以18~44岁年龄段发生药物性肝损伤居多(42.30%),详见表1。

表1 患者年龄和性别分布Tab 1 Distribution of age and gender in patients
1.2 诊断标准
根据中华医学会肝病分会药物性肝病学组2015年版《药物性肝损伤诊治指南》[1]确定诊断标准:①全面细致追溯可疑药物应用史,包括药物种类、剂量、疗程、起止日期、以往肝毒性信息、再用药反应;②具有肝损伤的症状、体征特点,实验室检查以及B超、CT、MRI等辅助检查结果符合肝病特征;③除外其他原因的肝损伤,包括病毒性肝病、酒精性肝病、自身免疫性肝病、胆汁淤积型肝病和遗传代谢性肝病等[2]。
1.3 临床分型
采用国际医学科学组织委员会和《药物性肝损伤诊治指南》[1]药物性肝损伤的分型标准,将药物性肝损伤分为如下三型:①肝细胞型:ALT≥3×ULN(正常值上限),且R[R=(ALT实测值/ALT ULN)/(ALP实测值/ALP ULN)]≥5; ②胆汁淤积型:ALP≥2× ULN,且R≤2;③混合型:ALT≥3×ULN,ALP≥2×ULN,且2 < R < 5。
1.4 疗效判断标准
治愈:临床症状、体征完全消失或明显改善,肝功能基本恢复正常;好转:临床症状好转,肝功能指标较治疗前下降 > 50%;无效:症状、体征无改善,肝功能指标无明显改善或加重;死亡:住院期间死亡。
1.5 研究方法
采用回顾性调查方法,查阅病历,根据诊断标准纳入确诊病例,记录患者性别、年龄、原发疾病、用药史、临床表现、肝功能检测结果、有无做肝脏穿刺活检术明确病因、治疗经过(治疗药物及是否做人工肝治疗)以及转归等。根据《药物肝损伤诊治指南》[1]中推荐的因果关系评估方案,采用RUCAM量表进行评分。该量表将药物与肝损伤的因果相关分为5 级,极可能:> 8分;很可能:6~8分;可能:3~5分;不太可能:1~2分;可排除:≤0分。
2 结果
2.1 药物性肝损伤的性别分布
病例中药物性肝损伤的患者中女性多于男性,女男性别比为1.54∶1,表明女性更易发生;其中又以18~59岁年龄段发生药物性肝损伤居多(80.76%)。
2.2 引起药物性肝损伤的分类情况
本组病例中导致肝损伤共涉及14大类,具体品种40余种。位列前4位的药品为:①中草药及中成药63例(60.60%);②非甾体抗炎药20例(19.23%);③保健品6例(5.77%);④抗心血管疾病药3例(2.88%)。其他还有抗结核药、助消化药、免疫抑制药等,详见表2。
104例患者中,超剂量用药或不合适的合并用药主要是非甾体抗炎药。有20例患者是因服用了非甾体抗炎药而导致肝损伤,其中有1例是一次服用了20片对乙酰氨基酚片所致,1例是由于间断发热两个月余,每日口服1片乙酰氨基酚片连服2个月所致,其余18例均是由于合并使用非甾体抗炎药两药联用所致。
2.3 临床表现
药物性肝损伤无特异性症状。患者临床表现及例数详见表3。104例患者中,有临床症状者98例次(94.20%),其中皮肤巩膜黄染71例次(72.4%),乏力41例次(41.8%),食欲不振或食欲下降者34例次(34.7%),腹痛、腹胀或上腹部不适27例次(27.5%),尿黄或尿呈浓茶色13例次(13.3%),皮肤瘙痒7例次(7.1%)。另有6例(5.8%)患者无明显临床症状,仅在进行肝功能检查时发现指标异常。这说明药物性肝损伤临床表现差异大,疾病的严重程度因人而异,隐匿性强,对于无明显临床症状者容易造成漏诊。因此建议医务工作者在诊治药物性肝损伤过程中应仔细询问患者用药史,分析药物与疾病的相关性,排除病毒性肝炎、酒精性肝病、自身免疫性肝病以及肝胆恶性病变等疾病,及时明确诊断,停用可疑药物,积极治疗。

表2 导致药物性肝损伤的分类情况Tab 2 Classification of drug-induced liver injury
2.4 分型
肝细胞损伤型90例(86.5%),胆汁淤积型10例(9.6%),混合型4例(3.9%)。药物性肝损伤的类型主要是肝细胞损伤型(90例,86.5%),这与王艳等[3]研究结论一致。
2.5 患者用药至发病时间
根据RUCAM量表对药物与肝损伤的因果关系进行判定,若肝损伤反应出现在开始服药前,或停药后>15 d(肝细胞损伤型)或>30 d(胆汁淤积型),则应考虑肝损伤与药物无关,不应继续进行RUCAM评分。104例患者发生肝损伤的时间为:用药开始(连续用药)后1周以内出现临床症状的有15例(14.42%),1-4周内的有55例(52.88%),4-12周内的有13例(12.50%),>12周的有3例(2.89%);停药后1周以内出现临床症状的有15例(14.42%),>1周的有3例(2.89%),见表4。从表4可见,患者发生肝损伤的时间多发生在用药开始(连续用药)的1-4周内。

表4 患者用药至发病时间及其例数分布Tab 4 Distribution of the time from using medication to the onset of disease and numbers of the patients
2.6 诊治及转归
根据最新的药物性肝损伤诊治指南的观点[1],对于难以确诊的病例,必要时可行活检。本组病例中,104例患者中有37例(35.6%)患者因诊断困难行肝脏穿刺活体组织学检查,经组织病理学证实为化学毒物损伤。但RUCAM因果关系评估表中,并未将肝脏穿刺活体组织学检查纳入评分表。可能是由于考虑到该项检查为有创性、技术要求高、费用高、患者不容易接受,在临床上没有普遍开展等原因。
发现药物性肝损伤后,立即停用导致肝损伤的药物,采取保肝、降酶、退黄等药物治疗;停用肝损伤药物、使用保肝、降酶、退黄药物后生物化学指标改善不明显甚至继续恶化的患者,充分权衡治疗收益和可能的不良反应之后,使用了激素冲击治疗(27例,26.0%);使用激素后病情仍然控制不佳的患者(22例,21.2%)采用了人工肝治疗;104例患者中有6例患者无明显临床症状,仅在进行肝功能检查时发现指标异常,这些患者因转氨酶异常入院,入院后给予降酶保肝治疗,转氨酶基本恢复正常后出院。104例患者使用的保肝药物有还原型谷胱甘肽、异甘草酸镁、门冬氨酸鸟氨酸、多烯磷脂酰胆碱、促肝细胞生长素注射液、丁二磺酸腺苷蛋氨酸、水飞蓟素、甘草酸二铵、双环醇和熊去氧胆酸等。
本组病例经过治疗后绝大多数预后良好,总有效率为96.2%。104例患者中,出院时好转100例(96.2%),该100例患者出院后继续口服退黄降酶保肝药物治疗;无效4例(3.8%),该4例患者因短期治疗效果不明显,拒绝继续治疗,自动出院。治疗无效的4例患者中有1例是由于服用了腰膝痛胶囊(含首乌、三七等成分)导致了肝损伤,3例均是由于同时服用了两种非甾体抗炎药导致了肝损伤。
2.7 因果关系评价
根据《药物性肝损伤诊治指南》[1],推荐采用RUCAM量表对药物与肝损伤的因果关系进行综合评估,因果关系评价结果见表5。15例患者(14.4%)因果关系为极可能,89例患者(85.6%)因果关系为很可能。故104例患者均可以确诊为药物性肝损伤。
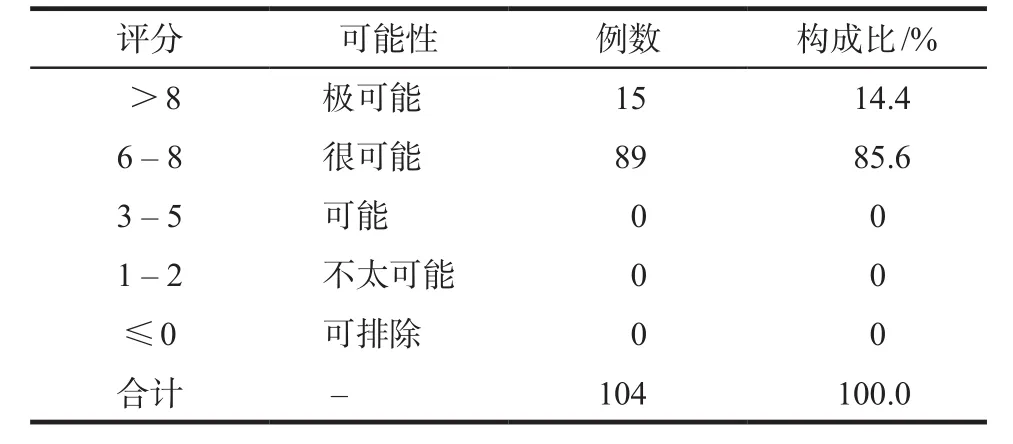
表5 RUCAM因果关系评分Tab 5 RUCAM causal score
3 讨论
3.1 关于中药引发肝损害的讨论与建议
病例中由于服用中草药及中成药引起的药物性肝损伤比例最高,而其中又以中草药汤剂、含首乌中药制剂、含三七中药制剂引起的药物性肝损伤比例最高。传统的观念认为中药为天然药物,其安全有效,不良反应比西药小,但其实相比化学药,中药的成分繁杂,药理活性复杂,提纯技术和精度有限,剂型、剂量、配伍变化多,不良反应难以预测。全世界已发现350多种植物含具有肝脏毒性的生物碱,国内报道引起肝脏损害的单味中药有50多种,中草药引起的肝脏损害发病数量和危害程度已是一个不容忽视的问题[4-9]。医生在开具含首乌、三七等中草药或中成药时,应控制好用药剂量,并告知患者用药期间定期监测肝功能;其次对患者加强宣教和指导,告知患者若出现身体不适症状及时到正规医院就诊,遵医嘱服用药物,并定期复查;切勿乱服民间偏方,切忌自行服用药物。双管齐下,以减少中草药或中成药导致的药物性肝损伤。
3.2 关于非甾体抗炎药引发肝损害的讨论与建议
病例中非甾体抗炎药引起的药物性肝损伤,主要有对乙酰氨基酚、尼美舒利、安乃近等。其中含对乙酰氨基酚制剂引起的药物性肝损害所占比例最高。对乙酰氨基酚也称之为扑热息痛、醋氨酚等,是目前常用的解热镇痛药,是大多数常用感冒药(如速效感冒胶囊、复方氨酚烷胺片、感冒通等)的主要成分,也是临床引起DILI最常见的药物[10-11]。因其能够有效缓解疼痛和退热,对胃肠道刺激性小,口服吸收快速、完全,体液中分布均匀,而被广泛用于感冒发烧、关节痛、神经痛、偏头痛等,是治疗上呼吸道感染及解热镇痛类药物中最广泛使用的药物。正常剂量下是安全的,但大剂量或长期服用可引起药物性肝损伤。由于人们对其缺乏认识,有人认为两种感冒药同时服用能尽快好转;也有人认为病好了后再继续服药一周,巩固治疗没有坏处,但这些做法或加大了药物剂量,亦或是延长了服药时间,均是造成药物性肝损伤的重要原因。所以应对大众加强宣教和指导,告知其非甾体抗炎药尤其是含对乙酰氨基酚制剂长期、大量、重复服用会造成肝毒性,切勿长期、大量服用或同类药物合并使用。
3.3 关于保健品引发肝损害的讨论与建议
近年来随着公众对健康的关注度日益增加,保健品越来越广泛地应用到老百姓的养生与保健当中,无病滥用、超量服用保健品非常普遍,保健品所致肝损伤的报道也逐渐增多[12-13]。本组病例中导致肝损伤的保健品有玫瑰果精华胶囊、天山雪菊、熊胆粉、保健品食用菌、蜂胶和百眠灵等。医务工作者应对大众加强宣教与指导,让大众意识到服用保健也需把握适应证,不能滥用,更不能超剂量服用,应在正规医院、正规医师指导下服用。
3.4 其它药物引发肝损害的讨论与建议
病例中导致肝损伤的药物还有心血管类药物、抗结核药、助消化药、免疫抑制药、降糖药、抗抑郁药、治疗甲亢药物、抗肿瘤药、苗药等,毒物有甲醛、农药以及染发剂等。甲醛可导致肝损伤,李亚琳[14]建立了液态甲醛诱导小鼠肝损伤及其纤维化模型,研究表明甲醛可以导致小鼠肝损伤及纤维化。农药成分复杂,属于毒物的一种,长期接触会对人体产生不利影响,本组病例中有1例因长期接触农药引发肝脏损伤;染发剂成分复杂,多含有对苯二胺、对苯二酚、间苯二酚、对氨基苯酚、异丙醇及铅等多种有害物质。这些成分除可诱发细胞突变外,尚可引起特异质患者发生严重的过敏反应及中毒性肝炎。反复染发可导致肝损伤已有报道[15-16]。所以应对大众加强宣教,避免长期居住在高甲醛的环境中;避免接触农药,必须接触时一定要做好防护措施;肝病患者应绝对避免高甲醛环境和喷洒农药;应避免染发,如必须染发,应尽量减少染发次数,以免造成肝脏损伤。
4 结论
药物性肝损伤重在预防,医生应重视药物肝毒性,合理开具药物,避免滥用药物,同时应注意药物的相互作用,减少联合用药所致的DILI的发生,同时应密切注意患者用药后的不良反应,定期监测肝功能,及早发现和诊断药物性肝损伤,当DILI发生后应全面权衡利弊,尽早停换药物,以确保患者用药安全;临床医药工作者应积极向患者宣传合理用药的重要性,提醒患者严格按照药品说明书用药或遵医嘱服药,提高患者依从性,让大众意识到西药、中草药、保健品、甲醛、农药及染发等都有肝毒性的风险,需把握适应证,不能滥用药物,避免接触毒物。
