阴道残端三维适形近距离补量放疗中膀胱容量的变化对正常器官受量的影响
2020-03-13施润君周俊东杨益琴胡群超
陈 杰, 李 成, 管 建, 施润君, 周俊东, 杨益琴, 胡群超
(南京医科大学附属苏州医院 肿瘤放疗科, 江苏 苏州, 215000)
妇科肿瘤严重威胁女性身体健康,宫颈癌、子宫内膜癌发病率最高,宫颈癌术后存在高危因素和多个中危因素的患者需要行放疗[1-3], 其中对有高危因素及阴道切缘阳性的患者需补充阴道残端的近距离放疗[4], 以提高局部控制率。对于多数子宫内膜癌术后Ⅰ期患者,可以选择单纯阴道残端近距离放疗[5-7]。本研究观察对阴道残端三维适形近距离放疗时,不同膀胱容量对结肠、小肠、直肠、膀胱D2 cm3的影响。
1 资料与方法
1.1 一般资料
选择2019年1—7月在本科室行阴道残端近距离放疗的妇科肿瘤患者共15例,其中1例为子宫内膜癌术后患者,行单纯近距离治疗; 14例为宫颈癌术后患者,外放疗后行阴道残端近距离补量。患者平均年龄(57.9±12.8)岁。病理类型: 1例为子宫内膜样腺癌,其余14例均为宫颈鳞癌。宫颈癌分期: ⅠB期4例, ⅡA1期 7例, ⅡA2期2例, ⅡB期2例。
1.2 治疗方法
1.2.1 外放疗: 所有宫颈癌患者均采用外放疗,靶区包含髂内淋巴结区、髂外淋巴结区、骶前淋巴结区、闭孔淋巴结区、阴道残端、子宫旁,对于已经有髂内或髂外淋巴结转移的患者[8-9], 外放疗采用Varian Truebeam治疗。所有患者均采用调强放疗(IMRT)技术,处方剂量为6MV-X: 每25 Fx为45 Gy。
1.2.2 三维近距离治疗: ① 治疗时间。宫颈癌在外放疗4周或外放疗结束后加入近距离治疗,近距离治疗当日不行外放疗。子宫内膜癌采用单纯近距离治疗。② 治疗剂量。对于宫颈癌术后且病理报告提示手术切缘未见肿瘤细胞的患者,给予6 Gy×1 F; 对于镜下切缘阳性的患者给予6 Gy×3 F于子宫内膜癌术后单纯阴道残端近距离放疗的患者,给予6 Gy×6 F。③ 治疗具体实施。治疗前1 d嘱咐患者进食低渣饮食。治疗当日给予阴道冲洗,清洁灌肠。患者尿道口消毒后放置Foley导尿管,气囊内注入泛影葡胺5 mL, 排空膀胱。根据患者实际情况,选择直径为3.0或3.5 cm的阴道柱状体,使圆柱体与阴道紧密贴合,尽量不留气泡。④ CT扫描。排空膀胱后进行CT扫描,扫描层厚为2.5 mm, 扫描上界为阴道圆柱体上方4.0 cm, 下界为坐骨结节,再在膀胱内分别注射50、100、150 mL的生理盐水,在相同条件下进行CT扫描。⑤ 靶区及正常器官勾画。CT扫描结束后,由同一个医生勾画靶区,高危CTV为阴道柱状体外放0.5 cm, 再根据CT扫描结果及形态学结果调整靶区,由同一个医师做计划。正常组织勾画直肠、膀胱、乙状结肠、小肠。小肠勾画肠管。分别勾画至靶区结束或高危CTV向上或向下1 cm。⑥ 靶区及正常组织单次限量。高危CTVD92%≥6 Gy, 膀胱D2 cm3≤80~90 Gy, 直肠、乙状结肠D2 cm3≤70 Gy, 小肠D2 cm3≤75 Gy(D2 cm3是代表正常器官距放射源最近的2 cm3体积的剂量),宫颈癌放疗均为包括外照射剂量的等效生物剂量值(EQD2)。⑦ 治疗计划的制订。同一个物理师对同一患者膀胱排空时和50、100、150 mL时高危CTV及相应的正常器官进行设计计划,经过最优化后由医生确认,再次调整源的驻留时间优化计划后,选择1组膀胱状态进行正式治疗。同时把所有计划融合在一起分析。⑧ 治疗实施。将膀胱再次充盈到被选择计划的状态,进行治疗。
1.3 观察指标
分别比较膀胱排空状态与膀胱充盈 50、100、150 mL时危及器官(OAR)包括直肠、小肠、膀胱和乙状结肠的D2 cm3的差异。
2 结 果
与充盈50、100、150 mL相比,膀胱排空时小肠的D2 cm3显著升高(P<0.01), 但直肠、乙状结肠、膀胱的D2 cm3无显著改变(P>0.05), 见表1。膀胱充盈50、100、150 mL两两比较发现,膀胱充盈的3种状态并未改变小肠、乙状结肠、直肠和膀胱的D2 cm3, 差异均无统计学意义(P>0.05)。阴道残端近距离放疗时,膀胱充盈后并不能使膀胱后壁后移。
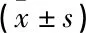
表1 膀胱排空状态和充盈50、100、150 mL时膀胱、直肠、小肠、乙状结肠D2 cm3的变化 CGy
与膀胱排空时比较, **P<0.01。
3 讨 论
对于子宫内膜癌术后大多数分期为 IA、IB期的患者,根据最新美国国立综合癌症网络(NCCN)指南可以选择阴道残端近距离放疗。目前国内由于设备原因,一般要求患者排空小便后再实施近距离放疗。研究[10]发现,宫颈癌根治性外放疗中,膀胱充盈后会使小肠的受照量降低,降低小肠的D2 cm3, 膀胱的充盈与否对直肠、乙状结肠的D2 cm3无明显影响,但膀胱充盈后,会提高膀胱的D2 cm3, 原因为膀胱充盈后会后移,从而使膀胱后壁距离靶区更近,更靠近高剂量区。本研究对于只放置阴道圆柱体施源器的阴道残端近距离放疗是否存在同样情况进行了初步研究。
本研究显示,膀胱充盈50、100、150 mL后,小肠上移,从而远离了高剂量区,降低了小肠的D2 cm3, 但并没有增加膀胱的D2 cm3, 主要原因为阴道中加入阴道膜并固定后,阴道膜很难被充盈的膀胱推动而后移,也同时避免了膀胱后壁后移。这与未手术切除的宫颈癌的外放疗[11]及近距离治疗不同[7, 10], 在外放疗过程中及近距离放疗中及膀胱充盈后,都会使膀胱后壁后移,从而影响肿瘤靶区及会提高膀胱后壁的剂量[12]。本研究中,在对阴道残端进行近距离三维适形近距离治疗时,膀胱充盈后可以明显降低小肠的D2 cm3, 直肠、乙状结肠、膀胱本身的受量无明显的改变。膀胱充盈50、100、150 mL后与膀胱排空相比,并未增加乙状结肠和直肠的D2 cm3。考虑到膀胱过度充盈后的不适感,本研究推荐膀胱充盈50 mL最为适合。有研究表明,直肠的D1 cm3在膀胱充盈100 mL时较膀胱排空时明显下降,D0.1 cm3、D1 cm3、D2 cm3均为正常组织的评价指标, GEC-ESTRO指南[13]建议D2 cm3为三维适形近距离放疗中评估正常组剂量的金标准。
值得注意的是,本研究观察到1例患者的乙状结肠由于走行变异,膀胱充盈50 mL生理盐水后,乙状结肠的D2 cm3较排空膀胱状态时有所下降,是否所有乙状结肠走行变异的患者都有这一结果,需要进一步的研究。
