微创经皮交叉螺钉内固定治疗DayⅡ型骨盆新月形骨折脱位的临床疗效研究
2020-03-08冯永增董效禹项光恒蔡乐益王鉴顺郭晓山
冯永增 董效禹 项光恒 蔡乐益 王鉴顺 郭晓山


[摘要] 目的 探討经皮空心螺钉内固定与切开复位内固定治疗Ⅱ型骨盆新月形骨折脱位的临床疗效。 方法 对2005年6月~2017年12月在温州医科大学附属第二医院骨科行手术治疗的66例Ⅱ型新月形损伤病例进行回顾性分析,其中40例患者行后路经皮交叉螺钉治疗(A组),采用俯卧位下1~2枚髂骨后部螺钉和1枚骶髂关节螺钉交叉固定;26例行切开复位内固定治疗(B组)。分别对两组患者术中及住院期间的各项指标、术后的影像学结果、临床效果及并发症进行比较。 结果 在手术时间、术中出血量、手术切口及住院时间等方面比较,A组均小于B组,差异均有统计学意义(P<0.01)。两组术后影像学评分及临床疗效评分比较,差异均无统计学意义(P>0.05)。两组手术总体并发症比较,差异无统计学意义(P>0.05)。 结论 微创螺钉交叉固定Day Ⅱ型骨盆新月形损伤具有满意的治疗效果。与传统的切复内固定相比,两者疗效相似,但其具有微创的优势,手术时间短,住院时间短,术中出血少等优点。
[关键词] Ⅱ型骨盆新月形骨折脱位;微创固定术;交叉螺钉固定;经皮内固定
[中图分类号] R687.3 [文献标识码] B [文章编号] 1673-9701(2020)34-0080-05
[Abstract] Objective To explore the clinical effects of percutaneous hollow screw internal fixation and open reduction and internal fixation in the treatment of Day type Ⅱ crescent fracture and dislocation of the pelvis. Methods A total of 66 cases of Day type Ⅱ crescent injury who underwent surgical treatment in the Orthopedics Department of the Second Affiliated Hospital of Wenzhou Medical University from June 2005 to December 2017 were retrospectively analyzed. Forty cases of them received posterior percutaneous cross screw treatment(A group), 1-2 rear iliac screws and one sacroiliac joint screw cross fixation in the prone position. Twenty-six subjects underwent open reduction and internal fixation(B group). The indicators during operation and hospitalization, postoperative imaging results,clinical efficacy results, and complications between the two groups were compared and analyzed. Results The operation time, intraoperative blood loss,surgical incision, and hospitalization time of A group were less than those of B group, and the differences were statistically significant(P<0.01). There was no statistically significant difference in postoperative imaging scores and clinical efficacy scores between the two groups(P>0.05). There was no statistically significant difference in the overall complications of surgery between the two groups(P>0.05). Conclusion Minimally invasive screw cross fixation of Day type Ⅱ pelvic crescent injury has a satisfactory therapeutic effect. Minimally invasive screw cross fixation has similar efficacy compared with traditional resection and internal fixation. Still, it has the advantages of minimally invasive, short operation time, fewer time of hospitalization, and less intraoperative bleeding.
[Key words] Type Ⅱ crescent fracture-dislocation of the pelvis; Minimally invasive fixation; Cross screw fixation; Percutaneous internal fixation
在骨盆骨折中,骶髂关节复合体的损伤较为常见,且形态多变,新月形骨折脱位是其中的一种特殊类型,由Borrelli等[1-2]在1996年首次报道。在骨盆的Yong-Burgess分型中,其归属于侧方挤压型(Lateral compression,LC)损伤中的Ⅱ型[3-4]。该类型损伤不仅累及髂骨骨折,同时合并有部分骶髂关节脱位,且往往伴有骨盆前环的损伤,其损伤机制较为复杂。以往认为该类型损伤仅存在旋转方向的不稳定,而在垂直方向是稳定的。Day等[5]根据新月形骨折累及骶髂关节(Sacroiliac join,SJ)的部位不同,将其分为3型:累及SJ前1/3为Ⅰ型,累及SJ中1/3为Ⅱ型,累及SJ后1/3为Ⅲ型。对于Ⅱ型损伤的治疗,虽然传统的切开复位钢板、螺钉内固定可以取得较好的疗效,但也存在手术创伤大,术中出血及术后并发症多等缺点[6-8]。
随着骨盆微创治疗的发展,采用经皮1枚螺钉固定骶髂关节,1~2枚螺钉固定新月形骨折的交叉固定方式治疗DayⅡ型损伤。在前期的有限元分析中,本研究团队已经证明了在Ⅱ型损伤的固定模型中,交叉螺钉固定的方式生物力学优势明显,但其临床应用具体疗效如何仍未明确[9]。因此,本研究收集了2005年6月~2017年12月在我科采用闭合复位、经皮固定(A组)治疗Day Ⅱ损伤患者的资料,并将同期采用传统切复内固定术(B组)患者的资料进行回顾性比较分析,旨在分析该类型损伤微创经皮螺钉内固定的应用疗效,现报道如下。
1 资料与方法
1.1 一般资料
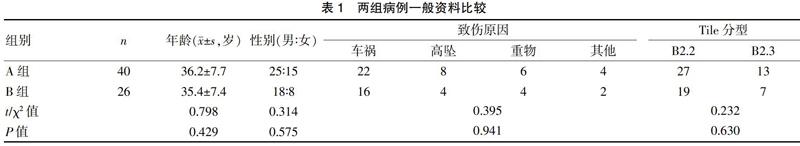
自2005年6月~2017年12月,按照以下标准选择住院手术的Day Ⅱ型骨盆新月形损伤患者共66例。其中行经皮交叉螺钉内固定治疗40例(A组),行切开复位内固定(包括前路和后路)治疗26例(B组)。纳入标准:经骨盆CT检查诊断为Day Ⅱ型损伤,年龄>18岁,无知名血管、神经损伤。两组患者年龄、性别,致伤原因、Tile分型等比较,差异无统计学意义(P>0.05),具有可比性。见表1。本研究经本院医学伦理委员会批准,且患者知情同意。
1.2 手术方法
纳入的66例DayⅡ型骨盆新月型损伤患者均伴有前环损伤,均先予以骨盆前环固定,再进行后方固定。其中46例患者行闭合复位经皮螺钉固定前环,12例患者行切开复位钢板螺钉内固定,8例患者因前环稳定未给予固定。
A组:麻醉成功后将患者置于碳纤制的手术床上,术中C臂机可完全透视。前环的复位及固定按照前面介绍的手术操作进行。对于后环可首先尝试手法复位,采用朝外方向推挤伤侧的髂骨。如徒手复位失败,可在髂嵴置入1枚施氏钉以便外旋髂骨进而达到复位的效果。如闭合复位失败,可采用小切口辅助复位,在髂骨后方做0.5 cm的小切口,置入顶棒将移位的新月形骨块进行推挤复位,同时结合下肢纵向牵引以辅助复位。经多角度透视达到满意复位后,通常先行经皮骶髂螺钉固定骶髂关节,再行经皮后方髂骨螺钉固定新月形骨折。
经皮骶髂螺钉固定的操作应尽量避开髂骨外板的骨折线,操作过程同常规骶髂螺钉置入。经皮置入后方髂骨螺钉的操作是先在透视结合触摸下找到合适进针点,一般定位于髂后上棘的中央侧,导针方向指向髂前下棘。术中应多次透视闭孔出口位,使导针位于泪滴中心;在髂骨斜位像上确保导针位于坐骨大切迹之上;在髂骨翼正位像上确认导针位于髂骨内外板之间。如新月形骨块较大,1枚螺钉无法提供足够的稳定性,可在第1枚导针附近置入第2枚导针,方向為其外上方1~2 cm处。经术中C型臂透视机确认导针位置良好,测深后拧入直径6.5 mm或7.3 mm的空心螺钉。
B组:本组中有10例患者采用前入路,16例患者采用后入路。前方入路手术切口起于髂前上棘向后做弧形切开,显露髂骨骨折端及前方脱位的骶髂关节,直视下确认骶髂关节满意复位。于骶髂关节前方使用1块3~4孔的重建钢板跨骶髂关节固定;然后再于髂翼边缘置入1块4~6孔的重建钢板固定新月形骨折。后方入路以髂后上棘为中心做一弧形切口,暴露并复位髂骨后部骨折端,最终固定可以采用2种不同方式:一种为采用两块4~6孔的重建钢板分别固定新月形骨折的两端;也可以采用空心螺钉贯穿结合重建钢板的方式进行固定;必要时可再加一枚空心螺钉固定骶髂关节。本组所有患者C型臂透视满意后结束手术,冲洗,放置创口引流管,逐层缝合。
1.3 术后处理
全部患者术后进行骨盆正位片,髂骨斜位,闭孔斜位X线检查。如患者条件允许,进行骨盆三维CT检查。B组患者采用头孢唑林1.0 bid静脉滴注48 h,预防切口感染[3],A组未使用抗生素;创口引流管根据引流情况在术后48 h内拔除。为避免下肢静脉血栓形成,术后如无明显禁忌证的患者,均采用低分子肝素进行抗凝治疗。术后第1天即可在床上进行下肢肌肉及翻身锻炼,切口愈合良好后出院。
1.4 围术期观察指标
两组患者围手术期观察指标包括:(1)术前等待手术的时间;(2)手术时间;(3)术中失血量;(4)切口长度;(5)住院时间。
1.5 术后随访及评价标准
所有患者均在术后6周、3个月、1年,1年以上则视患者具体情况进行门诊随访复查,影像学检查包括行骨盆正位X线,必要时行CT检查,功能评价采用Majeed评分。
1.5.1 影像学评价标准 根据Matta评分标准[10],在术后第2天拍摄的骨盆平片上观察,骨盆后环骨折端分离<4 mm为优,4~10 mm为良;11~20 mm为可;分离>20 mm为差。
1.5.2 功能评价标准 采用Majeed评分标准[11],根据患者疼痛(30分)、蹲坐(10分)、站立(20分)、性生活(4分)及工作恢复情况(36分)进行评分,总分100分:优为85~100分,良为70~84分,可为55~69分,差为<55分。
1.6 手術并发症
对两组患者术中血管、神经损伤情况,术后随访中骶髂关节处疼痛、跛行及内固定松动情况进行比较。
1.7 统计学方法
所有数据资料使用SPSS18.0统计学软件进行分析。计量资料以(x±s)表示,组间比较采用t检验;计数资料以[n(%)]表示,组间比较采用χ2检验;等级资料采用秩和检验。P<0.05为差异有统计学意义。
2 结果
2.1 两组术中及住院期间相关指标比较
两组术前等待时间比较,差异无统计学意义(P>0.05);A组手术时间及住院时间短、术中出血量少、手术切口小,两组比较差异均有统计学意义(P<0.01)。见表2。
2.2 临床及影像学评估
2.2.1 两组术后Matta评分比较 两组患者术后骨折复位质量比较,差异无统计学意义(P>0.05)。见表3。
2.2.2 两组术后末次随访时的临床疗效评分比较 经皮固定组平均随访时间为(13.0±3.5)个月(10~24个月);切开复位内固定组平均随访时间为9~26个月,平均为(14.0±4.0)个月;末次随访时,两组患者的临床综合疗效比较,差异无统计学意义(P>0.05)。见表4。
2.3 两组术中及术后并发症比较
A组术中未发生血管、神经损伤;术后随访发现有3例骶髂关节处疼痛,3例轻微跛行,3例轻微的螺钉松动,予以卧床、避免负重等保守治疗。B组术中发生1例髂外静脉破裂,予以修补后治愈;发生2例股外侧皮神经损伤,1例腰骶干损伤;术后随访发现有3例骶髂关节处疼痛,轻微和明显跛行各1例。两组术中及术后总体并发症比较,差异无统计学意义(P>0.05)。见表5。
2.4 典型病例
见图1。
3 讨论
3.1 新月形骨折脱位的治疗争议及进展
Borrelli等[1-2]首次报道了22例骨盆新月形骨折脱位病例,采用切开复位,使用空心螺钉贯穿结合钢板的方式固定新月形骨折,但未对骶髂关节进行固定。Day等[5]根据新月形骨折累及骶髂关节的不同位置,将其分为3型,对于Ⅱ型的治疗也是采用切开复位固定后方新月形骨折,同样未固定骶髂关节。目前临床上对于Ⅱ型损伤是否一期同时固定骶髂关节仍有争议。Zong等[12]认为骨盆新月形骨折脱位不仅仅存在旋转方向的不稳定,垂直方向也存在不稳定,因此,在手术时对骶髂关节也应一并进行固定。在前期的有限元分析中也证实了同时固定新月形骨折和骶髂关节的生物力学优势[9]。切开复位内固定治疗新月形骨折脱位时存在手术创伤大,术中出血多,易损伤血管、神经及术后切口感染等相关并发症,也影响了此类手术的疗效。
近年来,越来越多的文献报道了微创经皮固定骨盆骨折的相关技术[13-17]。笔者也在临床实践中经过不断摸索,采用两种经皮骨盆通道螺钉技术交叉固定的方式治疗Ⅱ型损伤,取得了满意的疗效,不仅同时固定骶髂关节和新月形骨折,也达到了微创治疗的目的[17]。
3.2 两种固定方式的比较
切开复位前路手术能够直视骶髂关节,对于陈旧性损伤无法实现闭合复位及髂骨外板皮质破裂不宜置入骶髂螺钉的病例更为合适[18-20]。后方入路可将髂骨后方结构完整的暴露出来,进行直视下的新月形骨折复位,操作相对较为简单,不易损伤血管和神经[1,2,5];但后方入路由于髂骨外板的视野限制,不能准确判断骶髂关节的复位情况,术中只能靠术者手指触摸结合影像学进行判断,必要时仍需结合骶髂螺钉进行固定。
本研究采用的经皮交叉螺钉固定方式(A组)具有手术创伤小、术中出血量少、手术时间和住院时间短等优点,与切开复位内固定组(B组)相比较,各项指标均有显著性差异,这也充分体现了微创经皮固定的优势。但该微创固定方式也存在以下缺点:一是对术者的技术要求较高,因髂骨新月形骨折线的存在,经皮固定骶髂关节的空间较常规骶髂螺钉固定时的选择余地更小;二是并不能对所有Ⅱ型新月形骨折脱位的病例进行微创固定,对于骶髂螺钉进针点刚好位于髂骨骨折线上的病例及无法实现闭合复位的病例则不能采用。
虽然本研究结果中两组患者术后Matta评分及Majeed评分比较,差异均无统计学意义,但A组整体评分仍高于B组,可能与目前的总体病例数偏少有关,这也需要在以后的研究中进一步扩大病例数,以便更精确地比较。
3.3 微创经皮交叉螺钉内固定的手术适应症及术中注意点
手术适应证为术中经闭合或微创复位能达到或接近解剖复位的,以及骶髂螺钉进针点处皮质无破裂者。对于经皮骶髂螺钉的固定,术前应仔细研究患者骨盆CT平扫及三维重建,牢记新月形骨折线的走形方向,术中应将导针的进针点尽量避开骨折线,再通过反复的骨盆侧位、入口位、出口位进行透视观察,因新月形骨折线的存在,置钉空间较常规骶髂螺钉小,术中应尽量减少反复的导针调整,以免进针点碎裂进而累及新月形骨折线;对于经皮髂骨螺钉的置入应反复多角度的透视,以尽量避开骶髂螺钉的钉道走形,特别是在准备置入两枚髂骨螺钉时,合理的螺钉分布也至关重要。
本研究也存在一些不足,一是由于本研究只比较Ⅱ型新月形骨折脱位,因此病例总数相对较少,这也需要在以后的研究中积累更多的病例以便比较。二是本研究为回顾性分析,需要在以后的研究工作中进行大样本的前瞻性随机对照研究。
综上所述,闭合复位、微创螺钉交叉内固定治疗Ⅱ型新月形损伤的临床疗效是满意的。但应严格掌握经皮固定的手术适应证,熟练掌握各种闭合复位技术及微创固定骨盆通道螺钉技术。
[参考文献]
[1] Borrelli J,Koval KJ,Helfet DL.Operative stabilization of fracture dislocations of the sacroiliac joint[J].Clin Orthop Relat Res,1996,(329):141-146.
[2] Borrelli J,Koval KJ,Helfet DL.The crescent fracture:A posterior fracture dislocation of the sacroiliac joint[J]. J Oahop Trauma,1996,10(3):165-170.
[3] Starr AJ,Walter JC,Harris RW,et al.Percutaneous screw fixation of fractures of the iliac wing and fracture-dislocations of the sacro-iliac joint (OTA Types 61-B2.2 and 61-B2.3,or Young-Burgess "lateral compression type II" pelvic fractures)[J]. J Orthop Trauma,2002,16(2):116-123.
[4] Routt Jr ML.Posterior pelvic-ring disruptions:Iliosacral screws//Wiss DA.Master techniques in orthopaedics surgery:Fractures[M].2nd ed. Philadelphia:Lippincott williams Wilkins,2006:649-667.
[5] Day AC,Kinmont C,Bircher MD,et al.Crescent fracture-dislocation of the sacroiliac joint[J]. J Bone Joint Surg Br,2007,89(5):651-658.
[6] Zhang R,Yin Y,Li S,et al.Percutaneous sacroiliac screw versus anterior plating for sacroiliac joint disruption:A retrospective cohort study[J].Int J Surg, 2018,50:11-16.
[7] Lee MJ,Wright A,Cline M,et al. Pelvic fractures and associated genitourinary and vascular injuries:A multisystem review of pelvic trauma[J]. AJR Am J Roentgenol,2019,213(6):1297-1306.
[8] Saydam M,Sahin M,Yilmaz KB,et al. Correlation of pelvic fractures and associated injuries:An analysis of 471 pelvic trauma patients[J]. Ulus Travma Acil Cerrahi Derg,2019,25(5):489-496.
[9] Cai L,Zhang Y,Zheng W,et al. A novel percutaneous crossed screws fixation in treatment of Day type Ⅱ crescent fracture-dislocation: A finite element analysis[J]. J Orthop Translat,2019,20:37-46.
[10] Matta JM,Tornetta P.Internal fixation of unstable pelvic ring injuries[J]. Clinical Orthopaedics& Related Research,1996,329:129-140.
[11] Majeed SA. Grading the outcome of pelvic fractures[J].J Bone Joint Surg [Br],1989,71(2):304-306.
[12] Zong Z,Chen S,Jia M,et al. Posterior iliac crescent fracture-dislocation:Is it only rotationally unstable?[J]. Orthopedics,2014,37(5):435-440.
[13] Déjardin LM,Marturello DM,Guiot LP,et al. Comparison of open reduction versus minimally invasive surgical approaches on screw position in canine sacroiliac lag-screw fixation[J].Vet Comp Orthop Traumatol,2016,29(4):290-297.
[14] Tsai YT,Hsu CL,Hung CC,et al. Conventional plate fixation versus minimally invasive modified pedicle screw-rod fixation for anterior pelvic ring fractures[J].PLoS One,2019,14(4):215-233.
[15] Kim WY,Lee SW,Kim KW,et al. Minimally invasive surgical treatment using 'iliac pillar' screw for isolated iliac wing fractures in geriatric patients:A new challenge[J].Eur J Trauma Emerg Surg,2019,45(2):213-219.
[16] Becker CA,Kussmaul AC,Suero EM,et al. Tape suture for stabilization of incomplete posterior pelvic ring fractures-biomechanical analysis of a new minimally invasive treatment for incomplete lateral compression pelvic ring fractures[J].J Orthop Surg Res,2019,14(1):465.
[17] Shui X,Ying X,Mao C,et al. Percutaneous screw fixation of crescent fracture-dislocation of the sacroiliac joint[J].Orthopedics,2015,38(11):e976-982.
[18] Qin H,An Z,Jiang C.Operation via anterior approach in treating pelvic crescent fracture[J]. Zhongguo Xiu Fu Chong Jian Wai Ke Za Zhi,2011,25(7):816-820.
[19] 吳焯鹏,匡光志,冯华杰,等.骶髂关节骨折脱位的手术治疗[J].生物骨材料与临床研究,2010,7(3):21-23.
[20] Schildhauer TA,Josten Ch,Muhr G.Triangular osteosynthesis of vertically unstable sacrum fractures:A new concept allowing early weightbearing[J]. J Orthop Trauma,2006,20(1 Suppl):44-51.
(收稿日期:2020-07-02)
