早产儿出院后母亲的焦虑、抑郁现况及其对母婴依恋的影响*
2020-03-08雷莉尹华英谭巨丹罗爽
雷莉,尹华英,谭巨丹,罗爽
(重庆医科大学附属儿童医院儿童青少年生长发育与心理健康中心,国家儿童健康与疾病临床医学研究中心,儿童发育疾病研究教育部重点实验室,儿童营养与健康重庆市重点实验室,重庆,400014)
随着围产医学和辅助生殖技术的不断发展和成熟,早产儿发生率呈现出逐渐增加的趋势。我国早产发生率为6.9%左右,每年约有117 万早产儿出生[1]。由于器官系统发育的不成熟和各种并发疾病,早产儿出生后通常需要入住NICU 进行治疗。婴儿的早产和随后在NICU 的治疗给早产儿父母带来极大压力[2]。早产儿住院期间父母角色的丧失和对早产儿生存或健康的担忧所带来的压力容易导致父母焦虑、抑郁并加剧创伤后应激障碍,即使在出院后,压力仍然存在且干扰母婴互动和婴儿发育[3]。研究报道[4],婴儿出生后的前6 个月,母婴互动障碍是导致母婴依恋出现不良结果的主要危险因素。母婴依恋是儿童后期情绪调节、行为调控和认知发展的重要预测因子,影响儿童终生社会化发展。对早产儿母婴而言,一方面早产儿住院治疗导致母婴分离延迟母婴依恋关系的建立和发展[5];另一方面,母亲焦虑、抑郁也会对母婴依恋造成负面影响[6-7]。目前大多数研究关注早产儿住院期间母亲的焦虑、抑郁情况,但早产儿出院后母亲的心理状况及其对早期母婴依恋关系的影响尚未见报道。本研究调查母亲在早产儿出院后1 个月后的焦虑、抑郁发生情况及其对母婴依恋的影响,为减少早产儿母亲焦虑抑郁的发生,提高母婴依恋质量提供科学依据,现将方法和结果报道如下。
1 对象与方法
1.1 研究对象
采用便利抽样法,选取2019年6月至12月在本院新生儿中心住院治疗后顺利出院的176 名早产儿母亲进行问卷调查。根据样本量计算公式n1=结合前期预实验结果预估最终回收问卷应为169 份。纳入标准:分娩时胎龄<37 周;早产儿出生后3d 内入院;住院时间>48h;母亲年龄>18岁;母亲精神正常,思维清晰,具有一定的沟通及读写能力;知情同意;在NICU 治疗后顺利出院。排除标准:早产儿有严重器质性疾病或病情严重者;不愿意参与调查的家长; 母亲患严重神经系统疾病或精神障碍。
1.2 调查工具
1.2.1 一般资料调查问卷 自行设计一般资料调查表,包括母亲年龄、民族、受教育程度、职业状况、分娩方式、分娩次数、是否计划内怀孕、妊娠并发症和计划带养方式等。
1.2.2 抑郁自评量表 (self-rating depression scale,SDS) 采用由Zung 于1965年编制的SDS 量表[8],为自评量表,用于衡量抑郁状态的轻重程度。量表包括忧郁、晨重晚轻、易哭、睡眠障碍、食欲减退、性兴趣减退、体重减退、便秘、心悸、易倦、思考困难、能力减退、不安、绝望、易激惹、决断困难、无用感、生活空虚感、无价值感和兴趣丧失共20 个条目,其中10 个正向评分,10 个负向评分。按症状出现频度评定,采用Likert 4 级评分法,从“没有或很少时间”到“绝大部分或全部时间”,正向评分题依次评为1~4 分,反向评分题则评为4~1 分。将20个条目中各项分数相加得到总粗分,乘以1.25 后取其整数部分即得标准分,以标准分53 分为分界值,其中53~62 分为轻度抑郁,63~72 分为中度抑郁,73 分及以上为重度抑郁。
1.2.3 焦虑自评量表(self-rating anxiety scale,SAS)采用由Zung 于1971年编制的SAS 量表[8],为自评式量表,用于评定焦虑水平。量表包括焦虑、害怕、惊恐、发疯感、不幸预感、手足颤抖、躯体疼痛、乏力、静坐不能、心悸、头昏、晕厥感、呼吸困难、手足刺痛、胃痛消化不良、尿意频数、多汗、面色潮红、睡眠障碍和噩梦共20 个条目,其中15 个正向评分,5 个反向评分。按条目所定义的症状出现的频度,采用Likert 4 级评分法,从 “没有或很少时间”到“绝大部分或全部时间”,正向评分题依次评为1~4分,反向评分题则评为4~1 分。将各条目得分相加得到总粗分,乘以1.25 后取其整数部分即得标准分,分界值为50 分,其中50~59 分为轻度焦虑,60~69 分为中度焦虑,70 分及以上为重度焦虑。
1.2.4 母婴依恋量表(maternal attachment inventory,MAI)采用MULLER 于1994年编制、CHEN等[9]译制的MAI 量表,为自评式量表,用于测量母婴依恋关系水平。量表内容包括对婴儿的愉悦感(pleasure)、认同感(identity)、爱婴儿(love)和理解婴儿(understanding)4个维度,共26个条目,其Cronbach’s α 系数为0.94。量表所有条目采用Likert 4 级评分法,1 分代表几乎不,4 分为总是。总分26~104 分,得分越高代表母婴依恋水平越高。
1.3 资料收集方法
选取调查期间在NICU 住院治疗并符合纳入标准的早产儿的母亲,由研究者在早产儿住院期间通过电话将研究目的告知家长、征得家长同意后,于早产儿出院后1 个月通过微信问卷星平台进行资料收集。
1.4 统计学方法
数据采用SPSS 23.0 统计软件进行统计学分析。计数资料使用频数、百分比等进行描述;对正态分布的计量资料采用±S 表示,比较采用独立样本t 检验或方差分析,相关性分析采用Pearson 相关性分析。采用双侧检验,以P<0.05 为差异有统计学意义。
2 结果
2.1 早产儿母亲的一般资料
176 例早产儿母亲年龄20~42 岁,平均(28.98±4.66)岁,其中18~25 岁41 名(23.30%),26~30 岁77 名(43.75%),30~40 岁54 名(30.68%),40 岁及以上4 名(2.27%);汉族158 名(89.77%),非汉族18 名(10.23%);高中及以下75 名(42.61%),高职大专37 名(21.02%),本科59 名(33.53%),硕士及以上5 名(2.84%);116 名(65.91%)有职业,60名(34.09%)无职业;顺产55 名(31.25%),剖腹产121 名(68.75%);初次分娩111 名(63.07%),非初次分娩65 名(36.93%); 计划内怀孕124名(70.45%),非计划内怀孕52 名(29.55%);妊娠并发症76 名(43.18%),无妊娠并发症100 名(56.81%);独立带养54 名(30.68%),共同带养94名(53.41%),祖辈带养28 名(15.91%)。
2.2 早产儿的一般资料
176 例早产儿中男婴92 名(52.27%),女婴84名(47.73%);出生胎龄26.00~36.86 周,平均(32.46 ±2.67),其中<28 周14 名(7.95%),28~31+6周53 名(30.11%),32~33+6周45 名(25.57%),34~36+6周64名(36.37%);出生体重825~3330g,平均(1711.36±461.82)g,其中<1000g 4 名(2.27%),1000~1500g 56 名(31.82%),1501~2500g105 名(59.66%),>2500g 11 名(6.25%);出 院 时 体 重1820 ~4130g,平 均(2356.19±375.96)g; 总住院时间7~120d,平均(36.23±19.62)d。
2.3 早产儿出院后母亲焦虑、抑郁及母婴依恋关系评分情况
早产儿出院后母亲焦虑、抑郁及母婴依恋关系评分情况见表1。由表1可见,176 名早产儿母亲焦虑得分(38.93±9.15)分,其中焦虑22 名(12.50%),轻度14 名(7.95%),中度7 名(3.98%),重度1 名(0.57%);抑郁得分(45.34±11.72)分,其中抑郁48名(27.27%),轻度30 名(17.04%),中度13 名(7.39%),重度5 名(2.84%)。早产儿出院1 个月后母婴依恋关系评分为(92.71±10.07)分。
2.4 早产儿出院后母亲焦虑、抑郁发生情况与全国常模的比较
早产儿出院后母亲焦虑、抑郁发生情况与全国常模的比较见表2。由表2可见,早产儿出院后1个月内,母亲焦虑因子和抑郁因子得分高于中国成人常模[8](均P<0.01)。
表1 早产儿出院后母亲焦虑、抑郁及母婴依恋关系得分情况 (分,±S)

表1 早产儿出院后母亲焦虑、抑郁及母婴依恋关系得分情况 (分,±S)
项目焦虑总分运动性紧张混合因子焦虑心情植物神经功能紊乱抑郁总分精神运动抑制性兴趣/自尊丧失忧郁/焦虑心境躯体化症状母婴依恋关系总分愉悦感爱婴儿认同感理解婴儿得分范围25~72 5~20 2~10 5~20 5~12 25~80 8~35 3~15 7~26 3~12 68~104 13~24 10~16 31~52 6~12维度均分38.93±9.15 14.03±3.80 5.68±1.39 8.13±3.47 5.82±1.41 45.34±11.72 24.91±6.26 10.43±3.03 10.85±4.19 5.05±1.86 92.71±10.07 22.11±2.51 14.63±1.55 46.05±5.65 9.83±1.71条目数-4 24 4 7 3 63 - 641 33条目均分1.95±0.46 3.51±0.95 2.84±0.69 2.03±0.87 1.45±0.35 2.27±0.59 3.56±0.89 3.48±1.01 1.81±0.70 1.68±0.62 3.57±0.40 3.69±0.42 3.66±0.39 3.54±0.43 3.28±0.57
表2 早产儿出院后母亲焦虑、抑郁与全国成人常模得分比较 (分,±S)

表2 早产儿出院后母亲焦虑、抑郁与全国成人常模得分比较 (分,±S)
注:SAS:n=1158;SDS:n=1340。
项目焦虑抑郁早产儿母亲(n=176)31.45±7.33 36.53±9.35全国成人常模29.78±10.07 33.46±8.33 t P 2.664 4.429 0.008<0.001
2.5 早产儿出院后母婴依恋评分与母亲焦虑、抑郁的相关性
早产儿出院后母婴依恋评分与母亲焦虑、抑郁的相关性见表3。由表3可见,早产儿出院后1 个月内母婴依恋关系总分及愉悦感、认同感维度得分与焦虑得分呈负相关(均P<0.05),依恋关系总分及其4 个维度得分与抑郁得分呈负相关(均P<0.01)。
2.6 不同焦虑、抑郁的早产儿母亲的母婴依恋关系得分比较
不同焦虑、抑郁的早产儿母亲的母婴依恋关系得分比较见表4。由表4可见,焦虑组和无焦虑组早产儿母亲在愉悦感维度得分比较差异有统计学意义(P<0.05),抑郁组和无抑郁组早产儿母亲在母婴依恋关系总分、愉悦感和认同感维度得分比较,差异有统计学意义(均P<0.05)。

表3 早产儿母亲母婴依恋关系评分与焦虑、抑郁的相关性分析 (n=176;r)
表4 不同情绪状态的早产儿母亲的母婴依恋得分比较 (分,±S)
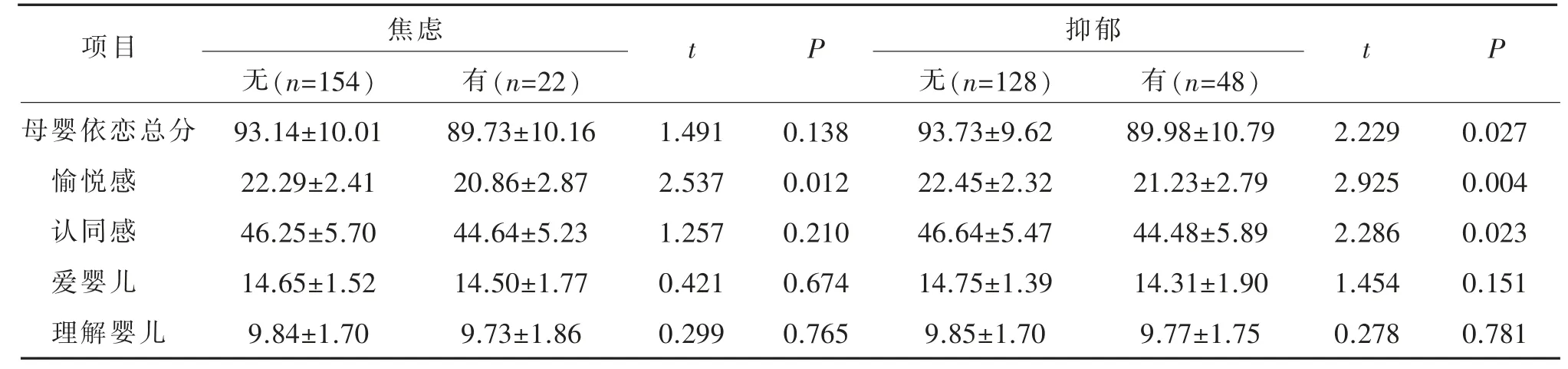
表4 不同情绪状态的早产儿母亲的母婴依恋得分比较 (分,±S)
焦虑 抑郁项目 t P t P母婴依恋总分愉悦感认同感爱婴儿理解婴儿无(n=154)93.14±10.01 22.29±2.41 46.25±5.70 14.65±1.52 9.84±1.70有(n=22)89.73±10.16 20.86±2.87 44.64±5.23 14.50±1.77 9.73±1.86 1.491 2.537 1.257 0.421 0.299 0.138 0.012 0.210 0.674 0.765无(n=128)93.73±9.62 22.45±2.32 46.64±5.47 14.75±1.39 9.85±1.70有(n=48)89.98±10.79 21.23±2.79 44.48±5.89 14.31±1.90 9.77±1.75 2.229 2.925 2.286 1.454 0.278 0.027 0.004 0.023 0.151 0.781
3 讨论
3.1 NICU 早产儿出院后母亲焦虑抑郁水平高于常模
本研究早产儿出院后母亲焦虑发生率12.50%,抑郁发生率(27.27%)。早产儿从NICU 出院后,母亲进入角色转变期和适应期,处于身体恢复阶段的同时不得不承担起更加耗时费力的早产儿护理工作,容易出现照顾疲劳,产生消极情绪。本研究发现,早产儿出院后1 个月母亲焦虑、抑郁得分均显著高于常模,早产儿母亲焦虑、抑郁情绪处于较高水平。早产儿母亲同高危妊娠产妇一样,心理体验比一般产妇敏感脆弱,负性情绪体验较多[10]。可能与早产儿出院初期母亲在育儿过程中的困难和压力有关。早产儿症状复杂多变,如体温不稳定、消化吸收能力差、互动时反应较少等,加上失去医务人员的支持,早产儿母亲照顾和喂养早产儿因育儿信息不足出现无助感,早产儿自身发育延迟使早产儿母亲担忧和不安,如担心早产儿再次入院[11]。周明芳等[12]发现,母亲在早产儿出院后会经历困难的母乳喂养、自我育儿能力低下的无措和自责、疲劳和育儿负担感、育儿信息混乱等困难和不安。早产是一个复杂而持久的创伤事件。随着早产儿生长发展过程中新问题的出现,即使在新生儿期之后,母亲对未来的不确定性会持续存在[13],担忧早产儿的发展结局,担心自己的孩子无法追赶上“正常足月儿”。早产儿母亲在分娩后2 个月内育儿信心逐渐下降,在照顾早产儿时面临着巨大的育儿压力,这种压力甚至会持续至早产儿出院后2年[13-14]。育儿压力激增、育儿信心不足会导致早产儿母亲情绪低落,而情绪低落也会给母亲的照顾角色信心带来负面影响形成负性循环,进而产生自我怀疑和否定,不能适应母亲角色,出现焦虑、抑郁等消极情绪。本研究结果显示早产儿出院1 个月后母亲焦虑评分为(38.93±9.15)分,母亲抑郁评分为(45.34±11.72)分,与李慧珠等[15]以家庭为中心的早产儿出院指导研究中对照组早产儿出院两个月时的研究结果焦虑评分 (48.32±7.33)分和抑郁评分(52.14±5.42)分比较,差异具有统计学意义(P<0.001)。也证实早产给父母带来的消极影响并未随着时间的变化而减轻。由此可见,及时采取干预措施来减轻早产儿父母的心理负担,提高父母养育信心是十分重要的。
且大多数早产儿母亲对焦虑、抑郁等心理问题缺乏了解,不能意识到自己的消极情绪,此外,由于国人对心理问题尤其是抑郁较为敏感,不愿承认自身存在抑郁。因此,建议在今后的研究中结合质性研究的方式对心理情绪问题进行深层次的探究。
3.2 早产儿出院后母婴依恋关系水平分析
本研究中早产儿出院1 个月后母亲的母婴依恋得分为(92.71±10.07)分,与SHIN 等[17]的研究相近,母婴依恋关系处于较高水平,且显著高于唇腭裂婴儿母亲的母婴依恋关系得分(68.06±10.83)分[18]。原因可能是住院期间早产儿的身体状况、与早产儿的早期分离、早产儿结局的不确定性及潜在的丧失感等都是导致父母出现焦虑、抑郁、挫败感、痛苦,甚至精神创伤症状的压力源,这些强烈的消极情绪反过来又会影响亲子依恋关系的建立[19],但早产儿出院后压力源随之降低,母婴间有了亲密接触的机会,母亲也有更多精力关注与早产儿的情感联结,因此反映出较高水平的母婴依恋关系。而唇腭裂婴儿的母亲不得不担心疾病和后续的治疗对婴儿健康和发育的影响,极易遇到照顾困难和情绪问题使得母婴依恋在诸多压力条件下,导致高水平母婴依恋关系建立受阻。
3.3 早产儿出院后母亲焦虑、抑郁可影响母婴依恋水平
作为主要照顾者,母亲是婴儿出生后第1年社会环境的主要组成部分。母婴关系在婴幼儿的生长发展中发挥着重要作用。而母婴依恋是婴儿和主要照顾者(通常是母亲)之间存在的特殊而强烈的情感联结[16]。研究[20-23]表明,亲子依恋关系的质量可影响儿童情绪调节策略的形成、行为调控、认知能力发展以及智能发育等诸多方面。
本研究结果显示早产儿出院后的母婴依恋得分与母亲焦虑(r=-0.201,P=0.007)、抑郁(r=-0.329,P<0.001)情绪呈显著负相关,即SAS、SDS 得分越高,母婴依恋MAI 得分越低。焦虑组的母亲依恋愉悦感显著低于无焦虑组(P=0.012),抑郁组的母亲母婴依恋总分、依恋愉悦感及认同感得分均低于无抑郁组母亲(均P<0.05)。分析原因可能是:焦虑、抑郁的母亲以消极情绪面对婴儿,较少关注婴儿的感受和需求,与婴儿的互动减少,会对母婴依恋产生负面影响[6,24]。此外,母亲抑郁情绪会对养育行为造成不利影响从而阻碍母婴关系和依恋安全性的建立[7,25]。RECK 等[26]研究发现,产后抑郁的母亲与孩子的互动缺乏反应性与敏感性,取而代之的是被动或侵入性,致使母婴互动多表现为退缩、回避。具有心理症状的母亲长期感受到一种不确定感、无力感和焦虑感,母婴关系更有可能瓦解,母亲对孩子的敏感性降低,甚至不能照顾自己的孩子[27]。BADR 等[28]调查125 名分娩后10~12 周的母亲时也发现,母婴依恋关系受损与母亲抑郁史有关。BONACQUISTI 等[29]则发现母婴依恋与母亲焦虑及压力症状呈负相关。具有焦虑、抑郁情绪的母亲大多伴烦躁不安或情绪低沉、过度担忧等表现,其对周围事物(包括婴儿)的感知能力下降,过度或极少关注婴儿,无法对婴儿的表现做出及时恰当的反应,缺乏积极有效的互动行为,难以形成良好的依恋关系。
KORJA 等[4]研究发现,母亲和早产婴儿的关系复杂,在临床背景下最重要的是要在婴儿住院期间和出院后尽可能以各种方式支持母婴密切接触并降低母亲的压力。因此,医院管理者要鼓励NICU 在现有的封闭式管理模式下以多种形式增加早产儿母婴接触机会,帮助母婴早日建立情感联结。同时,重视早产儿出院后母亲心理状况的变化情况,建议教会母亲一些心理干预方法,如放松训练、音乐疗法、同伴交流倾诉等,减少早产儿母亲焦虑、抑郁的发生,促进母婴情感联结和良好依恋关系的建立和发展。
4 结论
综上所述,早产儿出院后1 个月其母亲焦虑、抑郁仍处于较高水平,且其焦虑抑郁情绪会降低母婴依恋质量,影响早期母婴情感联结。建议医护人员要提高早产儿出院后母亲心理状况的关注,为早产儿母亲提供专业的育儿指导,帮助其掌握正确的育儿知识,缓解早产儿母亲的育儿压力,帮助母亲减少焦虑、抑郁情绪的发生并促进早期母婴依恋关系的发展,增强情感联结和互动,为早产儿的身心发育打下坚实基础。
