左甲状腺素钠片对妊娠中期亚临床甲状腺功能减退症患者维生素D及骨代谢指标的影响
2020-03-06马静静郭淑芹宋茜茜李志红
马静静,周 雪,郭淑芹,李 贲,宋茜茜,郝 朋,李志红#
(1.保定市第一中心医院内分泌科,河北 保定 071000; 2.河北大学附属医院胸外科,河北 保定 071000)
亚临床甲状腺功能减退症是妊娠期常见合并症之一,在妊娠期女性中的发生率为2%~3%[1]。妊娠合并亚临床甲状腺功能减退症会影响妊娠期妇女的健康,增加不良妊娠结局的发生概率,并可对子代体格生长及神经智力发育造成不同程度的损害[2]。研究结果表明,亚临床甲状腺功能减退症会对妊娠期妇女的骨密度产生不良影响[3]。妊娠期维生素D水平与妊娠期妇女骨代谢、胎儿生长发育及不良妊娠结局密切相关[4]。左甲状腺素钠片是甲状腺功能减退症的常用治疗药物之一,能够有效改善妊娠伴甲状腺功能减退症患者的妊娠结局[5]。然而,目前临床对于妊娠期亚临床甲状腺功能减退症治疗与否仍存在争议,关于左甲状腺素钠片对亚临床甲状腺功能减退症患者维生素D及骨代谢的影响也鲜有报道。为此,本研究探讨了左甲状腺素钠片对妊娠中期亚临床甲状腺功能减退症患者维生素D及骨代谢指标的影响,以期为临床用药提供一定依据,现报告如下。
1 资料与方法
1.1 资料来源
回顾性选取2017年1月至2018年12月在保定市第一中心医院接受产前检查的妊娠中期亚临床甲状腺功能减退症患者90例。纳入标准:(1)均符合《妊娠和产后甲状腺疾病诊治指南》[6]中有关亚临床甲状腺功能减退症诊断标准;(2)妊娠周期13~27周;(3)单胎妊娠初产妇;(4)无甲状腺疾病家族史;(5)妊娠前及妊娠后未服用影响甲状腺功能的药物及维生素D等改善骨代谢的药物;(6)自愿参与研究。排除标准:(1)既往有甲状腺疾病或手术史者;(2)妊娠期额外补充碘剂者;(3)既往有骨质疏松病史者;(4)急慢性感染者;(5)伴严重心肝肾功能不全者;(6)恶性肿瘤者。根据是否应用左甲状腺素钠片分为治疗组和对照组,每组45例。两组患者一般资料的均衡性较高,具有可比性,见表1。
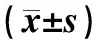
表1 两组患者一般资料比较Tab 1 Comparison of general data between two groups
注:1 mm Hg=0.133 kPa
Note:1 mm Hg=0.133 kPa
1.2 方法
对照组患者未采取任何治疗措施,仅定期行甲状腺功能复查,每4周1次。治疗组患者给予左甲状腺素钠片(规格:50 μg),治疗目标为血清促甲状腺激素(TSH)水平为0.3~3.0 mIU/L;每4周行甲状腺功能复查,根据血清TSH水平变化调整药物剂量,持续用药至治疗达标或分娩结束。观察疗程为8周。
1.3 观察指标
于治疗前后采集患者空腹静脉血5 ml,离心(3 000 r/min)5 min,采用德国罗氏公司的cobase 411型全自动免疫分析仪及罗氏专用配套试剂盒检测血清TSH、游离甲状腺素(FT4)、游离三碘甲腺原氨酸(FT3)水平;采用NORMAN型发光分析仪以化学发光免疫分析法检测25-羟基维生素 D[25-(OH)-D]、甲状旁腺素(PTH)及骨钙素(BGP)水平;采用人PⅠNP酶联免疫分析生化检测仪(德国罗氏公司)检测Ⅰ型前胶原N端前肽(PⅠNP)水平;并采用古野CM-200超声骨密度仪检测右足跟,记录骨密度水平(T值)。观察两组患者的妊娠结局。
1.4 统计学方法

2 结果
2.1 两组患者治疗前后甲状腺功能指标水平比较
治疗前,两组患者TSH、FT3及FT4水平的差异均无统计学意义(P>0.05)。治疗8周后,治疗组患者TSH水平较治疗前明显降低,差异有统计学意义(P<0.05),FT3、FT4水平与治疗前的差异均无统计学意义(P>0.05);对照组患者TSH、FT3及FT4水平与治疗前的差异均无统计学意义(P>0.05);治疗组患者TSH水平明显低于对照组,差异有统计学意义(P<0.05),见表2。
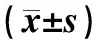
表2 两组患者治疗前后甲状腺功能指标水平比较Tab 2 Comparison of thyroid function indexes between two groups before and after treatment
注:与同组治疗前比较,aP<0.05;与对照组治疗8周后比较,bP<0.05
Note: vs. the same group before treatment,aP<0.05; vs. the control group after treatment of 8 weeks,bP<0.05
2.2 两组患者治疗前后25-(OH)-D及骨代谢指标水平比较
治疗前,两组患者25-(OH)-D、PTH、BGP及PINP水平的差异均无统计学意义(P>0.05)。治疗8周后,治疗组患者25-(OH)-D、BGP及PⅠNP水平较治疗前明显升高,差异均有统计学意义(P<0.05),PTH水平与治疗前的差异无统计学意义(P>0.05);对照组患者上述指标较治疗前无明显变化,差异均无统计学意义(P>0.05);治疗8周后,治疗组患者25-(OH)-D、BGP及PⅠNP水平明显高于对照组,差异均有统计学意义(P<0.05),见表3。
2.3 两组患者治疗前后超声骨密度比较
治疗前,两组患者右足跟骨密度水平的差异无统计学意义(P>0.05);治疗8周后,治疗组患者骨密度水平明显优于对照组,差异有统计学意义(P<0.05),见表4。
2.4 两组患者妊娠结局比较
治疗组患者的不良妊娠结局发生率明显低于对照组,差异有统计学意义(P<0.05),见表5。
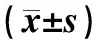
表3 两组患者治疗前后25-(OH)-D及骨代谢指标水平比较Tab 3 Comparison of 25-(OH)-D and bone metabolic markers between two groups before and after treatment
注:与同组治疗前比较,aP<0.05;与对照组治疗8周后比较,bP<0.05
Note: vs. the same group before treatment,aP<0.05; vs. the control group after treatment of 8 weeks,bP<0.05
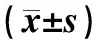
表4 两组患者治疗前后超声骨密度比较Tab 4 Comparison of ultrasound bone mineral density between two groups before and after treatment
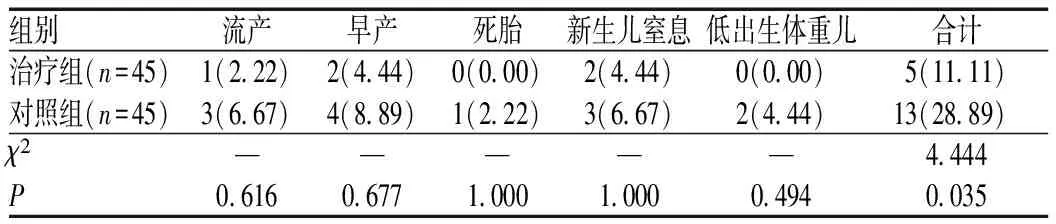
表5 两组患者妊娠结局比较[例(%)]Tab 5 Comparison of pregnancy outcomes between two groups [cases (%)]
注:“—”为Fisher确切概率法检验
Note: “—” indicates Fisher exact probabilities test
3 讨论
越来越多研究结果表明,妊娠期亚临床甲状腺功能减退症不仅会增加流产、早产、新生儿窒息和低出生体质量儿等不良妊娠结局风险,还与子代神经系统发育有着紧密联系[7-8]。近年来,妊娠期亚临床甲状腺功能减退症日益引起关注,成为围产医学及内分泌领域研究之热点。
妊娠期亚临床甲状腺功能减退症患者尽早予以规范化左甲状腺素钠片治疗,可减轻亚临床甲状腺功能减退症对于妊娠及子代发育的不良影响[9]。本研究回顾性选取妊娠中期亚临床甲状腺功能减退症患者为研究对象,比较是否使用左甲状腺素钠片治疗患者各项指标的差异。结果显示,观察8周后,治疗组患者TSH水平明显低于治疗前及对照组治疗后,差异有统计学意义(P<0.05);表明左甲状腺素钠片在改善亚临床甲状腺功能减退症患者甲状腺功能方面有着良好疗效。左甲状腺素钠与内源性激素一样,其有效成分为四碘甲状腺原氨酸,可在外周转化成FT3,从而发挥甲状腺素作用[10]。
前期研究结果表明,亚临床甲状腺功能减退症可影响患者的骨密度[11]。高TSH水平可抑制成骨细胞活性,使骨形成减少,骨量流失,从而导致骨密度降低[12]。亚临床甲状腺功能减退症还可通过引起脂代谢紊乱,导致骨矿物质含量降低,但具体机制不明确[13]。本研究选取PTH、BGP及PⅠNP等骨代谢指标进行观察。其中PTH反映破骨细胞活性,其水平升高,则可提示骨骼强度降低[14]。BGP是成骨细胞的产物,反映成骨细胞活性,其水平与骨形成呈正相关[15]。PⅠNP是Ⅰ型胶原合成的前体物质,其水平也与骨形成呈正相关[16]。25-(OH)-D是维生素D在血液中的主要活性形式,参与钙磷代谢,对免疫细胞增殖、分化有着重要调节作用。妊娠期25-(OH)-D缺乏不仅会影响患者骨代谢,还与不良妊娠结局、新生儿生长发育等密切相关[17]。本研究结果显示,左甲状腺素钠片能够升高亚临床甲状腺功能减退症患者血清25-(OH)-D、BGP及P Ⅰ NP水平,改善骨代谢及骨密度。左甲状腺素钠片主要通过影响成骨细胞活性发挥改善骨代谢作用,而对破骨细胞活性(PTH水平)无明显影响,这与唐翔等[18]得出的妊娠期TSH水平对破骨细胞影响小或妊娠期破骨细胞本身不活跃的观点相契合。黄婧等[19]的研究结果提示,左甲状腺素可能通过降低TSH水平、提高骨细胞活性而改善骨代谢异常,也支持本研究结果。本研究结果显示,治疗组患者的不良妊娠结局发生率明显低于对照组,差异有统计学意义(P<0.05);表明妊娠中期予以左甲状腺素钠片治疗,能够改善亚临床甲状腺功能减退症患者的妊娠结局。张菲等[20]的研究结果表明,TSH水平升高是妊娠不良结局的危险因素,对于妊娠伴亚临床甲状腺功能减退症的患者,早期予以左甲状腺素钠片干预使TSH达标,能够减少不良妊娠结局,这与本研究结果一致。此外,妊娠期维生素D水平及骨代谢均与不良妊娠结局相关[21-22]。左甲状腺素钠片能够有效改善维生素D水平及骨代谢,对于妊娠有着积极影响,故可改善妊娠结局。
综上所述,左甲状腺素钠片能够有效降低妊娠中期亚临床甲状腺功能减退症患者TSH水平,调节骨代谢、25-(OH)-D水平,改善妊娠结局。但本研究纳入样本量较少,所得结果仍有待大样本量临床研究加以验证。此外,由于观察时间较短,未对远期子代智力发育等的影响进行分析,有待进一步探讨。
