3 798例粪便隐血阳性患者结直肠癌筛查的临床研究
2020-03-05
中国是消化系统恶性肿瘤高发国家,流行病学调查结果显示,上海市结直肠癌发病率居恶性肿瘤第2位,现患人群中以男性居多。上海市从2013年开始对达到退休年龄并参加本市基本医疗保险的常住人口行结直肠癌筛查(粪便隐血阳性→结肠镜),旨在早期诊治以降低结直肠癌的发病率及病死率。本研究通过对上海市嘉定区3 798例因粪便隐血阳性而接受结直肠癌筛查的患者的临床资料进行分析,探究流行病学规律,以期为今后的结直肠癌筛查防治和结肠镜诊疗工作提供参考。
1 资料与方法
1.1 一般资料
选取2014年12月至2016年12月因粪便隐血阳性在嘉定区中心医院接受结肠镜检查的患者,排除结肠镜检查或治疗禁忌证:(1)有严重心、肺、脑疾病;(2)有精神疾病不能配合;(3)有凝血功能障碍和出血倾向,如以往持续抗凝或抗血小板治疗、凝血酶原时间超出正常值30%、血小板计数<100×109/L、血友病、肝硬化等;(4)存在以下消化道症状,如腹痛、腹泻、腹胀、血便、黏液便、便秘、下腹肛门下坠等。所有患者均签署知情同意书。
1.2 纳入及排除标准
纳入标准:要求临床资料齐全,结肠镜检查资料完整,图片清晰。排除标准:对于所需资料不齐全、肠道准备不佳、炎症性肠病、结肠非上皮性肿瘤及P-J综合征患者,予以剔除。
1.3 方法
记录所有患者的一般资料,包括姓名、性别、年龄、住址、文化程度、工作单位和检查日期。患者于结肠镜检查前3 d起进食无渣半流质饮食,于结肠镜检查前1 d口服复方聚乙二醇电解质散以排空粪便,直至粪便呈清水样。结肠镜检查均到达回盲部,对发现息肉的患者,治疗前检测血常规和出凝血时间,服用阿司匹林等抗血小板或其他抗凝药物者治疗前需停药1周。内镜医生均有10年以上操作经验。对直径≤9 mm的息肉样增生直接用活组织检查钳咬除;对直径>9 mm的息肉,于病变周围黏膜下注射甘油果糖、亚甲蓝、1∶10 000肾上腺素的混合溶液后,由内镜医师进行确认和评估,根据息肉大小和形态分别选择尼龙圈套扎+电凝切除、内镜下黏膜切除术(EMR)、内镜黏膜下剥离术(ESD)等治疗方法[1],对术中出血的患者使用钛夹夹闭,均止血良好,截取术中图片留作资料。
1.4 统计学分析
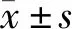
2 结果
2.1 一般情况
本研究共入选患者3 798例,其中发现息肉的患者956例,其中男性518例,女性438例;平均年龄(65.0±6.4)岁,男性平均年龄(65.8±6.1)岁,女性平均年龄(64.0±6.6)岁;息肉位于乙状结肠480例,直肠158例,升结肠80例,横结肠78例,降结肠53例,盲肠27例,肝曲46例,脾曲34例。息肉经EMR治疗513例,经ESD治疗16例,经活组织检查钳咬除和其他治疗427例。由于息肉过小以及一部分肝曲、脾曲等部位的息肉结肠镜下治疗时难以定位导致留取组织困难等原因,活组织检查了共523例。
2.2 息肉与性别、年龄的关系
2.2.1 息肉与性别的关系 在息肉患者中,男性518例,女性438例,分别占男性和女性接受结肠镜检查患者的34.2%、18.9%,差异有统计学意义(P<0.01)。480例乙状结肠息肉患者中,男性271例(56.5%),女性209例(43.5%),差异有统计学意义(P<0.01)。在158例直肠息肉、80例升结肠息肉、78例横结肠息肉、53例降结肠息肉、46例肝曲息肉、34例脾曲息肉以及27例盲肠息肉患者中,男女性差异均无统计学意义(P>0.05)。可见男性的息肉患病率明显高于女性,且主要表现在乙状结肠上。详见表1。
2.2.2 息肉与年龄的关系 956例息肉患者的平均年龄(65.0±6.4)岁,其中男性平均年龄(65.8±6.1)岁,女性平均年龄(64.0±6.6)岁,差异有统计学意义(P<0.01),提示女性患者平均年龄较男性患者小1~2岁。将息肉患者分为51~61岁、62~71岁、72~81岁、82~88岁4个年龄段,62~71岁的息肉患病率最高,共534例(55.9%),其余依次为51~61岁[271例(28.3%)],72~81岁[142例(14.9%)],82~88岁[9例(0.9%)],各年龄段间差异有统计学意义(P<0.01)。降结肠、盲肠及肝曲、脾曲息肉以51~71岁年龄段高发,与组内其他年龄段差异有统计学意义(P<0.05),分布于直肠、乙状结肠、横结肠及升结肠的息肉均以62~71岁年龄段高发,与组内其他年龄段差异有统计学意义(P<0.01)。详见表1。

表1 不同部位息肉患者的性别和年龄段分布/例(%)
注:与组内不同性别比较,aP<0.01;与组内其他年龄段比较,bP<0.01
2.3 结直肠息肉高发部位和各肠段中息肉高发部位分析
2.3.1 结直肠息肉高发部位分析 结肠镜下所见息肉发生部位,位于乙状结肠480例(50.2%),直肠158例(16.5%),升结肠80例(8.4%),盲肠27例(2.8%),降结肠53例(5.5%),横结肠78例(8.2%),肝曲46例(4.8%),脾曲34例(3.6%),提示乙状结肠为息肉最高发部位,直肠次之,与其他部位的差异有统计学意义(P<0.05)。
2.3.2 各肠段中息肉的高发部位分析 结肠镜下所见息肉距肛门距离,在158例直肠息肉患者中,息肉距肛门3~10 cm 119例(75.3%),11~15 cm 28例(17.7%),16~20 cm 11例(7.0%),提示直肠息肉高发于距肛门10 cm以内,与其他距离的差异有统计学意义(P<0.01)。在480例乙状结肠息肉患者中,息肉距肛门20~25 cm 235例(49.0%),26~30cm 173 例(36.0%),31~35 cm 72 例(15.0%),提示乙状结肠息肉高发于距肛门 20~25cm 处,与其他距离的差异有统计学意义(P <0. 01)。在 53例降结肠息肉患者中,息肉距肛门 30~35cm 2 例(3.8%),36~40cm 38 例(71. 7%),41~45cm 13例(24.5%),提示降结肠息肉高发于距肛门 36~40cm 处,与其他距离的差异有统计学意义(P <0.01)。在 78 例横结肠息肉患者中,息肉距肛门 40 ~45cm 26 例(33. 3%),46 ~50cm 24例(30. 8%),51~55 cm 28例(35. 9%);在 80 例升结肠息肉患者中,息肉距肛门 50 ~55cm 24 例( 30. 0%),56 ~60cm 26例(32. 5%),61 ~ 65 cm 30 例(37. 5%); 在27 例盲肠息肉患者中,息肉距肛门 60 ~ 65cm 8 例(29. 6%),66 ~70cm 9例(33. 3%),71 ~ 75 cm 10例(37. 0%)”;横结肠、升结肠及盲肠中息肉距肛门距离之间差异无统计学意义(P>0.05)。操作过程中由于存在结肠镜成襻、充气量以及患者个体差异,息内所在肠段及距肛门距离由内镜医生确定。
2.4 息肉的检出率、病理分型、形态分析
3 798例粪便隐血阳性患者中,发现息肉956例,总检出率为25.2%,活组织检查了523例。增生性和炎性息肉263例(检出率6.9%)为最多,其次为腺瘤样息肉223例(检出率5.9%),合并高级别上皮内瘤变32例(检出率0.8%),另有37例确诊为结直肠癌(检出率0.9%)。
2.5 各大乡镇的息肉患病率、活组织检查率及病理结果比较
各大乡镇的息肉患病率详见表2。结果提示马陆镇的息肉患病率最高,与其他乡镇的差异有统计学意义(P<0.01)。另有些乡镇由于样本量小以及流动人口等原因予以剔除。
各大乡镇的息肉活组织检查率以及病理结果为肿瘤性病变的病例数详见表2。结果提示嘉定镇的活组织检查率最低,与其他乡镇的差异有统计学意义(P<0.01),各乡镇的病理结果为肿瘤性病变的比例差异无统计学意义(P>0.05)。

表2 各大乡镇的结直肠息肉患病率、活组织检查率及病理结果比较/例(%)
注:与其他乡镇比较,aP<0.01;肿瘤性病变指腺瘤和恶性肿瘤
2.6 不同工作单位患者的息肉患病率、活组织检查率及病理分型分析
3 798例接受结肠镜诊治的患者中,不同工作单位患者的息肉患病率详见表3。结果提示事业单位和政府机关职工的息肉患病率最高,与自由职业者、农民以及民营企业职工的差异有统计学意义(P<0.05),但与国营企业职工的差异无统计学意义(P>0.05);自由职业者的患病率最低,与国营企业职工的差异有统计学意义(P<0.05)。
不同工作单位患者的息肉活组织检查率及病理分型详见表3。结果提示国营企业职工的活组织检查率最高,自由职业者的活组织检查率最低,两组间的差异有统计学意义(P<0.05)。不同工作单位患者的非肿瘤性病变与肿瘤性病变占比的差异无统计学意义(P>0.05)。
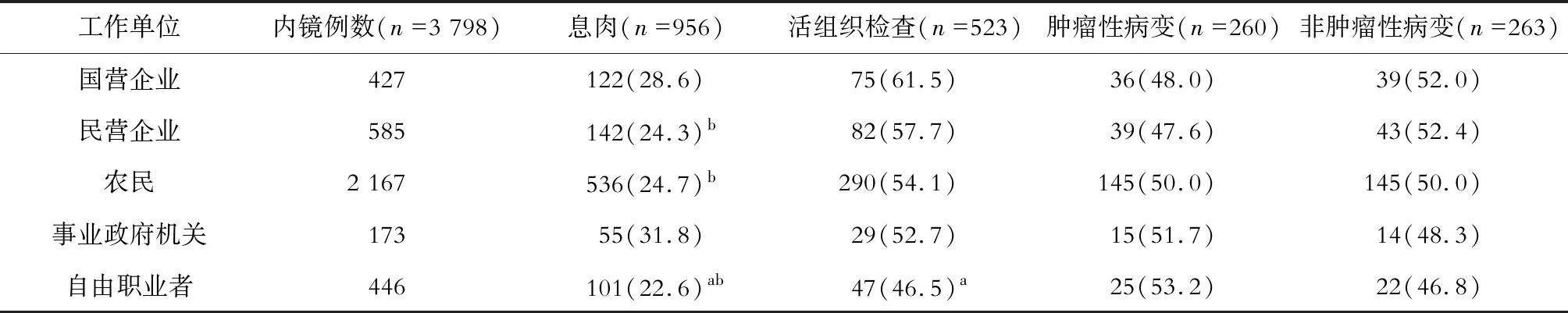
表3 不同工作单位患者的息肉患病率、活组织检查率及病理分型比较/例(%)
注:与国营企业比较,aP<0.05,与事业政府单位比较,bP<0.05;非肿瘤性病变指增生性和炎性息肉
2.7 不同学历层次患者的息肉患病率比较
文盲240人中发现息肉62例(25.8%),小学学历1 472人中发现息肉362例(24.6%),中学学历1 989人中发现息肉507例(25.5%),大学学历及以上97人中发现息肉25例(25.8%),各组之间差异无统计学意义(P>0.05)。
3 讨论
本研究结果显示男性的息肉患病率明显高于女性,与Kolligs等[2]的研究结果一致。Regula等[3]的研究表明男性是进展期腺瘤的独立危险因素,可能与男性普遍有吸烟、饮酒喜好以及较大的生活压力有关[4-5],而女性体内的雌激素受体对抑癌基因有潜在的调节作用,可抑制非靶器官肿瘤如结直肠癌的发生[6]。因此,相对女性而言,男性更应接受结肠镜筛查,特别是有长期吸烟、饮酒史者。
本研究结果显示51~71岁为结直肠息肉高发年龄段,2012年美国医师协会结直肠癌筛查指南[7]也建议一般人群从50岁开始接受结直肠癌筛查,但缺乏针对性的筛查费用被指浪费公共卫生资源。由于本研究为某一时期的横断面研究,且筛查年龄段可能随时间、生活方式及习惯等的改变而改变,要得出适合上海地区的结直肠癌筛查年龄段,还需行进一步大规模的临床研究来确定。
参考嘉定区中心医院同期5 688例因消化道症状而行结肠镜检查的人群的临床资料,发现1 605例息肉患者(28.2%),活组织检查1 024例,578例为腺瘤样息肉(10.2%),合并高级别上皮内瘤变33例(0.6%),其次为增生性和炎性息肉255例(4.5%),另有191例(3.4%)确诊为癌。无症状人群的息肉检出率低于有症状人群,但前者依然达到25.2%,提示息肉患者并不一定存在腹痛、腹泻、便血等症状,反之,有上述症状的患者并不一定为息肉导致,故不能忽视对普通人群的结肠镜筛查。此外,无症状筛查人群与有症状人群的腺瘤伴高级别上皮内瘤变检出率无差异,也充分体现筛查的意义,虽然筛查人群检出息肉的病理类型多数为增生性和炎性息肉,但良性病变合并上皮内瘤变可恶变,一旦发现需定期随访,以期在早期治疗的基础上及时发现复发,达到根除目的。国外一项长期随访研究显示,结肠镜下摘除息肉可降低结直肠癌发生率[8],日本2014年的结直肠癌治疗指南也提出行内镜下息肉切除具有诊断和治疗双重意义,对切除标本行病理检查可判断息肉性质、根治手术程度及有无追加外科手术的必要。因此,目前许多学者认为,不管息肉为何种病理类型,可将结肠镜下息肉摘除视为结直肠癌的一级预防策略,重视普通无症状人群的结肠镜筛查,对预防结直肠癌的发生非常重要。
本研究的956例息肉患者,乙状结肠和直肠是息肉高发部位,与刘希双等[9]的研究结果相符,并且分别高发于距肛门20~25 cm以及10 cm以内处,考虑与食物经过消化吸收到达该部位时,水分和营养物质已被充分吸收,食物残渣、细菌和代谢产物等成分刺激肠道壁,加之老年人普遍存在便秘,更延长了刺激的时间和强度,从而较其他部位更易发生息肉。降结肠段息肉高发于距肛门36~40 cm处;在年龄方面,横结肠及升结肠息肉均在62~71岁年龄段高发;在性别方面,男性乙状结肠部位息肉高发;但以上高发部位可能与该部位息肉检出率高有关。因此,行结肠镜检查时应仔细观察全结肠,充分吸净残留粪水以暴露肠壁全周,尽量减慢退镜速度,必要时需反复检查避免遗漏,进一步提高全结肠息肉检出率。
内镜下切除是息肉治疗的主要方式。息肉形态以隆起有蒂型居多,可能与此类息肉较易被发现,而扁平型息肉检出率低有关[10]。目前学术界普遍认为,绝大部分结直肠癌由腺瘤演变而来,有腺瘤患者的结直肠癌发病率比无腺瘤患者高出5倍,多枚腺瘤患者又比单枚腺瘤患者高出1倍,说明腺瘤与癌之间存在密切关系。Fostira等[11]发现腺瘤性息肉基因APC的异常,第9个外显子剪接位点的破坏将导致结直肠癌发生。Wasilewicz等[12]也报道腺瘤性息肉5-LOX的表达在其恶变中起着强烈的促进作用。因此,诊断结直肠息肉性质对治疗干预及预后评估很重要。
本研究比较了上海市嘉定区各大乡镇的结直肠息肉患病率,结果马陆镇显著高于其他乡镇,提示马陆镇居民可能存在危险因素暴露,可对该地区居民的男女比例、生活方式、饮食结构[13]、生活习惯以及家族史[14-15]等进行流行病学调查,找出危险因素加以干预,有望降低该乡镇地区的息肉患病率。Mehrabi等[16]报道管状、管状绒毛、绒毛状这3个不同类型的腺瘤息肉的线粒体基因组序列有差异,并且家族性腺瘤性息肉病是第5号染色体长臂基因突变引起的常染色体显性遗传疾病,有条件时可对该乡镇居民行基因序列测定,明确是否存在与息肉相关的基因突变或缺陷。本研究还发现嘉定镇的息肉活组织检查率最低,对医生进行活组织检查判断标准和患者依从性的临床走访,发现部分临床医生对于直径小、表面光滑的息肉多根据临床经验主观判断而直接摘除不进行活组织检查为主要因素,患者的依从性为次要原因。目前多数学者主张手术取下来的活组织全部送检,要加强对临床医生的宣教,提高活组织检查率,降低漏诊率,且病理结果对于随访期限有重要的参考价值。本研究发现各乡镇的肿瘤性病变占比无差异,但比例均较高,更强调了术后活组织检查和及时复查的重要性。
对本地区不同单位患者的息肉患病率比较,发现事业单位和政府机关职工的息肉患病率最高,这可能与其普遍存在久坐、运动量少以及公关接待高脂肪低纤维饮食、吸烟饮酒习惯等因素相关[17-18],因此要加强健康宣教,采取加强锻炼[19],控制体质量等措施,加强对他们的结肠镜筛查,做到预防为主,早发现,早治疗。在提高活组织检查率方面,主要通过对临床医生宣教息肉活组织检查的重要意义,提高自由职业者的依从性,为随访治疗提供依据。
在随访时间间隔上,2012年美国结直肠癌学会工作组在息肉切除后随访指南共识意见中提出:对高危人群,内镜下治疗后建议每3年复查1次结肠镜;对低危人群,内镜下治疗后建议每5~10年复查1次结肠镜。能否制定一个危险评分量表,对息肉切除术后患者实行个体化随访策略,最大限度地减少对患者行结肠镜检查的次数,不但可节约医疗资源,提高患者依从性,还能及时发现复发,防止癌变,是今后面临的重大课题。本研究选取上海市嘉定区接受结直肠癌筛查的患者的临床资料进行回顾性分析,对于中国其他地区有一定的借鉴意义,将来可行多中心回顾性随访研究,使流行病学结论更具代表性和说服力,便于推广。
