干预前后某心脑血管病医院人血白蛋白使用情况分析
2020-03-04陈文华买淑霞张秋菊熊建功朱秀琪孙维红
陈文华,买淑霞,张秋菊,熊建功,朱秀琪 孙维红
白蛋白产生于肝脏,是主要的血清蛋白,具有维持血浆胶体渗透压、结合多种化合物、提供血浆大量抗氧化活性等多种重要生理功能[1],是临床上应用最广泛的血液制品。人血白蛋白价格昂贵,临床医生对该产品的合理规范使用尚存在一定的误区,造成不合理使用的现象较为普遍,其用药的合理水平不仅影响患者医疗费用的高低,也在很大程度上决定该有限资源分配的合理性[2]。人血白蛋白属于我院重点监控品种,药剂科每月关注其出库量,在2017年初人血白蛋白的使用数量猛增,根据本院的超长预警管理制度对其使用合理性进行评价,点评结果会公布在院内的医疗质量简报。2018 年初对人血白蛋白进行再次点评,以检验我们的干预效果。
1 资料与方法
1.1 资料来源:利用医院信息系统调取2017 年1 月-3 月(干预前288 例)和2018 年1 月-3 月(干预后156 例)全院临床科室所有使用过人血白蛋白的病例。
1.2 人血白蛋白合理使用的适应证评价标准:本次评价的参考资料主要有美国大学医院联合会(UHC)《人血白蛋白、非蛋白胶体及晶体溶液使用指南》[3]《人血白蛋白用于肝硬化治疗的快速建议指南》[4]《北京市医疗机构处方专项点评指南》[5]、药品说明书及其他相关文献[6]。通过以上指南及药品说明书总结出符合使用人血白蛋白的适应证,主要包括:①休克、烧伤;②提高血浆胶体渗透压;③脑血流灌注(如存在脑水肿危险,使用25%白蛋白);④低蛋白血症(白蛋白浓度≤25 g·L-1);⑤肝硬化腹水,脑、肺水肿;⑥肾病综合征(25%白蛋白联合利尿剂治疗);⑦新生儿高胆红素血症;⑧肾脏和肝脏移植;⑨大容量血浆置换;⑩用于心肺分流术、烧伤和血液透析的辅助治疗。
1.3 调查内容:我科临床药学工作人员共同讨论设计人血白蛋白合理使用调查表,调查内容包括患者的性别、年龄、疾病诊断、用药前是否监测蛋白水平、用药前白蛋白水平、用法用量、用药时间、用药总量、用药依据、住院药费、住院总费用。
1.4 干预方法:完成对人血白蛋白点评后,我科汇总点评结果,针对各科存在的问题下到临床科室明确指出,临床药师在科内举办人血白蛋白相关的合理用药讲座。另外,点评结果还及时公布在院内质量简报中。
1.5 统计学方法:统计学采用SPSS 19.0 软件分析处理,计量资料以±s 表示,比较采用t 检验,计数资料比较采用χ2检验。
2 结果
2.1 干预前后患者一般情况比较:干预前调取288例使用人血白蛋白的病例,其中男152 例,女136例,年龄15~92 岁,平均年龄(66.0±15.1)岁;干预后调取156 例使用人血白蛋白的病例,其中男89 例,女67 例,年龄12~91 岁,平均年龄(66.3±15.0)岁。比较干预前和干预后患者的性别、年龄差异均无统计学意义(P>0.05)。
2.2 干预前后人血白蛋白的整体用药情况比较:干预前全院使用人血白蛋白患者人数288 例(21.85%),干预后全院使用人血白蛋白患者人数156 例(4.88%),干预前后的构成比比较有统计学意义(χ2=47.13,P<0.05);干预后住院患者人血白蛋白的平均用药量及用药天数均明显下降,比较干预前后结果具有统计学意义(P<0.05),见表1。
表1 干预前后人血白蛋白的基本用药情况(±s)

表1 干预前后人血白蛋白的基本用药情况(±s)
2.3 干预前后人血白蛋白用药原因比较:本次研究中所统计的适应证主要是通过医生的病程记录中直接获得的,其中还有一部分病例其病程记录中未提到使用人血白蛋白的相关依据,均认为是不合理病例,单独统计。从适应证方面比较,干预前后符合、不符合评价标准构成比有统计学意义(χ2=76.33,P<0.05),见表2、表3。
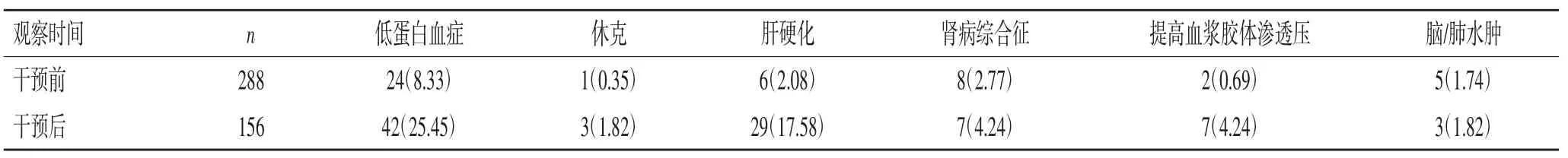
表2 干预前后人血白蛋白用药符合评价标准的适应证比较[n(%)]

表3 干预前后人血白蛋白用药不符合评价标准的适应证比较[n(%)]
2.4 干预前后人血白蛋白禁忌证的比较:根据人血白蛋白的说明书及相关的使用指南,主要统计的人血白蛋白使用禁忌证包括未控制的高血压、重度贫血、肾功能不全、心力衰竭,干预前后比较有统计学意义(χ2=6.29,P<0.05),见表4。

表4 干预前后人血白蛋白禁忌证比较[n(%)]
2.5 干预前后人血白蛋白用药合理性比较:干预前人血白蛋白的用药合理数为17 例(5.90%),干预后为86 例(52.12%),干预前后比较有统计学意义(χ2=127.56,P<0.05),见表5。

表5 干预前后人血白蛋白用药合理性比较[n(%)]
2.6 干预前后人血白蛋白对住院药费的影响:干预前蛋白平均费用占平均住院药费的比例为10.68%,干预后为8.58%,干预前后比较具有统计学意义(P<0.05);干预前蛋白平均费用占平均住院总费用的比例为4.48%,干预后为2.73%,干预前后比较有统计学意义(P<0.05),见表6。

表6 干预前后人血白蛋白对住院药费的影响(%)
3 讨论
3.1 人血白蛋白干预效果评价分析:根据本院超长预警管理制度,我科临床药学室开展了对人血白蛋白的合理用药点评,建立了合理使用调查表,并且将点评结果发布至院内医疗质量简报。结合第一次的点评情况,组织临床药师到科室进行人血白蛋白合理用药的相关讲座,对点评模式及相关标准做了对应的修正,并在第二次点评中实施。通过干预,全院人血白蛋白的合理使用水平明显提高。
院内可以根据各临床、各科室收治病人的疾病特点,结合本院的实际情况,参考相关指南和药品说明书内容,建立符合临床实际情况的人血白蛋白合理使用适应证及合理使用评价标准[7]。另外,建立人血白蛋白临床使用监督及合理用药评价体系,充分发挥药师特别是临床药师的作用,深入临床科室,通过临床药师的临床查房和医嘱审核,对患者使用人血白蛋白的适应证、用法用量、用药疗程和禁忌证等进行把关。
3.2 人血白蛋白不合理使用原因分析
3.2.1 适应证不合理:从调查的数据来看,干预后不合理用药病例最多的是无适应证用药(见表4),我院使用人血白蛋白不符合评价标准的适应证主要为低蛋白血症和营养支持。人血白蛋白的药品说明书适应证项下提到可用于低蛋白血症,但未规定血清白蛋白处于什么水平时可以使用人血白蛋白;另外,UHC《人血白蛋白、非蛋白胶体及晶体溶液使用指南》中提到人血白蛋白的不合理应用包括低蛋白血症,但该《指南》中仍未提及衡量此时低蛋白血症的血清白蛋白水平;基于以上两点,临床上对于低蛋白血症使用人血白蛋白的血清白蛋白水平存在不统一,现在大多数文献报道中都提到当血清白蛋白浓度≤25 g/L 时使用人血白蛋白被认为是合理的,本调查也是采用这一标准进行评价。UHC《指南》对人血白蛋白用于营养干预做了明确说明,对于需要营养干预的患者,白蛋白不能作为蛋白质的补充来源。导致白蛋白降低的原因[8]:一方面是肝脏合成减少,多见于肝功能异常患者;另一方面是机体消耗增加,常见于肿瘤、重症感染及其他消耗性疾病。白蛋白在体内的代谢周转时间约为25 d[9],瞬时的补充人血白蛋白并可以暂时能提高白蛋白水平,但对疾病的转归可能是无益的[10],应该积极寻找导致白蛋白降低的原发因素,从根本上解决低蛋白血症。
3.2.2 禁忌证:本研究中干预前后仍有11.11%、4.24%的患者在有禁忌证的情况下使用人血白蛋白。人血白蛋白的胶体渗透压效果大约相当于血浆的4 倍,对于严重高血压患者,输入人血白蛋白时有循环超负荷及血容量猛增导致高血压难以控制的风险[11]。
3.3 人血白蛋白合理使用对药费的影响:干预前每位患者使用人血白蛋白的平均费用为2 680 元,干预后为1 800 元,降低了880 元;此研究结果中“蛋白降低费用/平均住院总费用(%)”即“880/平均住院总费用(%)”这一指标的高低可视为蛋白的费用对药占比的影响,干预前这一指标为1.47%,干预后为1.33%,降低了0.14%,干预前后比较差异无统计学意义,但是从控制药占比的角度来考虑,进一步促进人血白蛋白的合理应用,对控制全院药占比是有积极作用的。
