克氏针固定治疗儿童骨折的并发症分析
2020-03-04马睿,陈辉,林峰
马 睿,陈 辉,林 峰
解放军总医院海南医院 骨科,海南三亚 572000
克氏针因无螺纹、不损伤骨骺、技术简单、创伤小,在儿童骨折中广泛应用[1-10]。因骨折愈合需要时间,克氏针需留置数周,容易出现针道感染、克氏针松动、克氏针移动等并发症[6-9]。本研究分析了既往诊治的儿童骨折克氏针固定后相关并发症,为降低并发症的发生率,探讨并发症的解决方案提供参考。
资料和方法
1 资料 分析我院2015 年1 月- 2019 年12 月采用克氏针手术治疗的儿童骨折病例43 例,其中肱骨髁上骨折21 例,肱骨外髁骨折9 例,足趾骨折3 例,手指骨折3 例,桡骨远端骨折5 例,肘内翻畸形矫形2 例。克氏针固定超过4 周组共27 例,其中男童15 例,女童12 例,年龄0.5 ~ 12 岁,术后随访时间(16.17±5.15)周;克氏针固定不超过4周组共16 例,其中男童10 例,女童6 例,年龄1 ~13 岁,术后随访时间(16.29±5.09)周。见表1。
2 手术方法 选取直径为1 ~ 2.5 mm 克氏针,用电钻经皮钻入骨质内。克氏针数量2 ~ 4 根不等,由骨折部位及骨折类型决定。本组中1 例使用4根克氏针,9 例使用两根克氏针,余下均为3 根克氏针固定。克氏针穿过骨折端固定,末端弯曲,针尾留置体外。所有患者随访均在半年内,克氏针根据病情留置3 ~ 9 周。
3 并发症指标 评价指标包括针道感染、克氏针松动、克氏针移位、肉芽过度生长、骨质过度生长、神经损伤。针道感染定义为针道周围皮肤红肿或伴有分泌物。克氏针移动定义为X 线片上肉眼可见的、针-骨界面处外固定针摆动形成的明显透光带和其周围的骨硬化缘,或外固定针的位置发生了移位[10]。
4 统计学方法 采用SPSS22.0 统计数据,计量资料以频数(百分比)表示,组间比较采用χ2检验或Fisher 精确概率检验;计量资料通过正态性检验,组间比较采用t 检验。P <0.05 为差异有统计学意义。
结 果
1 手术疗效 本研究包括43 例儿童骨折,经克氏针手术治疗后,所有骨折均愈合,患肢外观无畸形。
2 术后并发症发生及治疗情况 14 例出现并发症,并发症发生率33%。相关并发症:1)针道感染:共14 例,经每日换药后分泌物减少,拔出克氏针后针道自行愈合,均未发展为深部感染或骨髓炎。2)克氏针松动:共9 例,其中4 例克氏针经与术后X 线片对比,出现明显移位,但在克氏针松动病例中,骨折端均愈合,未出现骨折端不愈合情况。3)肉芽过度生长:共2 例,其中1 例肱骨外髁骨折克氏针留置体外6 周,期间出现钉道感染,出现肉芽过度生长,肉芽高出皮肤表面最高处达1.5 cm,贴附克氏针表面,经换药后肉芽不消除,同患儿父母交代病情后建议门诊切除增生肉芽,患儿家长不接受。拔除克氏针后,患儿家长坚持每天用乙醇及碘伏换药,2 周后肉芽自行消肿愈合,局部平整(图1)。4)骨质过度生长:1例肱骨外髁骨折患者因术后出现骨折块移位,4 周拍摄X 线片未见明显生长,后留置克氏针共9 周,拔除克氏针后局部出现骨质过度生长。5)神经感觉运动障碍:2 例术后出现术后尺侧手指感觉麻木或伸直活动受限,因去除克氏针存在断端不稳,留置克氏针3 周后去除,随后口服甲钴胺1 个月,3 个月内尺神经功能全部恢复,尺侧感觉及活动正常。
3 克氏针留置时间与并发症发生率的关系 克氏针留置超过4 周组的并发症发生率高于留置≤4周组,其中针道感染和克氏针松动发生率两组差异有统计学意义(P <0.05)。克氏针移位、肉芽过度生长、骨质过度生长、神经损伤方面,两组差异无统计学意义(P >0.05)。见表2。
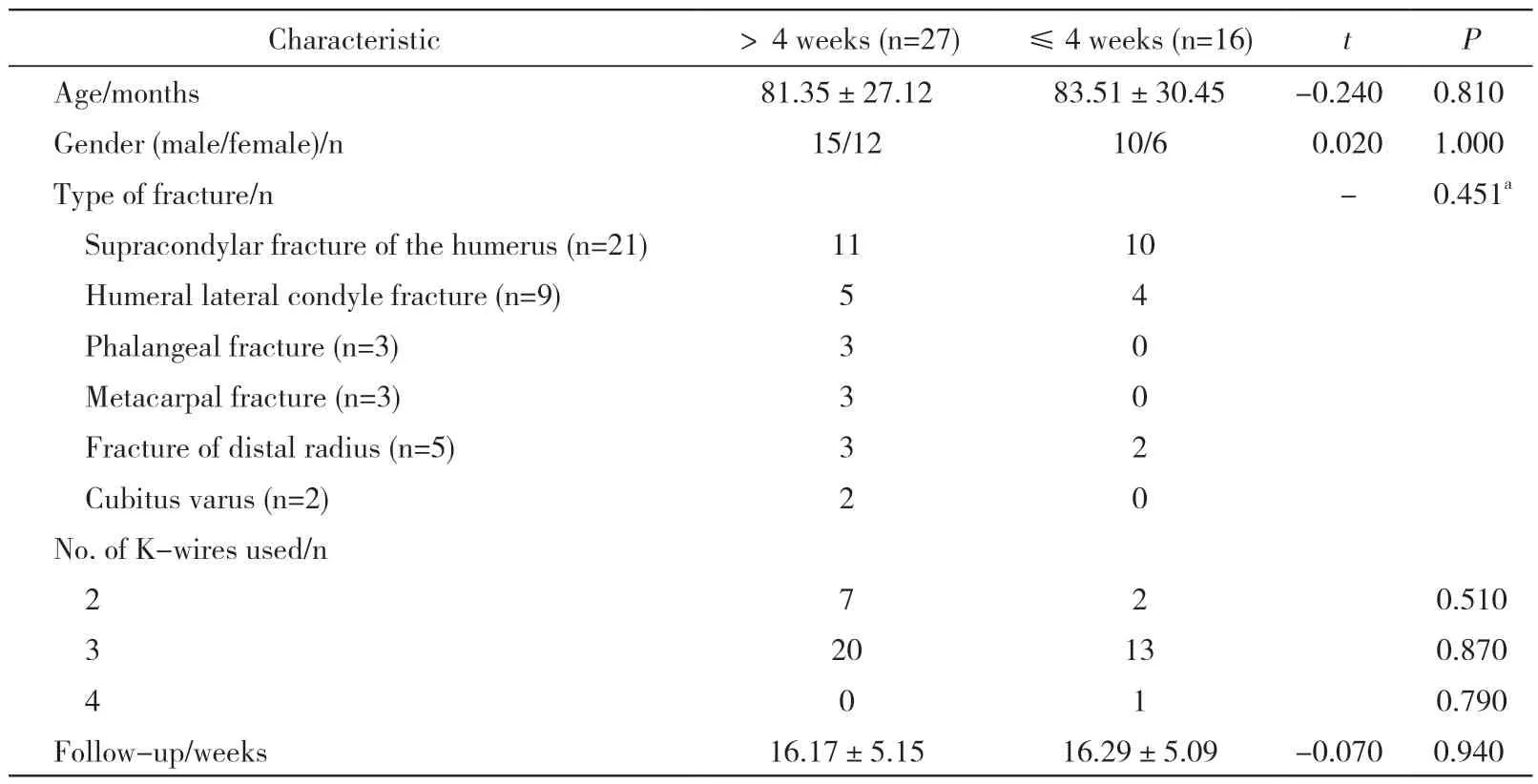
表1 两组骨折患儿临床资料比较Tab. 1 General and clinical characteristics of children in the two groups
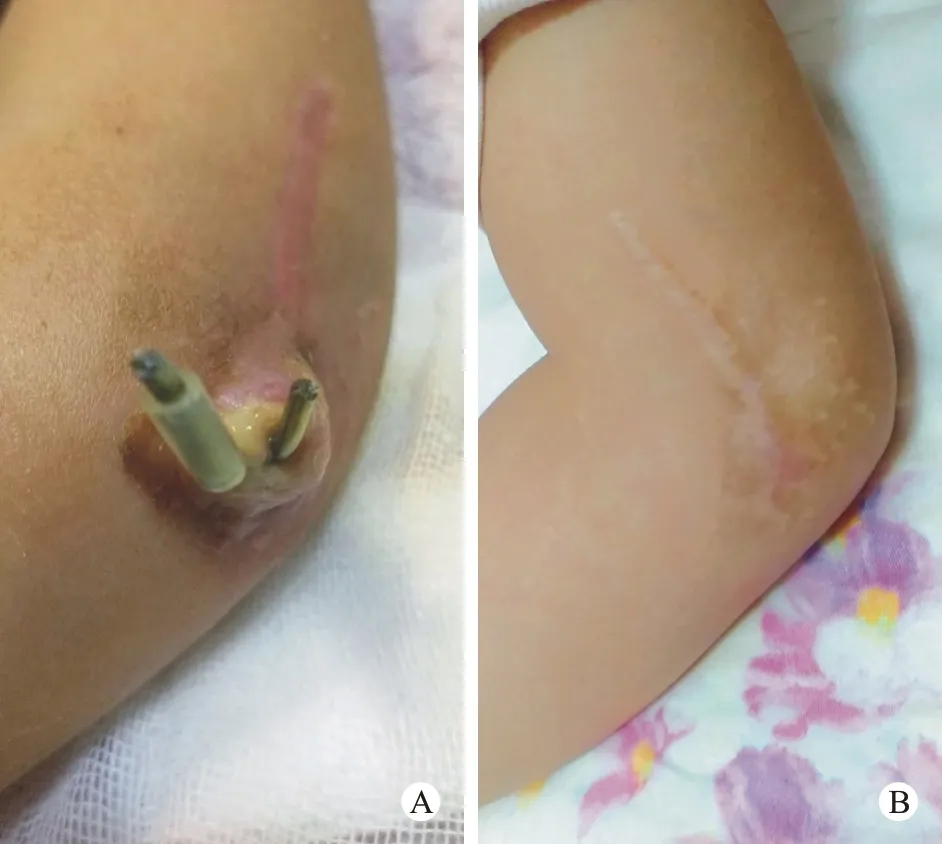
图 1 3岁肱骨外髁骨折女童行克氏针固定 A: 拔针前肉芽过度生长; B: 拔针后皮肤平整Fig. 1 A 3 year-old girl with humeral lateral condyle fracture fixed by K-wire A: Overgrowth of granulation was found before removing;B: The skin was smooth after removing K-wire
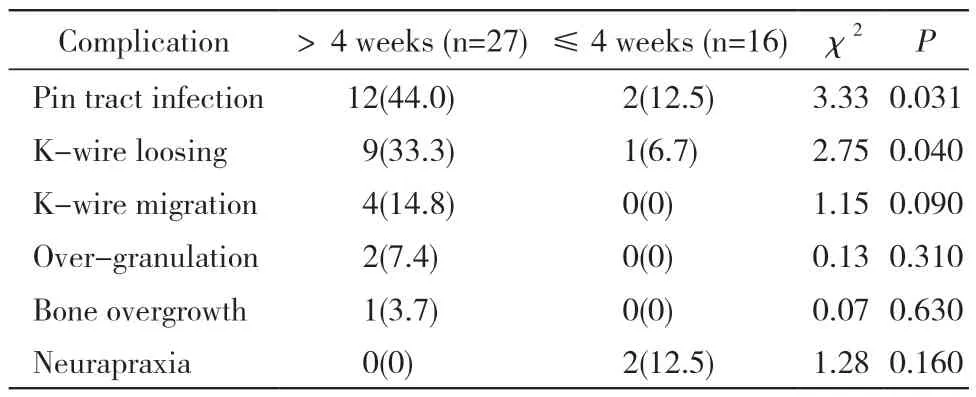
表2 两组临床并发症指标比较 (n, %)Tab. 2 Comparison of clinical outcomes between the two groups by duration of K-wire fixation (n, %)
讨 论
克氏针因无法断端加压、强度低、需留置数周,因此并发症发生率高。本组病例并发症发生率33%,但比较轻微,正确处理后没有影响肢体的功能及外观。
本组病例中,有14 例出现针道感染(钉道周围皮肤红肿或有分泌物),经定期换药,针道周围酒精纱布包裹后,感染均得到控制,均未发展为深部感染及骨髓炎。与针道感染的相关因素主要包括针-骨界面的移动、骨坏死、克氏针周围软组织及克氏针留置皮肤下出口处软组织的张力[11]。因此,保证克氏针固定的稳定性、适度松解克氏针周围软组织避免高张力可降低感染发生率。近年文献报道,在切开复位克氏针固定病例中,克氏针取切口以外的针道可有效降低感染率[12]。一旦出现针道感染,治疗方法主要是拔针或持续换药,如病原微生物培养阳性,可根据药敏结果选择抗生素足程、足量使用[13]。近年来不同国家大量病例报道中几乎无克氏针固定引起深部感染及骨髓炎的情况,目前有报道发展为骨髓炎的仅局限于克氏针固定的指骨骨折[14]。
本组病例中出现1 例肉芽过度生长,肉芽最高处高出皮肤表面1.5 cm。拔出克氏针后,坚持换药,肉芽消失初步恢复平整。分析该病例,针道周围存在红肿及分泌物,符合针道感染;克氏针松动并出现移动;患者因定期复查未见明显骨痂生长,克氏针留置长达9 周。可排除金属排斥反应,因该患儿对侧相同部位骨折行同样术式治疗,无相同情况发生。因此防止感染、克氏针固定稳定,即使骨痂生长不理想也在6 ~ 8 周时拆除克氏针更换为外固定,可有效避免并发症。治疗方法是拔除克氏针后,伤口连续换药,消除炎症,肉芽可完全或部分消失。
本组病例中出现9 例克氏针松动(拔针时发现),4 例克氏针移位(行患肢X 线片检查前后对比时明确),增加外固定强度后,骨折端均愈合,无骨不连情况发生。其中7 例存在针道感染,1 例依从性差,术后未规律佩戴外固定且频繁活动。无感染性针松动2 例(因克氏针位置不佳反复更换克氏针位置、克氏针固定强度不够)。有观点认为这种松动和移位是由于肌肉和重力的影响、克氏针固有的光滑的属性、克氏针留置体外过长等原因造成的[15-16]。同时,克氏针多次通过骨皮质和骨松质,导致克氏针钝化,随后产生热量致针周围骨坏死,可能会导致随后的松动和失去固定[17]。因此,应控制针道感染、适度增加外固定、增加克氏针固定强度、正确控制克氏针针尾长度、正确弯曲克氏针针尾。同时选取适度粗细的克氏针,避免反复穿刺,注意克氏针的分布及穿过两层皮质,可有效避免该并发症,文献报道手术技术可有效避免并发症,住院医师操作的手术并发症与高职医师操作的并发症发生率有显著差异[18-19]。
近年来,有大量外科医生尝试将克氏针包埋在皮下解决克氏针松动及针道感染问题,但Wormald 等[20]近期的Meta 分析结果表明,克氏针包埋皮肤之下与部分留置体外相比,两种技术的骨愈合率和术后感染的发生率没有差异,不良事件的风险却增加了近两倍。可能的原因:1)包埋皮下的克氏针的疼痛刺激程度高于非包埋克氏针,因包埋克氏针刺激软组织水肿,造成皮肤张力增高;2)非包埋克氏针常规4 ~ 6 周门诊无麻醉拔除,包埋皮下克氏针留置时间6 ~ 12 周,且需二次麻醉去除克氏针;3)深部感染率包埋克氏针高于非包埋克氏针;4)包埋皮下克氏针对皮肤的激惹远高于非包埋克氏针。因此包埋于皮下的克氏针并未从根本上解决克氏针固定的弊端。
本组病例中出现2 例尺神经损伤,均为肱骨髁上骨折,手术方法均为闭合复位克氏针内固定术,置钉方式均为内外髁交叉克氏针固定。因术前均有详细的术前查体,因此神经损伤考虑为医源性损伤。因骨折端不稳定,拆除内固定会出现断端不稳,因此未在术后直接去除克氏针,密切观察患者肢体感觉运动变化,考虑为克氏针刺激或误伤尺神经。术后3 周拆除内侧克氏针后长期服用甲钴胺片,未行神经探查,后神经功能全部恢复,未留下后遗症。据国外文献报道,医源性神经损伤发生率为2% ~ 3%[21],肘关节内侧置入克氏针造成医源性尺神经损伤的发生率为1.4% ~15.6%[22],若考虑神经断裂或损伤严重,建议早期探查而非简单的去除克氏针[23]。因此术前良好计划,术中精确置针是避免神经损伤的有效办法。此外,超声引导的穿针目前已成为消除尺神经损伤的一种方法[24-25]。
克氏针留置时间与并发症发生率存在相关性。克氏针留置时间越长,并发症发生率越高。克氏针留置超过6 周的并发症发生率为22%[21]。同时,克氏针放置数量越多,并发症出现概率越大。放置1 根针并发症发生率为16.5%,两根针发生并发症发生率为33%[21]。
综上,对于儿童骨折,克氏针固定是最有效、最安全的固定方式[26],尽管在实际应用中存在并发症,但大多数患者无严重后遗症。正确认识并发症,确定引起并发症的原因,及时合理的采取有效预防措施,可以最大限度地避免并发症发生,或在并发症发生后有效制止可能的影响。因此,术前规划、术中正确置针、术后患者的依从性(包括患者的教育和家长的沟通,消除家长的焦虑,不要过早的从事不恰当的活动)和家长的观察与护理水平是十分重要的。
