基于时间-密度曲线的改进的个性化肺动脉CTA扫描方案研究
2020-03-01薛波方玉尹航刘映江任何林美烟段登捷张德川
薛波,方玉,尹航,刘映江,任何,林美烟,段登捷,张德川
1. 重庆市急救医疗中心 重庆大学附属中心医院 放射科,重庆 400014;2. 重庆市中医院 放射科,重庆 400021
引言
肺动脉栓塞是指由于内源性或外源性栓子阻塞肺动脉,引起肺循环功能障碍的临床综合征[1]。随着多层螺旋CT 或容积CT 广泛应用于临床,肺动脉CT 血管造影(CT Angiography,CTA),被推荐为诊断肺动脉栓塞首选的影像学方法[2]。
不同患者因肺循环时间不同,且肺动脉CTA 检查时对比剂充填快,如果扫描时间选择不当或扫描时间过长,极易造成上腔静脉伪影及肺静脉污染。使用智能跟踪造影法时,触发扫描的阈值和到达阈值后的延迟时间不好掌握,容易造成对比剂充填不足或者肺静脉干扰;既往使用的小剂量团注测试法,因为只是测定了增强序列的延迟时间,而没有测定扫描时间,同样也存在对比剂充盈不足或肺静脉污染。本研究在小剂量团注测试法的基础上进行改进,通过计算增强序列的延迟时间和扫描时间,降低或减少肺静脉的污染。
1 材料与方法
1.1 一般资料
本研究通过对2017 年1 月至2019 年4 月怀疑肺栓塞的患者进行分组,个性化肺动脉CTA 检查25 例,智能跟踪扫描23 例。男性27 例,女性21 例,年龄23~91 岁,平均(42.3±14.6)岁。
1.2 扫描方法
采用GE 64排128层和联影64排128层螺旋CT机。患者仰卧位,足先进,双手上举,固定患者保持体位不动,扫描范围从肺尖至膈顶。扫描条件:扫描方式为螺旋扫描;120 kV;采用自动管电流调制,范围为10~400 mA[3](兼顾图像噪声和辐射剂量);螺距:智能跟踪扫描采用常规螺距0.984:1,个性化扫描的螺距根据增强扫描序列的时间调整(0.516:1~1.375:1) ;准直器宽度40 mm;扫描层厚5 mm,层间距5 mm;扫描视野Large Body;重建算法为滤波反投影法,重建模式为标准重建,同步重建为层厚0.625 mm,层间隔0.5 mm。对比剂注射速率4.0 mL/s,总量40 mL(碘海醇350 mgI/mL),生理盐水注射流速4 mL/s,总量30 mL。曝光前5 s指令患者吸气后屏气。扫描完成后将原始数据传至GE AW4.4后处理工作站。
1.2.1 智能跟踪造影法
在气管隆突下2 cm 设置监测层面,物理延迟时间3 s,管电压120 kV,管电流40 mA,扫描时间间隔1 s,监测阈值100,诊断延迟7.6 s,对比剂注射流速4 mL/s,总量50 mL;生理盐水注射流速4 mL/s,总量30 mL。
1.2.2 改进的小剂量团注个性化扫描
(1) 小剂量团注测试。在气管隆突下2 cm 设置监测层面,延迟时间5 s,管电压120 kV,管电流40 mA,扫描时间间隔1 s,预设扫描20 次。对比剂15 mL,生理盐水20 mL,注射速率4.0 mL/s。触发扫描与对比剂推注同时进行,待升主动脉对比剂浓度开始下降后停止监测。运用时间密度曲线软件分别测得肺动脉干和肺静脉(或左心室)两处的时间-密度曲线。
(2)增强序列的延迟时间及扫描时间的确定。根据肺动脉干处的时间-密度曲线(TDC1),测量肺动脉的达峰时间T1=nPA×2+5,其中nPA为测得的肺动脉达峰点数。根据肺静脉(或左心室)的时间-密度曲线(TDC2),测量肺静脉的达峰时间T2=nPA×2+5,其中nPV为测得的肺静脉达峰点数。将增强序列的延迟时间t 为t=T1,扫描时间T应满足:T≤T2-T1(通过调节螺距、旋转时间,使T 满足此条件)。
1.3 图像处理及质量评价
(1)图像后处理。将扫描得到的DICOM 数据导入GE AW4.4 后处理工作站,对图像进行容积再现、最大密度投影(Maximum Intensity Projection,MIP)、多平面重组等处理,并测量横断位的肺动脉、肺静脉的CT 值。
(2)图像质量评定。由2 名经验丰富的诊断医生根据肺动脉强化程度、图像血管边缘、主干和分支显示情况等判断图像质量,评分标准为5 分制[4]:5 分,噪声不明显,肺动脉边缘光滑锐利,远端分支显示好;4 分,噪声稍增多,肺动脉边缘光滑,远端分支显示较好;3 分,肺动脉主干及主要分支显示尚可,边缘稍毛糙,分支远端显示欠佳,尚可满足诊断要求;2 分,肺动脉主干及主要分支显示较差,边缘毛糙,远端分支显示不清;1分,血管主干及分支显示差,无法诊断。评分结果为4 分以上(包括4 分)的图像设为优质图像。
1.4 统计学分析
采用SPSS 25.0 统计软件进行数据处理,对两种扫描方法获得的优质图像经χ2检验,以P<0.05 为有统计学意义。
2 结果
2.1 图像质量评分结果
采用个性化扫描获得的优质图像有24 例,优良率为96%,采用智能跟踪扫描获得的优质图像有17 例,优良率为73.9%(图像质量≥ 4 分评定为优良),见表1。
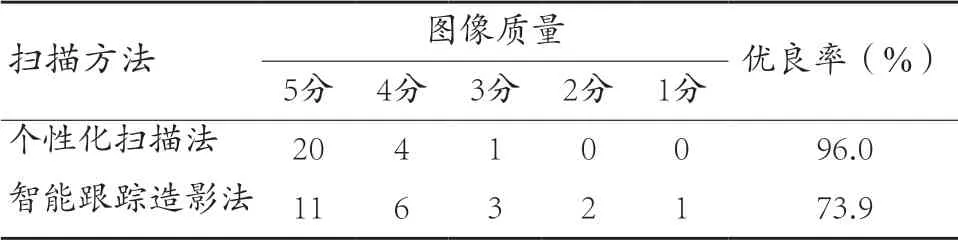
表1 两种扫描方法获得图像的评分结果(例)
2.2 卡方检验结果
实验组扫描方案的优质图像有24 例,差1 例;对照组扫描方案的优质图像有17 例,差6 例(图像质量≥4 分评定为优质图像,≤3 分评定为差)。所得数据采用SPSS 25.0进行数据分析,采用卡方检验。结果显示,P=0.030<0.05,两种扫描方案具有显著的统计学差异。
2.3 图像处理结果
分别测量肺动脉和肺静脉的时间-密度曲线,计算扫描启动时间和扫描总时间(图1a),通过调整扫描序列参数,使扫描总时间控制在4 s 以内(图1b);扫描数据经多平面重组,发现肺动脉栓塞段血管(图1c);在两种扫描方法获得的横断位图像上分别测量肺动脉、肺静脉CT值,并计算它们的差值(图1d~e);个性化扫方案的数据通过后处理,获得没有肺静脉、上腔静脉、主动脉的干扰图像,可以清晰显示肺动脉的多级分支,图像质量评定为5 分(图1f~g);智能跟踪扫描方案的数据通过后处理,获得有较多干扰的图像,肺动脉远端的多级分支不能显示,图像质量评定为3 分图像(图1h~i)。
2.4 横断面肺动脉、肺静脉CT值测量结果
在横断位分别测量两种扫描方案的肺动脉、肺静脉的CT 值。个性化扫描得到的肺动脉CT 值大于自能跟踪扫描,肺静脉CT 值小于自能跟踪,肺动脉与肺静脉CT 值的差值个性化扫描方案大于智能跟踪扫描方案,见表2。
表2 两种扫描方法获得的横断位的肺动脉、肺静脉
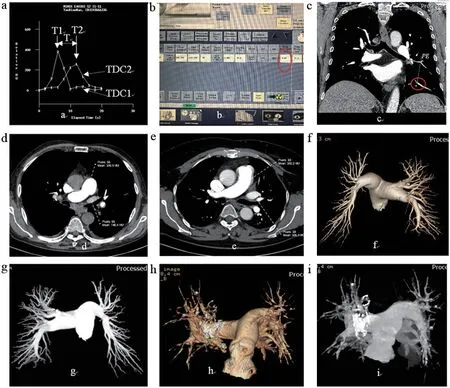
图1 图像处理过程与结果
表2 两种扫描方法获得的横断位的肺动脉、肺静脉CT值比较

表2 两种扫描方法获得的横断位的肺动脉、肺静脉CT值比较
扫描方法 肺动脉 肺静脉 差值个性化扫描 442.26±15.52 174.98±10.87 210.28±13.84自能跟踪扫描 369.71±6.73 271.46±2.39 107.32±13.01
3 讨论
3.1 影响肺动脉CTA的因素
64 层螺旋CT 的普及应用使肺动脉CT 血管成像的扫描时间逐渐缩短,64 层CT 完成肺动脉成像大约需要5 s[5]。因肺动脉循环时间短,易受个体差异和心功能的影响[6],并且肺动脉强化峰值时间和上腔静脉及肺静脉的峰值时间差很短,仅2~6 s[5,7-11],图像易受静脉干扰较大[12],要避开静脉的干扰就需要少量对比剂以快的流速和快的扫描速度相结合,那么循环时间的测定就显得尤为重要。自能跟踪造影只是设定了一个阈值界限,不能在精准达峰时间时扫描;小剂量团注法可以测量精准的达峰时间,如果不在肺动脉和肺静脉的峰值之间扫描完成,同样也会造成肺静脉、主动脉的血管污染。64 排128 层CT,通过调整序列参数,如机架转速、螺距可以在4 s 内把整个肺部扫描完成。所以本研究把正式扫描的总时间控制在肺动脉峰值与肺静脉峰值的差值之间,对比剂总量控制在50 mL 内。
3.2 两种扫描方法的优缺点
(1)自能跟踪扫描方法。方法点简单,易掌握,对比剂用量少,辐射剂量少。缺点:不能精准抓住肺动脉达峰时间,从而导致图像伪影干扰较多,且明显,给诊断带来困难,可能会导致漏、误诊。
(2) 改进的个性化扫描方法。精准抓住肺动脉达峰时间,精准控制扫描时间(将增强序列的扫描时间控制在两峰值的差值之间),肺动脉污染少,图像质量好,减少漏误诊的发生。缺点:检查总时间长,步骤多,易发生错误。对比剂总量多,辐射剂量增加,但总的辐射剂量和对比剂可控。
3.3 辐射剂量和对比剂剂量控制
随着CT 在冠脉、肺动脉等血管成像的临床应用越来越广泛,而其带来的电离辐射风险也日益受到各方关注[13-15],有研究甚至认为CT 辐射将增加2%的恶性肿瘤发病率[16]。本研究遵从辐射防护三原则,在整个研究扫描中,单次扫描的总辐射剂量值为(545±94.34)mGy·cm,处于行业标准的25%~50%之间[17]。有国外文献报道,小剂量测试技术比自动触发技术肺动脉强化值明显提高[18],但多需要10~20 mL 对比剂进行循环时间的测定,虽然会增加辐射剂量,但总的辐射剂量是可控的。
4 结论
本研究在小剂量团注法的基础上进行改进,通过测定肺动脉和肺静脉的达峰时间,从而计算出增强序列的延迟时间和扫描时间。增强序列的延迟时间为肺动脉的峰值时间,扫描时间为肺静脉与肺动脉峰值时间的差值,这种个性化的最佳扫描方案,提高了病灶检出率,提高了图像质量,值得推广。
