改良踝关节后外侧入路联合内侧复位固定治疗三踝骨折临床效果分析
2020-02-26王明辉
王明辉
(中国中航集团三0 二医院骨科 贵州 安顺 563000)
三踝骨折在临床中较为常见,是指内踝、外踝以及后踝同时出现骨折或骨裂,属于一种较为严重的关节损伤,会对踝关节功能造成严重影响[1]。为探寻更加理想的治疗方案,我科在2015--2018 年对部分患者采用改良踝关节后外侧入路联合内侧复位固定疗法,效果较令人满意,现研究过程及治疗结果作如下汇报:
1.资料及方法
1.1 一般资料
将2015 年1 月-2018 年12 月在我科接受手术治疗的三踝骨折患者纳入研究小组,共计96 例,入院后均经影像学检查结果被确诊。其中男性患者55 例,女性患者41 例;年龄分布在18 ~75 岁范围内,中位值为(46.5±5.5)岁;Lauge Hansen分型:旋前-外展型8 例,旋前-外旋型47 例,旋后外旋型42 例。采用随机数字表法将患者分为两组,即实验组(n=48)与参照组(n=48),对两组患者的资料数据进行统计学分析得出P>0.05,具有研究可比性。
以上已将开放或病理性骨折患者、伴有Pilon 骨折患者、伴有严重内科疾病者、不配合研究者剔除研究小组。
1.2 方法
实验组:本组患者予以改良关节后外侧入路联合内侧复位固定术治疗方案,协助患者取仰卧位,患侧肩部及臀部垫高,患肢垫高并内旋,麻醉后,打止血带,后外侧切口长约15cm,近端绕至腓骨,后踝水平经跟腱与外踝之间的中点,远端为弧形切口绕至外踝尖,逐层切开皮肤及皮下组织,近端保护腓浅神经,切口远端于外踝骨膜下向前方剥离,将皮瓣向前方牵开显露外踝,对外踝复位钢板固定,内踝取后内侧切口长约4cm,显露外踝后进行复位及螺钉固定,对后踝,于后外侧切口在拇长屈肌与腓骨长肌的间隙予以解剖,充分显露后踝,直视下复位满意之后使用直径为3.5mm 的螺钉1 ~2 枚进行内固定,冲洗术区,后外侧切口留置负压引流管,最后予以缝合处理,术后48 ~72 小时拔出引流管,术后予以常规抗感染治疗,术后第1、2、3、6、12 月复查,术后1 月部分负重,3 月后完全负重。
参照组:行连续硬膜外麻醉后,取仰卧位,常规消毒铺巾,打止血带,外踝骨折作外侧纵形切口,以解剖钢板固定; 内踝骨折作前侧弧形或后侧弧形切口,以拉力螺 钉固定;后踝骨折行间接复位,作前侧小切口,置入拉力螺钉 固定。
1.3 疗效评定标准[2]
术后,为患者行X 线复查,采用Maryland 足功能评分量表对患者的踝关节功能进行评估,满分为100 分。评估分数为90~100 分者为优,评分为75 ~89 分者为良,50 ~74 分者为中,不足50 分者为差。
治疗优良率=(优例数+良例数)/总例数×100%。
1.4 评价指标
①手术时间;②术中出血量;③骨折愈合时间。
1.5 数据统计
数据采用SPSS20.0 统计软件进行统计分析,计数资料采用率(%)表示,进行χ2检验,计量资料采用(±s)表示,进行t检验,P<0.05 为差异具有统计学意义。
2.结果
2.1 两组患者手术指标对比
实验组患者的手术时间、术中出血量均少于参照组,骨折愈合时间对比参照组短,统计学验证结果为P<0.05,见表1。
表1 两组患者手术指标对比(±s)
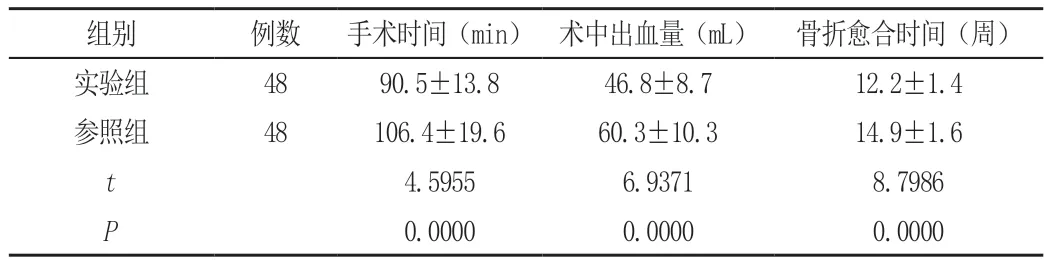
表1 两组患者手术指标对比(±s)
组别 例数 手术时间(min) 术中出血量(mL) 骨折愈合时间(周)实验组 48 90.5±13.8 46.8±8.7 12.2±1.4参照组 48 106.4±19.6 60.3±10.3 14.9±1.6 t 4.5955 6.9371 8.7986 P 0.0000 0.0000 0.0000
2.2 两组患者治疗优良率对比
实验组患者的治疗优良率为91.67%,显著高于参照组的68.75%,统计学验证结果为P<0.05,见表2。
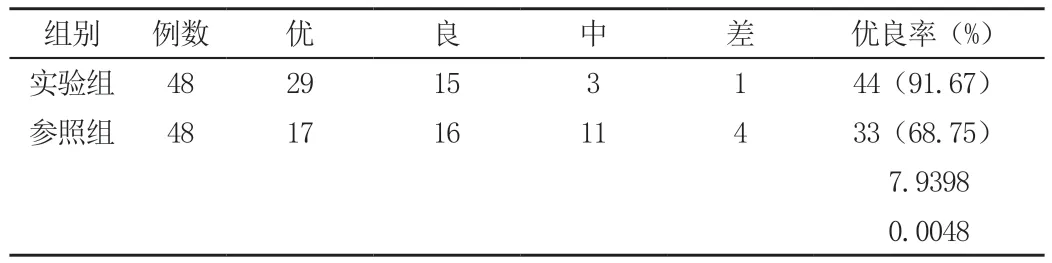
表2 两组患者治疗优良率对比(例)
3.讨论
三踝骨折为关节内骨折,以手术治疗为主[3],后踝骨折为后方横韧带、下胫腓后韧带等牵拉导致胫骨后结节骨折,骨折块位于后外侧,传统入路对后踝间接复位,难以达到解剖复位,改良的后外侧入路,显露充分,直视下操作,直视下对骨折行进解剖复位及螺钉的置入,减少了创伤性关节炎的发生,该手术方案不仅可以简化手术过程,减少透视次数,此次研究结果显示,实验组患者的手术时间、术中出血量均少于参照组,实验组的治疗效果优良率高于参照组,两组数据对比P<0.05,这一结果也充分凸显出了改良式手术方案的有效性及优势。
改良的后外侧切口较外侧切口,对后踝的显露直观,减少了后方软组织的牵拉,降低了术后感染皮缘坏死等并发症,另外,后外侧入路对外踝钢板覆盖良好,避免了切口下方外踝钢板的外露,减少了切口并发症。
综上所述,三踝骨折患者采用改良踝关节后外侧联合内侧入路复位固定,对后踝显露良好,便于后踝的解剖复位及固定,并发症少,值得临床应用。
