特布他林氧驱雾化吸入联合有创-无创序贯通气对老年性重症哮喘合并呼吸衰竭患者肺功能及外周血NOD2、TIM-3 mRNA的影响
2020-01-10席卓娜乔亚红鲍祯程方圆王继芳苏红见韩利
席卓娜 乔亚红 鲍祯 程方圆 王继芳 苏红见 韩利
(河南省胸科医院呼吸二病区,河南 郑州 450008)
哮喘是临床常见的呼吸系统疾病,由于气道长期受到炎性因子的浸润,导致气道壁结构发生肺间质增生,气道和肺泡损伤等病变,肺换气功能减退以及呼吸肌疲劳,最终导致呼吸衰竭〔1,2〕。临床治疗以抗炎为基础进行综合治疗,如糖皮质激素、支气管扩张剂等〔3〕,并辅助使用呼吸机通气,其中不管是有创还是无创均存在一定的限制,如有创呼吸通气创伤大,耐受性较差;无创呼吸通气易被气管痰液、分泌黏液堵塞,影响通气效率〔4〕,本次试验采用有创-无创序贯通气治疗。由于侵入操作、呼吸道的炎性反应易引起患者分泌大量黏液,因此在通气操作过程中清除黏液至关重要。特布他林作为高选择性肾上腺素能β2受体激动剂,通过氧驱雾化吸入的方式给药,有利于快速分散至下呼吸道,激活腺苷酸环化酶,增加胞内的环磷腺苷水平,从而舒张平滑肌,改善气流受限,同时雾化吸入气还可湿化痰液,降低痰液黏性,从而有利于排除,保证呼吸通气的顺利进行〔5〕。研究显示重症哮喘合并呼吸衰竭患者存在严重的免疫失衡状态,其中外周血核苷酸结合寡聚化结构域(NOD)2可通过识别病原相关分子模式而激活机体免疫防御;T淋巴细胞免疫球蛋白黏蛋白(TIM)-3调控辅助性T细胞(Th)1/Th2细胞水平,发挥免疫调控功能,两者的水平变化与疾病进展密切关联〔6,7〕。本文进一步探讨特布他林氧驱雾化吸入联合有创-无创序贯通气治疗对老年性重症哮喘合并呼吸衰竭患者肺功能及外周血NOD2、TIM-3 mRNA的影响。
1 资料与方法
1.1一般资料 选取河南省胸科医院2016年8月至2018年9月收治的80例老年性重症哮喘合并呼吸衰竭患者,男49例,女31例;年龄60~88岁,平均(73.14±4.45)岁;病程4~20年,平均(12.83±5.56)年。均符合中华医学会哮喘学组颁布的《支气管哮喘防治指南》中的诊断标准〔8〕,处于急性发作期,且伴随呼吸衰竭。排除标准:(1)合并糖尿病、高血压、肺结核、自身免疫系统疾病等严重疾病;(2)伴随心脑血管疾病、肝肾功能障碍、内分泌系统异常等;(3)依从性较差,近期参与其他研究试验者。根据随机数字化表分为研究组和对照组,每组40例,两组基线资料差异无统计学意义(P>0.05),具有可比性,见表1。患者入组前均签署知情同意书,且研究已获得伦理委员会批准。
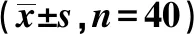
表1 两组基线资料比较
1.2方法 对照组在常规治疗基础上给予有创-无创序贯通气治疗,即常规控制感染、解痉平喘、祛痰,给予支气管舒张剂,气道分泌物引流,注意饮食规律和营养搭配,并进行有创-无创序贯通气。有创通气:建立经口鼻腔插管的人工气道,并采用同步间歇指令通气(SIMV)+压力支持通气(PSV)模式进行辅助通气,待患者病情稳定并好转便下调模式水平,当PSV模式水平稳定在5~8 cmH2O水平时,并保持约8 h,则可拔出气管插管,带上口鼻面罩呼吸机进行双水平气道正压通气(BiPAP)无创呼吸机通气治疗,根据患者的状态和耐受程度缓慢调节吸气压、呼气压,吸气压从7~9 cmH2O逐步上调至13~21 cmH2O,呼气压从3~4 cmH2O逐步上调至6~8 cmH2O。随着呼吸稳定,病情好转,可撤离无创呼吸机。观察组在对照组基础上采用氧气驱动雾化吸入特布他林,硫酸特布他林雾化液 2.5 mg(厂家:阿斯利康公司;规格:5 mg/ 2 ml)溶于2~3 ml生理盐水,雾化吸入器与给氧装置相连,设置氧流量为5~6 L/min,10~15 min/次,2次/d,每次雾化结束后需漱口。患者治疗过程中密切关注各项心肺功能指标,定时监测患者心率、血压、呼吸等体征,两组治疗疗程均为1 w。
1.3观察指标 血气指标:治疗前、治疗7 d后测量患者动脉血氧分压(PaO2)、动脉血二氧化碳分压(PaCO2)、血氧饱和度(SpO2)。
肺功能指标:治疗前、治疗7 d后测量患者第1秒用力肺活量占预计值百分比(FEV1%),FEV1占用力肺活量(FVC)的比值(FEV1/FVC),最大呼气峰流速(PEF)。各肺活量值用捷斯特肺功能仪(产地:日本;型号:CHESTGRAPH HI-10)测定。
疗效评价〔8〕:显效:呼吸困难明显减轻,咳嗽、咯痰明显好转,发绀明显消失,血气指标显示正常;有效:呼吸困难缓解,咳嗽、咯痰有所好转,发绀有所消失,血气指标显示基本正常;无效:呼吸困难,咳嗽、咯痰、发绀等症状不见好转,甚至加重,血气指标显示不正常。总有效率=(显效+有效)/总例数×100%。统计两组治疗期间不良反应发生情况,平均住院天数、气管插管率及呼吸机相关性肺炎(VAP)发生率。
炎性指标:分别于治疗前、治疗7 d早晨抽取患者空腹静脉血5 ml,3 000 r/min离心5 min,上清液体置入P管中并于-70℃下保存。应用酶联免疫吸附试验检测EP管中血清白细胞介素 (IL)-6、IL-18、IL-1β水平,试剂盒购自上海酶联生物科技有限公司。mRNA水平检测:测定治疗前及治疗7 d后NOD2、TIM-3 mRNA表达量。两组于设定日期清晨空腹采集外周抗凝血约2 ml,然后加入淋巴液提取外周血单核细胞,加裂解液200 μl,于4℃条件下震荡30 min,并12 000 r/min离心20 min,采用TRIzol试剂盒(北京华迈科生物技术有限责任公司)提取血清总RNA,以5 μl血清总RNA为模板,按TaqMan MicroRNA逆转录试剂盒(美国GeneCopoeia)说明书要求,将提取的总RNA反转录成cDNA,使用荧光定量PCR扩增仪(ABI 公司)并按照Taqman探针试剂盒要求,以β-action作为内参基因,检测NOD2、TIM-3 mRNA相对表达量(2-ΔΔCt)〔7〕,其中ΔΔCt=CT目标mRNA-CT内参基因。
1.4统计学分析 采用SPSS20.0 软件进行t检验、χ2检验。
2 结 果
2.1两组治疗前后血气指标比较 两组治疗前各血气指标差异无统计学意义(P>0.05)。研究组治疗后PaO2、SpO2显著高于对照组,PaCO2显著低于对照组(P<0.05),见表2。
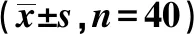
表2 两组治疗前后血气指标比较
与治疗前比较:1)P<0.05;下表同
2.2两组治疗前后肺功能指标比较 治疗前,两组肺功能指标差异无统计学意义(P>0.05)。治疗后,两组均明显改善,且研究组FEV1%、FEV1/FVC、PEF均显著高于对照组(均P<0.05),见表3。
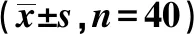
表3 两组治疗前后肺功能指标比较
2.3两组治疗效果比较 研究组总有效率为95.00%(显效25例,有效13例,无效2例),显著高于对照组(80.00%;显效18例,有效14例,无效8例),差异有统计学意义(χ2=4.110,P=0.043)。
2.4两组治疗前后炎性指标比较 治疗前,两组炎性指标差异无统计学意义(P>0.05)。治疗后,研究组IL-1β、IL-6、IL-18水平显著低于对照组(P<0.05),见表4。
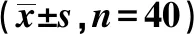
表4 两组治疗前后炎性因子水平比较
2.5两组治疗前后NOD2、TIM-3 mRNA水平比较 治疗前,两组NOD2、TIM-3 mRNA水平差异无统计学意义(P>0.05)。治疗后,两组均显著降低,且研究组显著低于对照组(P<0.05),见表5。
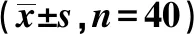
表5 两组治疗前后NOD2、TIM-3 mRNA水平比较
2.6其他情况 研究组平均住院天数、气管插管率显著低于对照组(P<0.05),VAP发生率低于对照组,但差异无统计学意义(P>0.05),见表6。

表6 两组其他情况比较〔n(%),n=40〕
3 讨 论
哮喘作为一种常见的呼吸内科疾病,随着环境的污染、生活方式的改变,发病率逐年增加,哮喘的病因尚未明确,一般认为是嗜酸性粒细胞、T淋巴细胞等免疫细胞引发的气道慢性炎症,可引起气道狭窄、痉挛甚至重塑,从而降低肺功能,最终导致呼吸衰竭〔2,9〕。目前对于重症哮喘合并呼吸衰竭的治疗,临床的常规治疗方案为抗过敏、解痉、抗炎及吸氧等,但是治疗效果不佳,容易产生药物抵抗,导致哮喘反复发作。尽管有创机械通气是常用的支持手段,但创伤较大,患者耐受性较差,容易引发VAP,而无创呼吸治疗通过优化呼吸压、吸气压以降低患者吸气做功,从而缓解呼吸肌的疲劳,改善通气功能,恢复呼吸功能〔10〕,但患者通气过程中分泌物较多,从而降低通气效率,因此采用有创-无创序贯通气可有效提高通气效率。呼吸机通气治疗作为一种辅助治疗措施,只能从表观上对患者病症进行改善,但对于炎性因子的侵袭、痰液的黏附及气道的高反应性,无法进行有效阻断或排出。研究显示,特布他林可通过激动小气道及终末支气管上肾上腺素能β2受体,从而增加细胞内cAMP水平和降低胞内Ca2+水平,刺激支气管平滑肌收缩功能,增加支气管黏膜内的清除能力,以氧驱雾化吸入的方式给予特布他林则可以使较高的浓度达到病灶部位,降低循环系统血药浓度,从而较快提高药效,并降低全身性的毒副反应〔11〕。本研究结果表明,特布他林氧驱雾化吸入联合有创-无创序贯通气可有效治疗老年性重症哮喘合并呼吸衰竭,且进一步证实联合用药可通过减少通气时间,从而降低有创通气引起的VAP发生,最终缩短住院时间,有利于预后。
重症哮喘合并呼吸衰竭往往伴随严重的异常炎性反应,从而引起肺功能受损,呼吸异常。本研究结果表明,联合治疗可显著改善患者异常炎性反应,从而减轻炎性因子对肺组织的损伤,改善肺功能,最终有利于呼吸功能的改善。有研究认为,雾化吸入时用氧驱动给予特布他林,由于雾粒较小(3~6 μm),可快速、有效扩散至下呼吸道,从而立刻发挥药效,改善缺氧,提高支气管黏膜内的清除能力〔5〕。同时雾化吸入还能湿化痰液,避免支气管干涸,降低呼吸机侵入操作对咽部的刺激和损伤,从而降低炎性反应,保护呼吸道黏膜,降低感染可能性及减少破损组织溃烂、渗出液等,故而有利于损伤肺组织的修复,提高患者的呼吸功能,最终表现为血气指标显著改善。
NOD2的基因表达水平与哮喘进展密切关联,其可以通过信号传导从而启动适应性免疫,激活机体免疫防御〔12〕。TIM-3是一种细胞表面免疫调控分子,可通过调控Th1/Th2细胞水平,从而促进IL-2的表达,发挥免疫调控功能,诱导哮喘的发生发展〔6,13〕。NOD2、TIM-3共同维持体内免疫功能的稳态,而重症哮喘患者体内各水平的失衡,导致免疫异常,引起异常炎性反应。本研究结果表明,联合治疗可有效改善患者NOD2和TIM-3 mRNA水平,从而改善免疫功能,减轻异常炎性的侵袭。研究认为,氧驱雾化吸入特布他林通过有效提高患者的支气管平滑肌收缩功能,提高黏膜廓清能力,从而使得呼吸机侵入操作引起的痰液可被迅速清除〔14〕,从而保证了无创呼吸的顺利进行,同时湿润的雾化气可润滑支气管,降低了导管侵入引起的支气管壁的损伤,避免病菌侵袭,减轻免疫系统的激活,降低炎性反应。有创-无创通气的序贯通气避免了各自的不利因素,配合充足的氧气输入,可有效防止气道陷闭,改善肺泡的通气不足,从而维持正常的呼吸状态〔15,16〕。
综上所述,特布他林氧驱雾化吸入联合有创-无创治疗对老年性重症哮喘合并呼吸衰竭效果显著,可有效改善患者NOD2、TIM-3 mRNA水平,从而调控免疫功能,减轻炎性反应,有利于呼吸功能的改善和疾病预后。
