翼点后颞肌下开颅与大骨瓣开颅手术治疗高血压超早期壳核脑出血的对比研究
2020-01-10张宏敏陈保忠陈忠岩庞兆麟
张宏敏 陈保忠 陈忠岩 庞兆麟
1.广东省佛山市第二人民医院神经外科,广东佛山 528000;2.广东省佛山市禅城区中心医院神经外科,广东佛山 528000
高血压脑出血(HICH)已成为危害我国人民健康的常见病和多发病,国内的发病率高达80.7/100 000,占所有急性脑血管病的18.8%~47.6%,具有极高的病死率和致残率。HICH 指因高血压伴发的或血压骤升导致脑实质内自发性出血,一般原发于脑内动、静脉和毛细血管突出,以动脉出血为主。在长期血压升高的基础下,颅内血管发生结构和功能的改变,加上豆纹动脉和丘脑穿支与其相应的主干成垂直角度发出,导致基底节脑实质容易出血,多见于壳核出血,约占HICH 的55%[1-2]。只要HICH 患者符合手术适应证,极大数学者推荐超早期(即发病后6h 内)手术去除血肿,主要目的在于解除压迫和降低颅内压,阻断出血后继发的一系列病理生理改变,使恶性循环得以打破[3-4]。近年来,神经外科医生倡导翼点后颞肌下开颅治疗高血压壳核脑出血的手术方式[5],此手术入路选择血肿距离岛叶皮层最近处分离侧裂,可避免或减少损伤血肿附近的血管和脑组织。本研究共纳入我院确诊的38 例高血压超早期壳核脑出血患者,分析翼点后颞肌下开颅与大骨瓣开颅手术治疗超早期壳核脑出血的临床疗效。现报道如下。
1 资料与方法
1.1 一般资料
选取2013 年1月~2019 年2 月我院和佛山市禅城区中心医院神经外科确诊的76 例高血压超早期壳核脑出血患者,均符合纳入标准:(1)患者均符合《自发性脑出血诊断治疗中国多学科专家共识》(2015)[6]中关于高血压壳核出血的诊断标准:①存在明确高血压病史;②经影像学检查(头部CT)证实基底节壳核出血;③排除凝血功能障碍和血液性疾病;④CTA/MRA/DSA 检查(上述1 ~ 2种检查)排除其他脑血管病变;⑤72h 内或晚期增强MRI 排除脑肿瘤;(2)入院发病时间确定≤6h;(3)根据多田公式[7]计算颅内血肿量,血肿量为60 ~ 120mL。根据不同术式分为观察组(经翼点后颞肌下开颅,n=43 例)和对照组(经大骨瓣开颅,n=33 例)。两组间的性别、年龄和术前出血量比较,差异无统计学意义(P >0.05)。见表1。
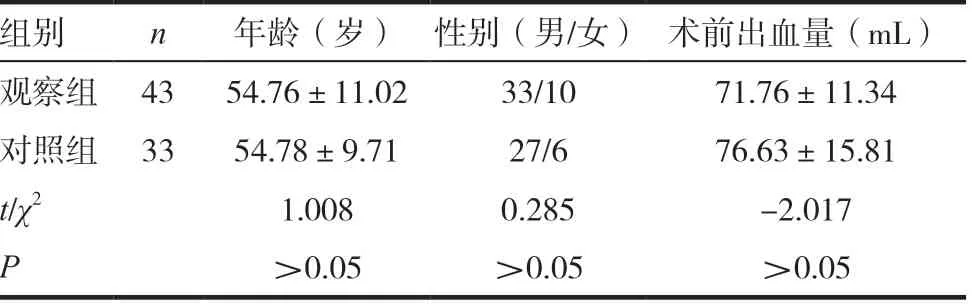
表1 术前一般资料分布情况
1.2 治疗方法
1.2.1 观察组翼点后颞肌下开颅 (1)患者取仰卧位,在气管插管全麻下,定位患侧颞肌下翼点后开颅,经侧裂点后的侧裂远段到达岛叶的入路;(2)做一个马蹄形的头皮切口,翻起肌皮瓣(向颅底方向),在颅骨上钻孔,用铣刀铣下骨瓣,颞肌附着范围的骨窗面积约5cm×6cm;(3)剪开硬膜,打开侧裂池蛛网膜,充分分离外侧裂,暴露岛叶;(4)进入血肿腔,清除血肿,彻底止血后,减张缝合硬膜,硬膜下留置负压引流管;(5)回纳骨瓣,缝合颞肌及颞肌腱膜及头皮。
1.2.2 对照组行大骨瓣开颅术 (1)患者取仰卧位,气管插管全麻下,定位患侧切口,始于颧弓,经耳屏前约10mm 顺耳廓上方斜行至顶结节,后转向额部,终止于中线旁约3cm 发际处,把肌皮瓣向颅底侧翻起;(2)骨窗面积约为12cm×15cm,咬除深部蝶骨嵴骨窗最低平前、中颅底;(3)放射状剪开额颞顶部硬脑膜,避开功能区进入血肿腔,清除壳核血肿;(4)彻底止血后,修补硬脑膜,硬膜下留置负压引流管于头顶穿出,去除骨瓣逐层缝合切口。
1.2.3 术后处理 两组患者均给予止血、抗感染、吸氧、降低颅压、预防应急性溃疡、脑神经营养支持及维持内环境平衡。对昏迷患者应早期行气管切开,防止肺部感染,改善肺通气。减轻脑水肿、脑缺氧。
1.3 观察指标和随访
收集两组患者的术中出血量、手术时间和住院时间情况。手术治疗后6 个月,用日常生活评定量表(ADL)[8]评估患者术后的恢复情况。ADL 评级越低,表示患者的独立生活能力越好(Ⅰ级:患者独立生活能力;V 级:植物生存)。有效率=(Ⅰ级例数+Ⅱ级例数+Ⅲ级例数)/总例数×100%。
1.4 统计学分析
2 结果
2.1 两组手术情况比较
与对照组比较,观察组术中出血量、手术时间、住院时间均显著低,差异有统计学意义(P <0.05)。见表2。
表2 两组手术情况比较
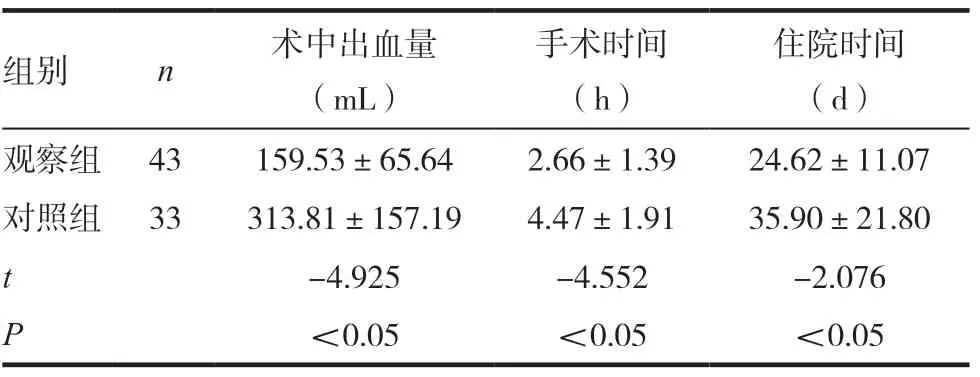
表2 两组手术情况比较
?
2.2 两组术后6个月的恢复情况比较
术后6 个月,观察组一共有33 例患者恢复良好,ADL Ⅰ级3 例,Ⅱ级有14 例,Ⅲ级有16 例,有效率为76.74%,而对照只有17 例恢复良好,ADL Ⅰ级有3 例,Ⅱ级有4 例,Ⅲ级有10 例,有效率为51.51%,差异有统计学意义(P <0.05)。见表3。
3 讨论
超早期高血压壳核脑出血只要达到手术适应证,就亟需在超短时间内(发病后6 小时内)手术解除血肿压迫和降低颅内压,以最大程度地保留神经系统功能。据国外学者Kanno 等[9]报道,在手术治疗的318 例壳核出血中,发病6h 内清除颅内血肿可明显提高患者的神经功能恢复率。国内学者赵雅度[10]认为:超早期高血压壳核脑出血只要达到手术适应证,若能在直视下清除脑血肿,进一步彻底止血,可明显降低术后的再出血机率和死亡率,改善患者的生活质量。这可能与以下原因相关:(1)血肿释放的凝血酶可损害脑细胞,加重脑水肿[11]。脑出血后出现凝血级联反应,血块形成时凝血酶原被激化为凝血酶,凝血酶致使神经细胞凋亡,同时其也是加重脑水肿的重要物质之一;(2)血肿本身的占位[12],研究表明,颅内血肿的大小和部位均与局部脑血流下降成正相关。小血肿可使局部脑血流短暂下降,大血肿可使同侧大脑半球缺血;血肿部位越靠近中线,脑血流量受影响程度越大。
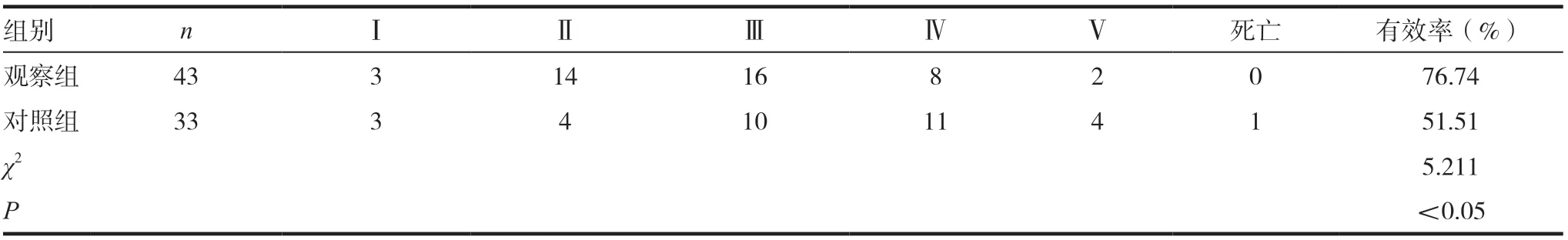
表3 两组术后6个月有效率比较
本研究采用了翼点后颞肌下开颅,经侧裂点远端-岛叶入路,由于超早期壳核脑出血水肿尚未完全形成,颅内压增高不明显,外侧裂尚宽裕,因此可经该入路进入血肿腔内清除血肿。该术式充分利用了脑组织自然间隙及非重要功能区进行操作[13],术后回纳骨瓣且留置硬膜下引流接负压球。与传统大骨瓣开颅手术相比,显得更加便捷。创伤更少利于患者恢复。其优点体现在:(1)翼点后颞肌下开颅能满足手术显露的要求,无需去除蝶骨嵴,可快速打开骨窗缩短开颅时间,术中出血减少。(2)只需打开侧裂3cm 左右。满足显微镜光线对血肿腔的暴露减少盲区,从而减轻对脑叶的牵拉,对血肿腔注水充盈,部分血肿可类似胎儿娩出一般,有效维持血肿腔壁不被坍陷脑组织所掩埋。可帮助准确找到破裂出血的豆纹动脉。(3)侧裂点远端大脑中动脉的分支相对较稀疏,便于操作并降低了损伤血管的风险。(4)术中停留硬膜下引流管接负压球,引流管放置蛛网膜表面,相对普通引流可充分引流血性脑脊液,减少继发性损伤,可有效地降低颅内压力。(5)颞肌下开颅术中可严密缝合颞肌及腱膜减少皮瓣下积液风险。(6)回纳骨瓣避免颅骨修补手术。
本研究结果显示,观察组手术时间、术中出血量、住院时间少于对照组,提示观察组能迅速止血,缩短手术时间,减少术中出血,手术创伤小,术后恢复快,本研究结果还显示,术后6 个月ADL 评分比较预后情况,对照组有效率为51.51%,显著低于观察组76.74%,提示观察组在改善神经功能和预后方面具有独特的优势。
综上所述,超早期壳核脑出血翼点后颞肌下开颅治疗可迅速清除血肿解除占位[14],既可缓解血肿形成过程中对周围脑组织产生切割、压迫引起局部微血管痉挛及梗阻,又减轻血肿分解产物引起脑水肿、脑缺血等继发性不可逆的损害,还可防止部分高血压脑出血发病后血肿会进行性增大的可能[15]。这种术法相对大骨瓣开颅手术可有效缩短手术时间、减少术中出血量,缩短住院时间,利于患者术后恢复及预后改善。本研究为回顾性研究,尚有局限性,临床还需进一步分析探讨。
