血小板活化相关信号通路上下游信号分子的研究现状
2020-01-10
血栓形成是血栓性疾病的主要病理过程,多项临床研究均表明,血栓性疾病病人普遍存在血小板聚集性和黏附性升高的情况因此抑制血小板激活、抗血小板聚集是抗血栓的重要环节,在血栓性疾病防治过程中具有重要意义[1-3]。血小板膜中有许多糖蛋白,即血小板膜受体,通过偶联蛋白将胞外信号传递到胞内。本研究以受体-偶联蛋白作为中间环节,将与血小板膜受体结合的配体作为血小板活化上游的诱导因子,将偶联蛋白下游信号通路上的各种蛋白激酶及血小板激活后标志物作为下游效应信号及分子,进行综述,阐明血小板聚集过程中血小板活化上下游的分子及信号,以期为阐明中药抗血小板作用及机制提供思路。
1 血小板膜受体、偶联蛋白及相关通路
1.1 受体-Gi偶联蛋白途径 环磷酸腺苷(cAMP)是Gi途径的第二信使,实验研究表明当cAMP产生减少时,血小板发生聚集,因此升高cAMP水平可以抑制血小板活化[4-5]。P2Y12受体是2001年新发现的与Gi蛋白偶联血小板膜受体,可以抑制cAMP产生[6],有研究表明其激活后介导α颗粒的释放、P选择素的表达,从而放大血小板聚集。并且有临床研究表明,P2Y12受体功能缺陷的病人血小板致密颗粒的数量浓度是正常的,但是依赖P2Y12受体增强颗粒分泌释放的作用减弱[7]。另一个与Gi蛋白偶联的是TPβ受体,通过磷脂酰肌醇3-激酶(PI3K)途径将配体的活化信号进一步传递,最终使血小板膜上GPⅡb/Ⅲa活化,引起血小板的聚集。血小板生理结构见图1。
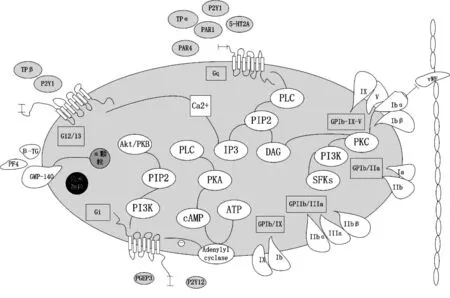
图1 血小板生理结构图
1.2 受体-Gq偶联蛋白途径 与Gq偶联蛋白偶联的受体包括TP受体(thromboxane-prostanoid receptor)、蛋白酶体活化受体(protease-activated receptors,PAR)和P2Y1受体,都能介导跨膜的信号转导[8]。激动剂激动与Gq蛋白偶联的受体,通过磷脂酰肌醇代谢途径,分解4,5 二磷酸( phosphatidylinositol-4,5-bisphosphate,PIP2)产生第二信使IP3和DAG动员钙池释放和外钙内流,使血小板内Ca2+增加,诱发血小板变形和血栓素A2(TXA2)产生,发挥始动血小板聚集的作用[9-10],还可以引起微循环障碍和炎症反应。
1.3 受体-G12/13偶联蛋白途径 有研究表明,同样与TPα受体偶联的G12/13蛋白同样介导血小板内Ca2+浓度升高改变血小板细胞骨架引起激活血小板。
1.4 无偶联蛋白的膜受体 另有一些血小板膜受体无偶联的蛋白,如GPIb-Ⅸ-Ⅴ复合物为一个 GPIbα亚基以二硫键连接2个GPIbβ分子,并以非共价连接 GPIX 和 GPV,其中 GPIbα、GPIbβ、GPIX 和 GPV 的分子数之比为 2∶4∶2∶1。GPIbα是血小板表面凝血酶的高亲和力受体,呈富含亮氨酸重复(LRR)结构区域的细长的香蕉状[11],其胞外片段由 300 个氨基酸残基组成。当血管内皮细胞损伤后其表面胶原和血管性血友病因子(VWF)暴露,与GPIbα结合使得血小板以滚动方式黏附在损伤血管表面激活血小板[12],同时启动血小板信号转导途径,最终导致血小板相互聚集成团,形成血小板血栓[13]。另外整合素α2β1又称为第二胶原受体,同样介导胶原诱导的血小板活化,主要是加强GPVI受体活化后的后续内外信号调节互相配合协作的过程[14]。
2 上游:胞外血小板活化激动剂
不同血小板活化激动剂引起血小板聚集的能力强弱不同,其中凝血酶、胶原属于强诱导剂;血小板活化因子(PAF)、花生四烯酸(AA)为中等强度诱导剂;二磷酸腺苷(ADP)、5-羟色胺(5-HT)属于弱诱导剂;而肾上腺素只能在超过生理浓度下发挥作用[15]。
2.1 强诱导剂 凝血酶作为最强的血小板活化激动剂,是凝血酶原被凝血因子Ⅹa激活后经一系列裂解得到的活性状态[16]。凝血酶原是由肝脏合成的单链糖蛋白,具有579个氨基酸残基,作为凝血过程第Ⅱ因子,具有与Ca2+、磷脂和第Ⅴa因子结合的位点,在凝血过程中被FXa激活,生成凝血酶。凝血酶具有A、B两条链,含有309个氨基酸残基。B链有259个氨基酸残基,作为凝血酶功能链具有典型的丝氨酸蛋白水解酶折叠结构[17],能够裂解纤维蛋白原而形成纤维蛋白凝块。凝血酶还具有两个阴离子结合外部位点ABEⅠ和ABEⅡ,分别与不同配体结合,且存在相互抑制作用[18]。研究表明,当ABEⅠ与纤维蛋白原、血小板受体PAR1结合后,凝血酶构型发生变化为Fast构型[18],具有促凝血功能;ABEⅡ与其配体结合后的凝血酶构型称为Slow构型,可以催化具有抗凝血作用的蛋白C活性。凝血酶既可以与血小板膜G蛋白偶联受体结合最终引起血小板聚集,其中凝血酶受体PAR1可以介导低浓度凝血酶激活血小板的信号,PAR4只能介导高浓度凝血酶的活化信号[19],血小板糖蛋白Ib能够提高凝血酶激活PAR1的效率[20]。另外凝血酶与GPIb-Ⅸ-Ⅴ受体结合后通过蛋白激酶C(protein kinase C,PKC)、PI3K和 Src 家族激酶( Src family kinases,SFKs) 可引起复杂的信号转导通路,加速血栓生成[21]。
2.2 中等强度诱导剂 TXA2是体内花生四烯酸AA在环氧化酶(cyclooxygenase COX)和血栓素合成酶(thromboxane synthase,TX)作用下转化而成,可以正反馈的增强血小板活化聚集反应。通过结合特异性细胞膜受体TXA2受体(TXA2R)由3中不同偶联蛋白Gq、G12/13、Gi分别介导活化过程,强烈诱导血小板聚集,使平滑肌收缩和增生,在多种疾病的发生中起主要作用。生理状态下前列环素(PGI2)与TXA2两者处于动态平衡,发挥相反的作用,而病理状况下TXA2居主导作用,使血小板发生聚集。除了血小板合成的TXA2有强烈的血小板聚集 、血管收缩和促使平滑肌细胞迁移的作用,单核和血管平滑肌细胞也可产生TXA2,并且促发上述病理变化。
PAF是一种内源性具有强效生物活性的磷脂,参与细胞内多种信号传导,发挥着多种多样的生理作用。PAF与受体结合后,通过第二信使IP3和DAG发挥激活血小板的作用,最终导致血小板变形和聚集。
2.3 弱诱导剂 ADP是血小板激活后释放的血小板激动剂,可介导血小板的二次激动,通过增强自身及其他诱导剂对血小板的诱导,起到稳定血小板聚集作用。目前普遍接受的是ADP与P2Y1受体结合,始动血小板活化[22],与血小板P2Y12受体结合,通过偶联蛋白进一步激动血小板活化的信号通路。
另一个弱血小板诱导剂5-HT与ADP同样存在于血小板活化释放的致密颗粒中,其与偶联蛋白受体结合后引起的血小板聚集是极弱的可逆性聚集,但是5-HT尚可增强胶原、ADP等激活血小板的作用[23]。
3 下游:偶联蛋白传递信号的“效应器”及产生的效应
3.1 信号通路上的“效应器” 研究发现,血小板G蛋白通路激活后下游有许多重要的信号分子,包括PI3K、PLC、PKC、Src等,最终介导血小板释放、变形、聚集等反应。P2Y12受体激活后下游重要的效应器有Rap1b, Akt, and potassium channels钾离子通道和PI3K-γ[24-26]。
PI3K是由调节亚基 p85及催化亚基 p110组成的蛋白酶,一系列细胞因子、蛋白激酶 C、RAS、胞外信号激酶等可结合调节亚基 p85,活化催化亚基 p110导致二聚体结构域发生改变,进而发挥活化效应。PI3K 其主要通过在磷脂酰肌醇的肌醇环三位进行磷酸化产生胞内重要的Gq偶联蛋白通路的第二信使 PIP3而发挥作用[27]。IP3是Gq蛋白信号转导中PIP2在PLC的催化作用下水解形成的一种水溶性分子,在信号转导通路作为第二信使,与内质膜或液泡膜上的IP3-闸门Ca2+通道结合,使通道打开,引起Ca2+超载,导致血小板活化。
cAMP水平由内皮细胞摄取AA后,经环氧酶(COX)和血小板白细胞聚集体(platelet-leukocyte aggregates,PLA)生成的PGI2激活AC决定。AC激活后,使胞内cAMP升高,cAMP通过升高ATP依赖的蛋白激酶(PKA),磷酸化PLC;抑制与Ca2+连接的蛋白激酶的活性,降低血小板与平滑肌细胞内Ca2+浓度,发挥抑制血小板活化聚集作用。
3.2 信号通路产生的效应 血小板膜糖蛋白分为质膜糖蛋白和颗粒膜糖蛋白,在血小板活化聚集时分别具有不同的作用,血小板GPⅡb/Ⅲa复合物是血小板膜上含量最多的糖蛋白,与胶原、vWF、纤维连接蛋白等结合,导致血小板的黏附和聚集[28],促进原位血栓的形成[29]。GPIb/IX(CD42b-CD42a)、GPIa/Ⅱa(CD49b-CD29)在血小板聚集时发挥黏附作用。α颗粒膜蛋白GMP-140(CD62p)又叫P选择素、血小板P-选择蛋白,是血小板α颗粒膜表面和内皮细胞VW小体膜表面的选择素家族的一员[30],作为血小板活化的特异分子标志,血浆中P选择素是以循环蛋白形式存在的,正常情况下,体内血浆中GMP-140较低,只有当血小板活化后,该蛋白血浆中可溶性P选择素水平会增加,从而反映血小板活化程度[31-32]。研究表明,血小板激活后浆膜的立刻酶解产生的P选择素[33-34], 具有血小板与炎性细胞相互连接作用,通过与白细胞表面表达的P选择素糖蛋白受体-1(PSGL-1)结合,形成PLA[35]。 生理状态下,体内PLA含量极低,当血小板活化后,血小板膜表面的糖蛋白GPⅡb/Ⅲa和P选择素(CD62P)表达增加,则生成的PLA增多。同样有实验表明在血栓形成中,血栓中活化血小板上表达的P选择素发挥募集白细胞的作用[36]。血小板与白细胞的相互反应在动脉粥样斑块破裂中具有重要意义,可作为心血管疾病中的重要指标。
β-血小板球蛋白(β-thromboglobulin,β-TG)和血小板第4因子(platelet factor 4,PF4)是血小板激活后由血小板释放的标志物,利用放射免疫法测定其可用于研究血小板的释放功能和反映血小板的状态。
4 总结与展望
血栓形成是多靶点、多途径激活血小板的结果,血小板活化过程主要包括血小板黏附、聚集、释放。其中参与黏附的分子有纤维蛋白原、GPⅡb/Ⅲa、vWF等,参与聚集的激动剂有凝血酶、血栓素、胶原、ADP等,血小板激活后释放的分子有β-TG和PF4,以及作为激动剂的TXA2、ADP等。血小板活化后最终通过膜表面表达的GPⅡb/Ⅲa受体与纤维蛋白原的结合实现血小板聚集,可见GPⅡb/Ⅲa受体是抗血小板聚集的重要靶点。
血栓形成时,西医治疗包括溶栓、经皮动脉介入和冠状动脉搭桥等多种方法,能够快速开通狭窄堵塞的血管段,及时恢复相应血管供血区的血液供应。但是这些西医措施均为疾病发生后的补救措施,只在疾病急性发生时随即进行治疗,则在一定程度上会减少缺血引起的组织细胞损伤。目前,临床上广泛应用的口服抗血小板药在疾病的二级预防中有重要意义,主要包括环氧化酶抑制剂(如阿司匹林),ADP受体抑制剂(如氯吡格雷、替格瑞洛)。但是这两类药物只能抑制TXA2、ADP诱导的血小板活化聚集,对于胶原、凝血酶等激动剂没有直接抑制作用,且抗血小板药物低反应现象或抵抗现象普遍存在。GPⅡb/Ⅲa受体作为血小板聚集的最后通路,其拮抗剂目前批准上市的有阿昔单抗、依替巴肽和替罗非班,在血栓形成或急性冠脉综合征病人治疗中具有强效抗血小板聚集作用,具有起效快半衰期短、可逆性抗血小板聚集的特点,但需谨慎用药以防出血事件发生。
随着对血小板活化分子机制的研究,使得这些活化激动剂、受体等成为探索抗血小板药物的靶点,尤其为阐明活血化瘀中药多靶点、多通路抗血小板作用及机制提供了研究的可能性,因此,系统阐明血小板激活过程中中药抗血小板研究具有重要意义。
